Asma bronquial: una revisión integral de mecanismos inflamatorios, fenotipos y tratamiento actual
José Hernández Jiménez
5/6/202618 min leer



Introducción
El asma es mucho más que una simple dificultad para respirar de forma puntual. Se trata de una enfermedad inflamatoria crónica que afecta a los conductos por los que pasa el aire, provocando una obstrucción variable del flujo aéreo y una marcada hiperreactividad bronquial. Al final, esto se traduce en síntomas que aparecen y desaparecen de forma recurrente, complicando la vida diaria de quienes la padecen de manera constante.
Lo que ocurre en el árbol bronquial es de una gran sofisticación biológica. Involucra una fisiopatología muy diversa donde participan múltiples mecanismos celulares, estructurales e inmunológicos. Por cierto, gracias a que hemos entendido mejor esta variedad, ahora podemos clasificar a los pacientes en distintos endotipos, como los denominados tipo 2 alto y tipo 2 bajo. Este hallazgo ha revolucionado el panorama actual, permitiéndonos diagnosticar y tratar la enfermedad de una manera mucho más precisa que hace unos años.
Sin embargo, a pesar de lo mucho que hemos avanzado en el laboratorio, el asma sigue siendo un problema de salud pública de primer orden a nivel mundial. Afecta aproximadamente a entre el 8 y el 10% de la población, lo que genera una elevada carga asistencial y económica que no podemos ignorar.
A decir verdad, resulta preocupante que una proporción significativa de pacientes todavía lidie con un mal control clínico, especialmente en las variantes más graves de la enfermedad. Esta realidad nos recuerda que no basta con los tratamientos actuales; es vital seguir mejorando las estrategias de manejo y, sobre todo, la prevención.
En los últimos tiempos, el uso de biomarcadores y el desarrollo de terapias biológicas dirigidas han dado un impulso definitivo a lo que conocemos como medicina personalizada. Ya no se trata de dar el mismo inhalador a todo el mundo, sino de buscar la solución que mejor encaje con el perfil biológico de cada individuo.
No obstante, todavía nos quedan algunas lagunas importantes por cubrir. De hecho, aún necesitamos profundizar en los llamados mecanismos no tipo 2 y entender mejor cómo influyen factores ambientales que están emergiendo con fuerza, como es el caso del cambio climático. Solo así podremos adelantarnos a una enfermedad que, por su naturaleza heterogénea, siempre nos obliga a estar un paso por delante.
¿Qué es realmente el asma?
Inflamación de las vías respiratorias
Lo que ocurre dentro de los pulmones de una persona con asma es, en realidad, un proceso biológico mucho más complejo de lo que parece a simple vista. En esencia, estamos ante un trastorno inflamatorio crónico que no da tregua a las vías respiratorias. Por cierto, esta situación se debe principalmente a una invasión de diversas células inmunitarias, como los eosinófilos, los linfocitos T y los mastocitos, que se asientan en los conductos aéreos y desencadenan una serie de reacciones en cadena.
Esta inflamación persistente no es inocua, sino que acaba provocando cambios físicos bastante profundos en la estructura de nuestros pulmones. Por ejemplo, es muy común que aparezca edema y que la membrana basal sufra un engrosamiento notable. A esto se le suma la hiperplasia de células caliciformes, que no es otra cosa que un aumento de las células encargadas de fabricar secreciones, lo que termina en una producción excesiva de moco que dificulta el paso del aire.
Sin embargo, hay que tener en cuenta que no todos los pacientes experimentan el asma de la misma manera. La ciencia ha descubierto que la inflamación no es uniforme, lo que explica por qué algunos tratamientos funcionan de maravilla en unas personas y no tanto en otras.
En el caso de los perfiles conocidos como tipo 2, unas proteínas llamadas interleucina cuatro (IL-4), interleucina cinco (IL-5) e interleucina trece (IL-13) juegan un papel absolutamente central. Por el contrario, en el asma que no es de tipo 2, predominan unos mecanismos vinculados a los neutrófilos que, a decir verdad, todavía nos resultan algo más difíciles de comprender.
Estudios recientes han puesto el foco en la importancia de los mediadores epiteliales, destacando sustancias como la interleucina 33 (IL-33) o la linfopoyetina estromal tímica. Estos elementos son los encargados de activar toda la cascada inflamatoria desde la superficie de las vías aéreas.
Gracias a estos hallazgos, se ha consolidado una idea muy potente: el concepto de enfermedad de la vía aérea unificada. Básicamente, esto nos viene a decir que el sistema respiratorio no funciona por partes aisladas, sino como un todo integrado que reacciona de forma global ante la enfermedad.
Qué ocurre dentro de los pulmones
Lo que ocurre a nivel funcional en una persona con asma es que el diámetro de los conductos respiratorios se reduce de forma notable. Esto no sucede por una sola razón, sino por una combinación de tres factores: la broncoconstricción, la aparición de edema y una hipersecreción mucosa que termina por obstruir el paso. De hecho, esta obstrucción reversible del flujo aéreo es una de las piezas clave que permite a los profesionales alcanzar un diagnóstico claro, ya que ese cierre de las vías respiratorias puede volver a su estado normal.
Por cierto, otro fenómeno fundamental en este proceso es la hiperreactividad bronquial. Es una manera de decir que las vías aéreas están "en alerta máxima" y responden de forma totalmente exagerada a cosas que, para otros, serían inofensivas. Sin embargo, para quien padece asma, el contacto con alérgenos, la práctica de ejercicio o simplemente respirar aire frío puede desencadenar una reacción inmediata.
A decir verdad, si esta situación no se controla y se mantiene a lo largo de los años, el cuerpo puede empezar a defenderse de una forma que resulta perjudicial. En los cuadros más graves, se produce lo que conocemos como remodelado de la vía aérea, que no es otra cosa que un cambio estructural permanente en los pulmones. El gran problema aquí es que dicho proceso puede derivar en una limitación irreversible del flujo aéreo, haciendo que esa falta de aire que antes era temporal se convierta en una dificultad constante y mucho más difícil de tratar.
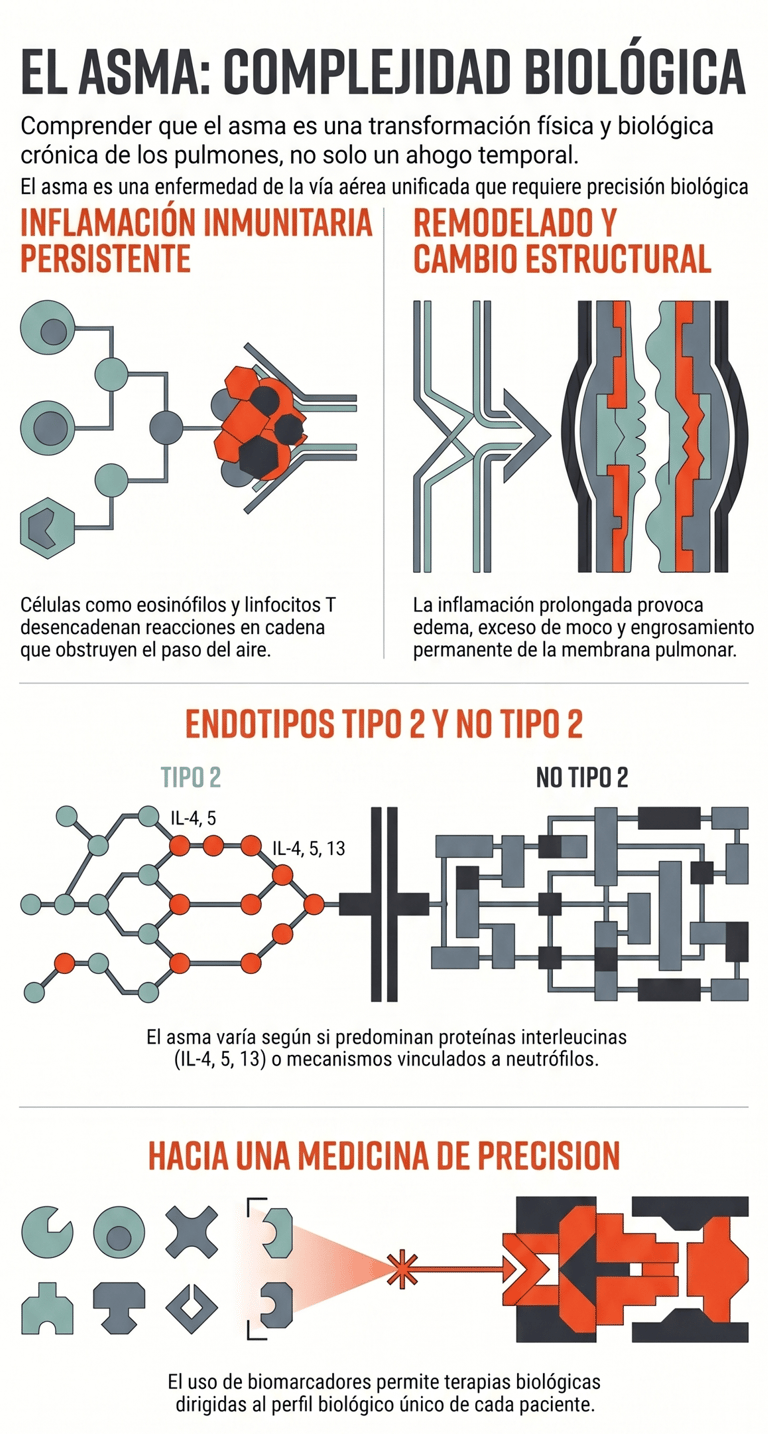
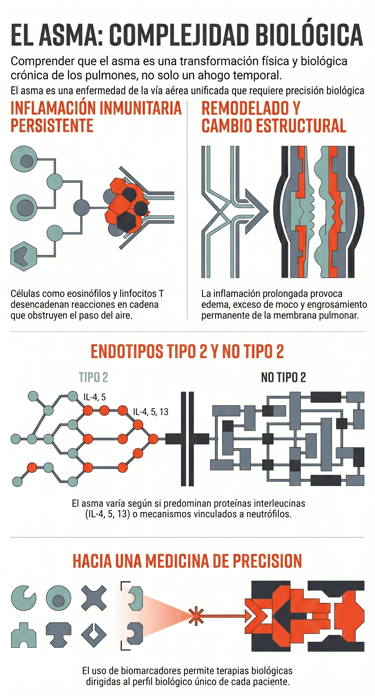
imagen: propia
Síntomas que la mayoría ignora
Resulta curioso que uno de los síntomas que más solemos pasar por alto sea esa tos nocturna que no termina de irse. De hecho, para bastantes personas, esta es la única manifestación clara de que algo no va bien en sus pulmones. Lo que ocurre, básicamente, es que nuestro cuerpo sigue unos ritmos internos, o variaciones circadianas, que influyen directamente en la inflamación bronquial y en la tensión del músculo liso mientras estamos descansando.
Por otro lado, tenemos la sensación de falta de aire, a la que técnicamente solemos llamar disnea. Se considera un síntoma fundamental y, por lo general, no es algo constante; suele presentarse de forma episódica y aparece ante estímulos muy específicos. En realidad, este ahogo no es más que el reflejo de esa obstrucción variable del flujo aéreo que caracteriza a la enfermedad.
Sin embargo, si hay algo que asociamos rápidamente con este problema son las sibilancias. Esos "pitos" se producen simplemente porque el aire tiene que esforzarse para circular a través de unas vías respiratorias estrechas. Por cierto, un dato muy importante es que no siempre tienen por qué estar presentes. Que no se escuchen sibilancias no permite descartar el problema, especialmente cuando estamos en fases iniciales o ante casos muy leves.
Un detalle que ayuda muchísimo a los especialistas es fijarse en el momento exacto en que se producen estas molestias. Lo más habitual es que todo empeore considerablemente durante la noche o en plena madrugada. Sin duda, este comportamiento temporal es una de las pistas clínicas más valiosas para confirmar el diagnóstico y entender qué está pasando realmente en el sistema respiratorio.
¿Por qué aparece?
El asma no aparece de la nada; de hecho, hay una predisposición genética muy clara que marca el camino. No se trata de un solo factor, sino de múltiples genes que trabajan en la sombra para regular cómo reacciona nuestra respuesta inmunitaria y de qué manera se gestiona la inflamación en nuestro cuerpo. Al final, es como si algunas personas tuvieran una especie de "libro de instrucciones" biológico que las hace más propensas a desarrollar este problema respiratorio.
Sin embargo, la herencia no lo es todo. Por cierto, el ambiente en el que nos movemos tiene muchísimo que decir, especialmente cuando hablamos del asma alérgica. En este caso, los alérgenos ambientales actúan como los principales culpables; estamos hablando de elementos tan comunes como los pólenes, los ácaros o incluso la caspa animal.
A decir verdad, si vives en una ciudad, el reto es todavía mayor. La contaminación atmosférica y la presencia constante de diversos irritantes en el aire desempeñan un papel fundamental en el empeoramiento de la salud pulmonar, convirtiéndose en obstáculos diarios para quienes tienen las vías respiratorias más sensibles.
Resulta muy llamativo cómo nuestro estilo de vida moderno ha influido en que cada vez haya más casos. Lo que conocemos como urbanización y la adopción de una dieta occidental han transformado nuestra microbiota, ese ecosistema de microorganismos que vive con nosotros y nos protege.
De hecho, existe una teoría muy razonable llamada la hipótesis de la higiene. Esta idea sugiere que, al vivir en entornos "demasiado limpios" y tener una menor exposición a microorganismos desde pequeños, nuestro sistema defensivo no se entrena adecuadamente. Esta falta de "entrenamiento" biológico es uno de los factores que más se ha relacionado con el aumento de la prevalencia del asma en la sociedad contemporánea.
Tipos de asma
A la hora de entender esta enfermedad, lo primero que debemos saber es que no se manifiesta de la misma forma en todo el mundo. Lo más habitual es encontrarnos con la variante alérgica. De hecho, es la forma más común de todas y está estrechamente vinculada a la sensibilización a alérgenos. En estos casos, lo que suele mandar es el predominio de inflamación tipo 2.
Sin embargo, existe otra cara de la moneda: la versión no alérgica. Esta variante se presenta con mayor frecuencia cuando ya somos adultos y tiene sus propias particularidades. Por cierto, en este caso nos enfrentamos a una inflamación neutrofílica, lo que se traduce en que, a decir verdad, suele haber una menor respuesta a corticoides. Esto hace que su manejo sea un poco más complejo de lo habitual.
Por otro lado, el entorno y nuestras actividades diarias también juegan un papel crucial. Existe, por ejemplo, el asma inducida por ejercicio, que se reconoce fácilmente porque la broncoconstricción aparece justo después de realizar actividad física. Del mismo modo, es muy importante tener en cuenta el ámbito ocupacional. En este escenario, la aparición de los síntomas está directamente relacionada con la exposición a ciertos agentes que se encuentran en el propio entorno laboral.
Para hilar más fino, la medicina actual ha dado un paso de gigante al clasificar la enfermedad según sus endotipos moleculares. Básicamente, se trata de distinguir entre lo que llamamos tipo 2 alto frente al tipo 2 bajo. Aunque parezca un detalle técnico, de hecho es algo fundamental, ya que conocer estas diferencias es lo que permite realizar una selección terapéutica verdaderamente acertada para cada paciente.
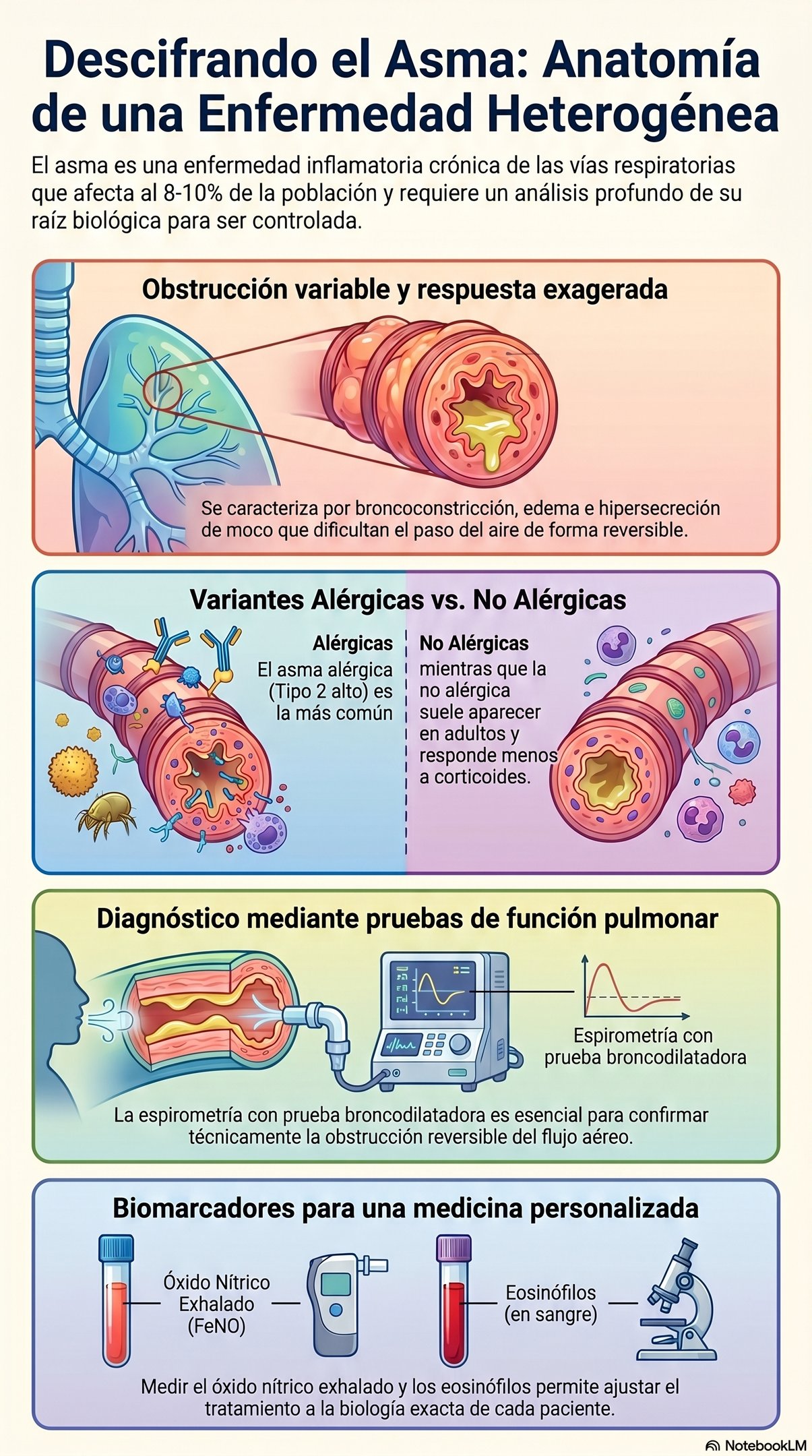
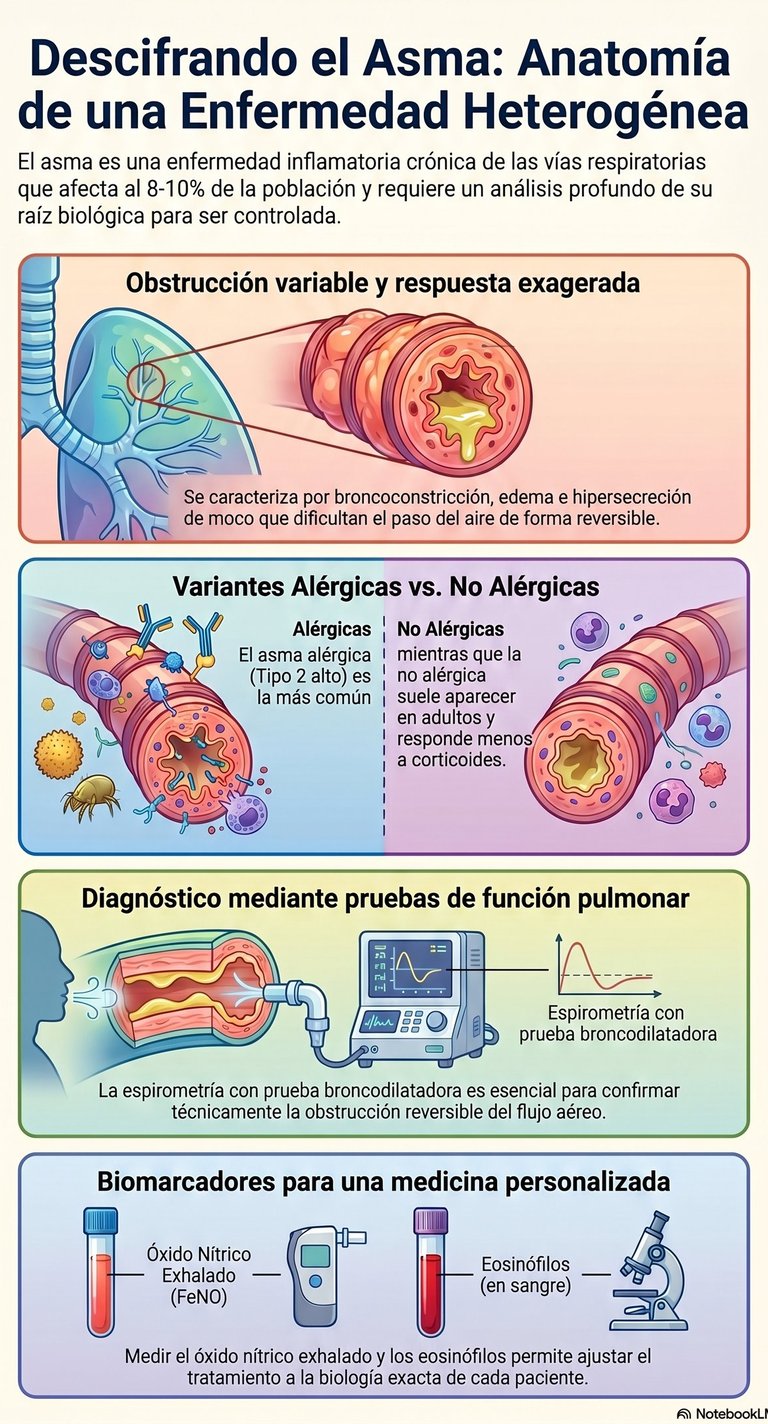
imagen: propia
Diagnóstico
A la hora de determinar si una persona padece esta enfermedad, los médicos no se quedan solo con lo que el paciente relata en la consulta. De hecho, el diagnóstico del asma es un proceso que combina los síntomas clínicos con diversas pruebas objetivas de función pulmonar para obtener una imagen clara de la salud respiratoria del individuo.
Sin duda, la herramienta principal que se utiliza en este ámbito es la espirometría. Sin embargo, para que sea realmente efectiva, debe realizarse junto con una prueba broncodilatadora. El objetivo de este procedimiento es demostrar de forma técnica que existe una obstrucción reversible del flujo aéreo. Por cierto, esta capacidad de "abrir" las vías respiratorias tras la medicación es lo que nos da la clave definitiva para confirmar la patología.
Más allá de la capacidad pulmonar, la medicina actual permite profundizar en lo que ocurre a nivel celular. Para ello, se emplean biomarcadores específicos que nos ayudan a entender mejor cada caso. De hecho, medir el óxido nítrico exhalado o analizar los eosinófilos en sangre resulta fundamental. Gracias a estas mediciones, los especialistas pueden caracterizar los diferentes endotipos inflamatorios, lo que permite que el tratamiento no sea algo genérico, sino mucho más ajustado a la biología del paciente.
Por último, hay un paso que resulta vital y que no se puede pasar por alto: el diagnóstico diferencial. Es sumamente importante asegurarse de que los síntomas no provengan de otras enfermedades que se le parezcan. Este análisis concienzudo es especialmente crucial cuando nos enfrentamos al asma grave, donde acertar con la naturaleza exacta del problema es determinante para la evolución del paciente.
Tratamiento actual
A la hora de tratar esta enfermedad, es vital saber que no todos los dispositivos funcionan igual. De hecho, solemos distinguir entre los que sirven para salir del paso en un momento crítico y aquellos que mantienen la situación a raya a largo plazo.
Los broncodilatadores de acción corta son los que conocemos habitualmente como medicación de rescate. Son fundamentales porque actúan de forma rápida cuando el aire empieza a faltar de repente. Sin embargo, el verdadero trabajo de fondo lo hacen los corticoides inhalados. Esta medicación de control es la gran aliada del paciente, ya que su función principal es reducir la inflamación de las vías respiratorias y, lo más importante, prevenir las exacerbaciones o crisis respiratorias antes de que ocurran.
En los casos de asma grave, el panorama ha cambiado radicalmente en los últimos tiempos gracias a las terapias biológicas. A decir verdad, el desarrollo de anticuerpos monoclonales ha supuesto un antes y un después en la vida de muchas personas.
Estos fármacos son extremadamente precisos, ya que están diseñados para dirigirse específicamente contra elementos clave del sistema inmunitario, como la inmunoglobulina E o ciertas proteínas denominadas interleucinas (concretamente la IL-5, la IL-4 y la IL-13). Gracias a estos avances, se ha logrado mejorar el control de la patología de una manera que antes parecía inalcanzable. Al final, todo este progreso nos conduce hacia una medicina personalizada, donde el tratamiento ya no es algo genérico, sino que se adapta perfectamente al fenotipo o perfil biológico de cada individuo.
Mitos peligrosos
A continuación analizaremos dos de los principales mitos asociados al asma
“Solo medicación en crisis”
A menudo caemos en la trampa de pensar que, si nos sentimos bien, ya no hay de qué preocuparse. Sin embargo, este enfoque es incorrecto. Lo que ocurre en realidad es que la inflamación no se detiene de golpe; de hecho, esta persiste de forma silenciosa incluso en plena ausencia de síntomas.
Descuidar la medicación en esos momentos de aparente calma es un riesgo innecesario. Como la base del problema sigue activa en el organismo, el tratamiento de mantenimiento se convierte en algo absolutamente esencial. No se trata simplemente de reaccionar cuando uno se siente mal, sino de mantener la constancia necesaria para que el bienestar sea duradero y no solo un alivio pasajero.
“Se cura solo”
Es cierto que existe un grupo de personas que, con el paso de los años, experimentan una mejoría bastante evidente. De hecho, en esos casos parece que los síntomas dan un respiro definitivo. Sin embargo, no debemos llevarnos a engaño; por lo general, el asma se define como una enfermedad crónica.
Esto implica que la patología no desaparece sin más, sino que permanece ahí de forma latente. Por cierto, precisamente por ese carácter persistente, es vital no descuidar un seguimiento continuo. Al final, tener un control médico constante es lo que marca la diferencia para llevar una vida normal sin sobresaltos.
Cómo prevenir crisis asmáticas
Para evitar sustos innecesarios, lo primero que debemos hacer es aprender a identificar los desencadenantes que nos rodean día a día. De hecho, hacer el esfuerzo de esquivar agentes como los alérgenos o la contaminación ambiental se vuelve algo vital si lo que queremos es prevenir las exacerbaciones. Sin embargo, no siempre es fácil; se trata de estar atentos a esos factores que pueden empeorar nuestro estado de un momento a otro.
Por otro lado, hay un detalle que a veces pasamos por alto pero que es decisivo: la técnica inhalatoria. Por cierto, realizar este proceso de forma adecuada es un requisito fundamental para la eficacia del tratamiento.
A decir verdad, esto supone un problema frecuente en la práctica clínica, ya que, aunque parezca algo sencillo, muchísimos pacientes no ejecutan el movimiento correctamente. Sin embargo, si no afinamos la manera en la que usamos el dispositivo, la medicación no podrá cumplir su función, por lo que dominar el uso del inhalador debería ser siempre una prioridad en el control de la enfermedad.
Futuro del asma
El futuro del cuidado respiratorio está cambiando a pasos agigantados. De hecho, la aplicación de biomarcadores específicos y el desarrollo de las llamadas tecnologías ómicas están abriendo una puerta que antes parecía cerrada. Gracias a estas herramientas, vamos directos hacia una medicina personalizada, lo que permitirá que los médicos diseñen tratamientos cada vez más individualizados. Ya no se trata de una solución general para todos, sino de encontrar lo que mejor le sienta a cada organismo.
Sin embargo, no todo son facilidades. Por cierto, nos enfrentamos a un problema que no podemos ignorar: el impacto del cambio climático. Resulta que este fenómeno está alterando las reglas del juego. Por un lado, el aumento constante de la contaminación empeora la calidad del aire que respiramos y, por otro, las temporadas de polen son ahora mucho más largas de lo que solían ser antiguamente.
A decir verdad, todo esto está influyendo de forma directa tanto en la prevalencia como en la gravedad del asma. Es, sin duda, un desafío emergente que nos obliga a estar mucho más alerta, ya que el entorno se está volviendo cada vez más hostil para quienes padecen esta afección.
Conclusión
El asma no es una enfermedad sencilla que se pueda explicar con un par de palabras. De hecho, estamos ante un puzzle médico bastante enrevesado y heterogéneo en el que se mezclan una inflamación crónica, cambios en la arquitectura de los pulmones y una clara disfunción inmunológica. Por cierto, en los últimos años hemos avanzado una barbaridad; gracias a que ahora entendemos mejor los diferentes endotipos —esos perfiles biológicos internos—, la manera de diagnosticar y tratar a cada persona ha dado un salto de gigante.
Sin duda, la aparición de las terapias biológicas ha marcado un antes y un después en esta historia. Sobre todo, ha cambiado las reglas del juego para quienes sufren de asma grave, permitiendo que los médicos utilicen estrategias mucho más eficaces y, lo que es mejor, totalmente personalizadas. Sin embargo, a decir verdad, no todo es perfecto. Todavía existe una cantidad importante de pacientes que siguen lidiando con un mal control de sus síntomas, lo que nos indica, de forma muy clara, que la investigación no puede detenerse aquí.
Si miramos hacia lo que viene, está claro que el futuro camina de la mano de la medicina de precisión. La idea es aprovechar el potencial de los biomarcadores y, además, no olvidar cómo afectan los factores ambientales al manejo diario de la patología. A pesar de todo lo que hemos logrado, todavía tenemos retos importantes que nos quitan el sueño, especialmente en lo que respecta al asma no tipo dos y a la prevención primaria, donde aún queda mucho camino por recorrer.
En resumidas cuentas, toda la evidencia que tenemos hoy sobre la mesa nos dice lo mismo: la mejor receta es apostar por un enfoque multidisciplinar. Si combinamos la atención de varios especialistas con un tratamiento personalizado, no solo lograremos un mejor control del asma, sino que conseguiremos algo mucho más importante, que es devolverle la calidad de vida a los pacientes.
Referencias
Agache, I., et al. (2022). Endotypes and precision medicine. Allergy, 77(11), 3200–3215.
Agache, I., et al. (2023). Precision medicine in asthma. Allergy, 78(3), 610–625.
Aldriwesh, M. G., et al. (2023). Paediatric asthma and microbiome. Microorganisms, 11(4), 1012.
Altman, M. C., et al. (2025). Inflammatory pathways in pediatric asthma. JAMA Pediatrics, 179(2), 145–158.
An, D. J., & Dharmage, S. C. (2026). Mild asthma – a deceptive danger. Journal of Asthma, 63(1), 12–24.
Anenberg, S. C., et al. (2023). Climate change and respiratory diseases. The Lancet Planetary Health, 7(1), e75–e88.
Asher, I., et al. (2023). Global burden of asthma. European Respiratory Review, 32(167), 220158.
Bateman, E. D., et al. (2023). Stepwise asthma treatment strategies. European Respiratory Journal, 61(4), 220200.
Beasley, R., et al. (2022). SMART therapy in asthma. New England Journal of Medicine, 386(12), 1150–1162.
Bloom, C. I., et al. (2022). Risk factors for asthma exacerbations. Thorax, 77(8), 750–761.
Boulet, L. P., et al. (2022). Asthma and obesity. Chest, 161(3), 640–652.
Bousquet, J., et al. (2023). Allergic pathways in asthma. Journal of Allergy and Clinical Immunology, 151(2), 320–335.
Brusselle, G., & Koppelman, G. H. (2022). Biologic therapies for severe asthma. New England Journal of Medicine, 386(2), 157–171.
Brusselle, G., et al. (2022). Diagnostic strategies in asthma. European Respiratory Journal, 59(5), 210200.
Busse, W. W., et al. (2022). Omalizumab and asthma outcomes. Journal of Allergy and Clinical Immunology, 149(4), 1200–1215.
Busse, W. W., et al. (2023). Asthma exacerbations and prevention. Journal of Allergy and Clinical Immunology (JACI), 152(1), 45–58.
Caimmi, D., & Demoly, P. (2022). Allergen immunotherapy in asthma. Allergy and Asthma Proceedings, 43(4), 310–322.
Chandrasekara, S., & Wark, P. (2024). Biologic therapies for severe asthma with persistent type 2 inflammation. Australian Prescriber, 47(2), 36–42.
Chung, K. F., et al. (2022). Severe asthma definition and management. European Respiratory Journal, 60(1), 210150.
Corren, J., et al. (2022). Anti-TSLP therapy in asthma. New England Journal of Medicine, 387(14), 1300–1312.
D'Amato, G., et al. (2022). Air pollution and asthma. Allergy, 77(9), 2600–2615.
De Ferrari, L., et al. (2024). Moderate asthma mechanisms. Current Opinion in Allergy and Clinical Immunology, 24(1), 22–30.
Dharmage, S. C., et al. (2022). Epidemiology of asthma. The Lancet Respiratory Medicine, 10(6), 550–565.
Dixon, A. E., et al. (2023). Metabolic factors in asthma. Journal of Allergy and Clinical Immunology, 151(5), 1100–1112.
Espaillat, A., et al. (2025). Year in review: Pediatric asthma. Pediatric Pulmonology, 60(1), 5–18.
Feasibility of a 50% dosing interval extension of anti-IL-5 biologics in severe asthma. (2026). Journal of Allergy and Clinical Immunology: In Practice. Publicación electrónica avanzada.
Fitzpatrick, A. M., et al. (2023). Childhood asthma phenotypes. Journal of Allergy and Clinical Immunology, 151(1), 15–28.
Fong, W. C. G., & Kurukulaaratchy, R. J. (2022). Management of inflammation in asthma. Journal of Inflammation Research, 15, 2551–2565.
Garcia, E., et al. (2022). Urbanization and asthma prevalence. Environmental Health Perspectives, 130(4), 047001.
Global Initiative for Asthma (GINA). (2024). Global strategy for asthma management and prevention. GINA Reports.
Gohal, G., Moni, S. S., Bakkari, M. A., & Elmobark, M. E. (2024). Asthma and allergy: Molecular perspectives. Journal of Clinical Medicine, 13(19), 5775.
Goldin, J., & Cataletto, M. E. (2024). Asthma. StatPearls Publishing.
Hekking, P. P. W., et al. (2022). Uncontrolled asthma mechanisms. Journal of Allergy and Clinical Immunology, 149(2), 550–560.
Khatri, S. B., et al. (2023). Biomarkers in asthma. Chest, 163(4), 850–865.
Lee, J. X., et al. (2026). Recent evidence on indoor air pollutants and pediatric asthma outcomes. Clinical and Experimental Allergy. Publicación electrónica avanzada.
McGregor, M. C., Krings, J. G., Nair, P., & Castro, M. (2022). Role of biologics in asthma. American Journal of Respiratory and Critical Care Medicine, 206(10), 1200–1215.
Menzies-Gow, A., et al. (2023). Biologics in severe asthma: Clinical applications. European Respiratory Journal, 62(2), 220100.
Menzies-Gow, A., et al. (2023). Tezepelumab in severe asthma. New England Journal of Medicine (NEJM), 389(10), 915–927.
Nurmagambetov, T., et al. (2022). Economic burden of asthma. American Journal of Respiratory and Critical Care Medicine, 205(11), 1300–1312.
O'Keefe, A., Connors, L., Ling, L., & Kim, H. (2025). Asthma. Allergy, Asthma & Clinical Immunology, 20(Suppl 3), 81.
Ologundudu, L. M., et al. (2026). Macrolides for asthma: A systematic review and meta-analysis. Respiratory Medicine, 218, 107560.
Paredes, M., et al. (2026). Severe asthma exacerbations: From risk factors to personalized management. Journal of Clinical Medicine, 15(2), 245.
Pavord, I. D., et al. (2022). Blood eosinophils and FeNO in asthma. The Lancet Respiratory Medicine, 10(9), 880–895.
Peters, M. C., et al. (2022). Asthma-COPD overlap. American Journal of Respiratory and Critical Care Medicine, 206(4), 450–462.
Pitrez, P. M., et al. (2023). Combination therapy in pediatric asthma. BMJ Open Respiratory Research, 10(1), e001500.
Plaza, V., et al. (2026). Expert opinion and evidence-based review on maintenance therapy step-down in patients with severe asthma controlled with biologics. Open Respiratory Archives, 8(1), 100124.
Porsbjerg, C., Melén, E., Lehtimäki, L., & Shaw, D. (2023). Asthma. The Lancet, 401(10379), 858–873.
Pudasainee-Kapri, S., et al. (2026). Effectiveness of self-management interventions for asthma in children: Systematic review and meta-analysis. Journal of Pediatric Nursing. Publicación electrónica avanzada.
Rabin, A. S., et al. (2023). Asthma in adults. New England Journal of Medicine, 389(15), 1430–1445.
Rattu, A., et al. (2026). Predictors of response to biologics for severe asthma: A systematic review. Expert Review of Respiratory Medicine. Publicación electrónica avanzada.
Reddel, H. K., et al. (2022). ICS-formoterol therapy in asthma. The Lancet Respiratory Medicine, 10(1), 15–28.
Reza, M. I., & Ambhore, N. S. (2025). Inflammation in asthma: Mechanistic insights and the role of biologics in therapeutic frontiers. Biomedicines, 13(6), 1342.
Saglani, S., & Menzie-Gow, A. (2022). Severe asthma in children. The Lancet Respiratory Medicine, 10(7), 710–725.
Tameeris, E., et al. (2025). Allergic rhinitis treatment and asthma control: Systematic review. NPJ Primary Care Respiratory Medicine, 35(1), 12.
Varricchi, G., Ferri, S., & Pepys, J. (2022). Biologics and airway remodeling in severe asthma. Allergy, 77(5), 1450–1462.
Wang, et al. (2024). Progress in asthma diagnosis and treatment. Chinese Medical Journal, 137(2), 150–165.
Wechsler, M. E., et al. (2023). Dupilumab in asthma. New England Journal of Medicine, 389(4), 320–332.
Wechsler, M. E., et al. (2023). Novel biologics in asthma. The Lancet Respiratory Medicine, 11(6), 550–562.
Zhang, S., et al. (2026). Content-specific engagement with a mobile asthma education application: A real-world analysis of ASTHMAXcel PRO. Journal of Asthma, 63(2), 200–212.