Cáncer Colorrectal: Prevención, Diagnóstico y Avances Terapéuticos
José Hernández Jiménez
3/31/202618 min leer


1. Introducción
El cáncer colorrectal, que engloba tanto las afecciones localizadas en el colon como en el recto, se mantiene hoy en día como una de las causas principales de enfermedad y mortalidad oncológica en todo el mundo. Por cierto, aunque tradicionalmente siempre se ha visto como una dolencia propia de la vejez, en los últimos tiempos ha surgido un fenómeno que tiene a los expertos bastante inquietos. Se trata de un aumento constante de casos en adultos jóvenes que aún no han cumplido los 50 años.
De hecho, diversos estudios apuntan a que este incremento no es algo aislado, sino una tendencia global que se nota con especial fuerza en los países desarrollados. Esto nos sugiere que hay factores en nuestro entorno y en nuestra forma de vida que están actuando como detonantes.
Este giro en la epidemiología de la enfermedad ha despertado un enorme interés en la comunidad científica, sobre todo porque rompe con los paradigmas clásicos que teníamos sobre cómo se origina el tumor. Sin embargo, la teoría que hoy cuenta con mayor respaldo es la que vincula nuestro estilo de vida moderno con cambios biológicos internos.
Al parecer, existe una mezcla explosiva entre el consumo de alimentos ultraprocesados, el sedentarismo y la obesidad. Estos elementos, al interactuar con las alteraciones en la microbiota intestinal, podrían estar acelerando los procesos de inflamación y la aparición de formaciones tumorales en el organismo. Es, a decir verdad, un desafío a la carcinogénesis tal y como la conocíamos hasta ahora.
A pesar de que la medicina ha logrado avances increíbles en cuanto a técnicas de análisis y tratamientos, este tipo de cáncer sigue siendo un problema de primer orden debido a su altísima incidencia. Al final, el éxito del tratamiento y las posibilidades de superarlo dependen casi totalmente del estado en que se encuentre la enfermedad al ser descubierta.
Por eso, no nos cansaremos de repetir que el cribado precoz y la detección temprana son las mejores herramientas que tenemos. Identificar el problema a tiempo no es solo una opción médica, sino la clave real para mejorar el pronóstico y salvar vidas.
2. ¿Qué es el cáncer de colon?
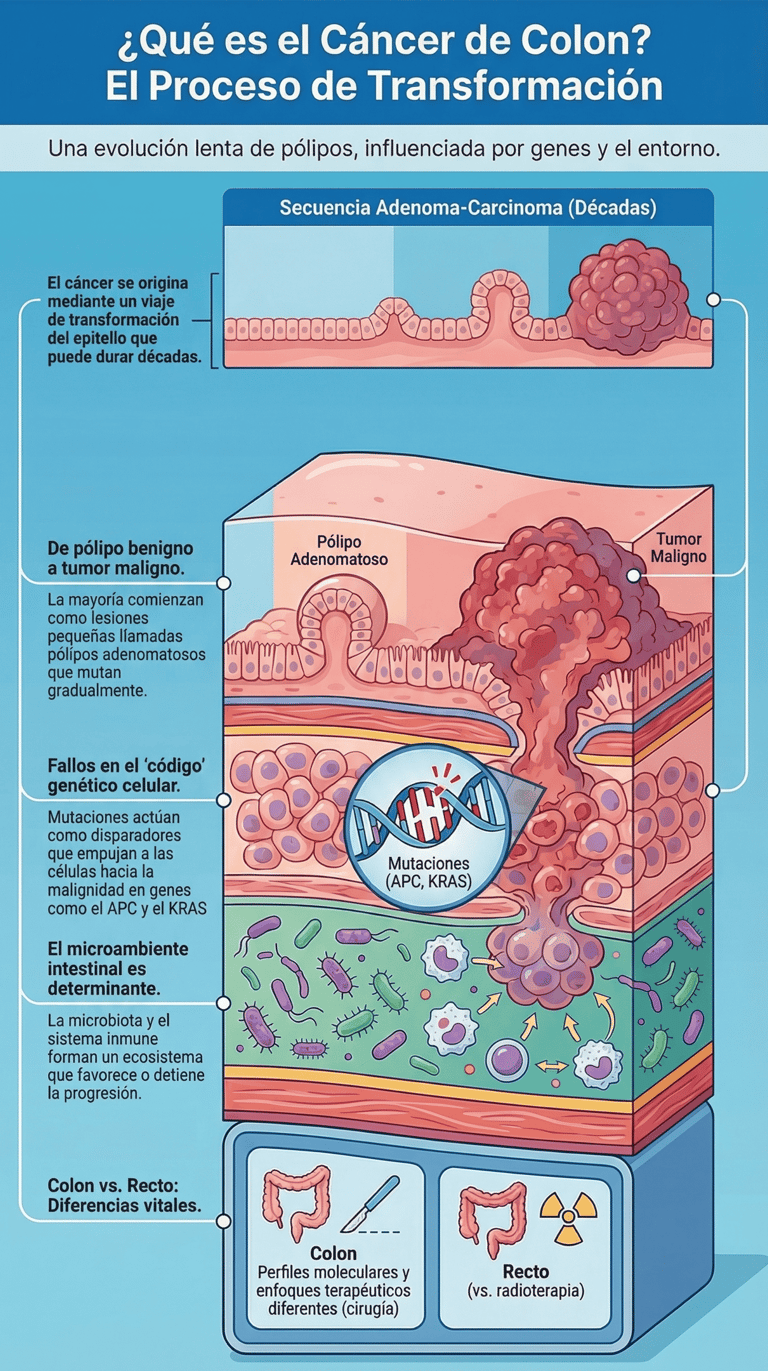
imagen: propia
2.1 Cómo se origina (pólipos → tumor)
Para entender cómo se origina el cáncer de colon, lo primero que debemos saber es que no aparece de forma repentina. De hecho, la mayoría de las veces todo comienza con unas pequeñas lesiones precursoras que, en principio, no son malignas; son los conocidos pólipos adenomatosos.
A partir de ahí, se pone en marcha lo que los expertos llaman la secuencia adenoma-carcinoma. Básicamente, es un proceso que puede durar años o incluso décadas, durante el cual se van acumulando mutaciones genéticas de manera progresiva. En este viaje de transformación del epitelio colónico, hay piezas clave que fallan, como los genes supresores tumorales (especialmente el denominado APC) y la activación de ciertos oncogenes, como el KRAS, que terminan empujando a las células hacia la malignidad.
Sin embargo, las investigaciones más recientes nos han abierto los ojos: la genética no es la única responsable. Lo cierto es que el microambiente intestinal influye de una manera mucho más profunda de lo que pensábamos.
En realidad, la progresión de un tumor depende en gran medida de cómo interactúan las células con su entorno. Por cierto, elementos como la microbiota y la respuesta de nuestro propio sistema inmune juegan un papel determinante en si ese proceso avanza o se detiene. No se trata solo de un error en el código genético, sino de todo un ecosistema que, por diversos factores, termina favoreciendo la progresión tumoral.
Por otro lado, es fascinante y complejo a la vez descubrir que no todos los tumores siguen el mismo guion. De hecho, existe lo que conocemos como la vía serrada, una ruta alternativa de carcinogénesis que nos ayuda a explicar la enorme heterogeneidad que presenta el cáncer colorrectal.
En este caso, el proceso se desencadena por alteraciones epigenéticas y mutaciones específicas en el gen BRAF. Estas vías alternativas son fundamentales para entender por qué la enfermedad puede manifestarse de formas tan distintas entre un paciente y otro, recordándonos que estamos ante un desafío médico que requiere comprender múltiples mecanismos biológicos a la vez.
2.2 Diferencia colon vs recto
A decir verdad, aunque solemos meter en el mismo saco al cáncer de colon y al cáncer de recto dentro de lo que conocemos como cáncer colorrectal, lo cierto es que guardan distancias importantes entre sí. No se trata solo de nombres distintos; de hecho, ambos presentan diferencias clínicas y moleculares muy marcadas que obligan a los médicos a tomar caminos distintos en cada caso. Por cierto, estas particularidades también se reflejan en las diferencias terapéuticas, ya que cada uno requiere un enfoque adaptado a sus propias reglas.
Si nos paramos a pensar en la localización anatómica, entenderemos rápidamente por qué no se pueden tratar igual. Por ejemplo, en el cáncer de recto, el uso del tratamiento radioterápico tiene un peso mucho mayor debido a la zona donde se encuentra. Sin embargo, en el caso del colon, la estrategia cambia por completo: el manejo se basa fundamentalmente en la cirugía combinada con la quimioterapia, buscando la forma más efectiva de atajar el problema según su ubicación.
De hecho, si bajamos al nivel más microscópico, las diferencias son aún más fascinantes. A nivel molecular, los investigadores han encontrado que ambos tipos de tumor poseen distintos perfiles mutacionales. Pero la cosa no queda ahí; la microbiota asociada —ese ecosistema de microorganismos que habita en nuestro intestino— también varía de uno a otro.
Al final, todos estos matices son vitales, ya que pueden influir directamente en la respuesta al tratamiento que tenga el paciente y, por supuesto, en su pronóstico a largo plazo. Es, en definitiva, una prueba de que en medicina los detalles lo son todo.
3. Factores de riesgo
3.1 Estilo de vida
La forma en la que vivimos marca una diferencia abismal en nuestra salud a largo plazo. De hecho, el estilo de vida se ha consolidado como uno de los factores con mayor peso en la aparición del cáncer colorrectal. No es ningún secreto que lo que ponemos en el plato importa; por ejemplo, las dietas que abusan de las carnes procesadas y de las grasas saturadas, pero que apenas incluyen fibra, están estrechamente vinculadas con un incremento en el riesgo de enfermar. Es, lamentablemente, una combinación bastante común en la sociedad actual.
Pero la cosa no se queda solo en el menú. Por cierto, existen otros culpables que a menudo pasamos por alto y que contribuyen de manera significativa a este problema. El sedentarismo, junto con hábitos tan perjudiciales como el tabaquismo o el consumo de alcohol, suman papeletas para que el organismo se vuelva más vulnerable. Sin embargo, lo más preocupante no es solo el daño que estos factores causan por separado, sino cómo se compenetran para atacar nuestra salud interna.
Lo cierto es que estos hábitos no actúan únicamente de forma directa. Tienen un efecto secundario muy específico: son capaces de modificar profundamente la microbiota intestinal. Al alterar este delicado equilibrio de microorganismos, se acaba generando un entorno proinflamatorio dentro del intestino.
Este ambiente de inflamación constante es, a decir verdad, el escenario ideal para que se activen los procesos de carcinogénesis. Básicamente, nuestros hábitos terminan preparando el terreno para que las células tumorales encuentren las facilidades que necesitan para desarrollarse.
3.2 Genética
No todos los casos de cáncer colorrectal se originan de la misma manera. Se estima que, aproximadamente, entre un cinco y un diez por ciento de los diagnósticos tienen un claro origen hereditario. Dentro de este grupo, destacan especialmente algunos cuadros clínicos muy específicos, como es el caso del síndrome de Lynch o la denominada poliposis adenomatosa familiar. De hecho, estos síndromes marcan una tendencia genética muy definida en las familias que los presentan.
Sin embargo, esto no significa que la genética solo sea relevante cuando existen estos antecedentes directos. Por cierto, incluso en los casos esporádicos —aquellos que aparecen sin una historia familiar evidente—, la predisposición genética individual de cada persona sigue siendo un factor determinante. Al final, este perfil genético particular es el que se encarga de modular el riesgo, influyendo de manera silenciosa en la probabilidad de desarrollar la enfermedad a lo largo de la vida.
3.3 Microbiota
La microbiota intestinal ha cobrado un protagonismo inesperado en todo lo que rodea al desarrollo del cáncer colorrectal. De hecho, las investigaciones más recientes nos muestran que ciertos microorganismos que habitan en nosotros no son precisamente buenos vecinos; algunos de ellos son capaces de fomentar una inflamación crónica, fabricar toxinas genotóxicas e incluso trastocar por completo nuestra respuesta inmune. Es, a decir verdad, una relación compleja donde el equilibrio lo es todo.
Sin embargo, no todo son amenazas en nuestro interior. Por el contrario, existen ciertos compuestos producidos por nuestras bacterias, conocidos como ácidos grasos de cadena corta, que actúan como auténticos escudos protectores. El más destacado de ellos es, sin duda, el butirato.
Por cierto, este metabolito tiene propiedades fascinantes: es capaz de frenar la proliferación tumoral y, lo que es aún más importante, puede inducir la apoptosis, que no es otra cosa que el mecanismo de muerte celular programada que ayuda a eliminar células dañinas.
De hecho, se ha observado un patrón muy claro en las personas que padecen esta patología: presentan lo que los expertos llaman disbiosis, que básicamente es un desajuste profundo en su flora intestinal. En estos pacientes suele haber una disminución notable de bacterias beneficiosas, siendo la Akkermansia muciniphila una de las ausencias más preocupantes.
Por otro lado, resulta especialmente interesante lo que ocurre en los casos de inicio temprano. En estos pacientes más jóvenes, la microbiota presenta unas características distintivas, lo que nos sugiere que estas bacterias podrían tener un papel etiológico específico en la aparición de la enfermedad a edades más prontas. Es, en definitiva, una pieza clave del rompecabezas que aún estamos terminando de encajar.
4. Síntomas y señales de alerta
Lo más complicado del cáncer de colon es que, por lo general, no da la cara en sus etapas más tempranas. Al ser una enfermedad que suele cursar de forma asintomática al principio, la detección precoz se convierte en un auténtico reto para los profesionales. Sin embargo, esto no significa que no existan signos de alarma. El problema es que, con demasiada frecuencia, estos indicios se pasan por alto, y esto ocurre de manera especialmente preocupante en los pacientes más jóvenes.
De hecho, hay ciertos síntomas que deberían ponernos en guardia de inmediato. Entre los más relevantes, destaca el sangrado rectal o los cambios en el hábito intestinal que no desaparecen, como una diarrea o un estreñimiento que se vuelven persistentes. Por cierto, no son los únicos; también debemos prestar atención al dolor abdominal, a una pérdida de peso inexplicada o a la aparición de una anemia ferropénica.
Hay que tener en cuenta que, cuando estas manifestaciones clínicas se hacen evidentes, suelen ser un indicativo de que nos encontramos ante una enfermedad avanzada. Por eso, el tiempo es un factor crítico.
Sin embargo, en el caso de las personas jóvenes, nos encontramos con un obstáculo adicional: la confusión diagnóstica. Es muy común que estos signos se atribuyan erróneamente a patologías benignas, como podrían ser unas simples hemorroides.
A decir verdad, esta interpretación equivocada provoca un retraso del diagnóstico que puede ser fatal. Al no sospechar de un tumor debido a la edad del paciente, la detección se demora innecesariamente, lo que contribuye a que, finalmente, los tumores se identifiquen cuando ya están en estadios más avanzados. Al final, lo que parece una dolencia leve acaba ocultando una realidad mucho más seria.
5. Diagnóstico precoz
5.1 Colonoscopia
Cuando hablamos de salud digestiva, la colonoscopia se posiciona como el método de diagnóstico de referencia por excelencia. Su gran ventaja, y lo que la diferencia de otras pruebas, es que permite la visualización directa del interior del colon. De hecho, no es solo una cuestión de observar; la precisión que ofrece a los especialistas es sencillamente inigualable.
Sin embargo, lo que realmente hace que este procedimiento sea vital es su capacidad de intervención inmediata. Durante la exploración, el médico puede llevar a cabo la resección de pólipos precancerosos, eliminando estas pequeñas lesiones antes de que tengan la oportunidad de complicarse.
Por cierto, está más que demostrado que el uso constante de esta técnica logra reducir de manera drástica tanto la incidencia como la mortalidad del cáncer colorrectal. Al final, se trata de una de las herramientas más potentes que tenemos para ganar tiempo y salvar vidas.
5.2 Test de sangre oculta en heces
Hablemos de una de las herramientas más prácticas que tenemos hoy en día: el test de sangre oculta en heces. De hecho, se ha convertido en una pieza clave dentro de los programas de salud pública porque, a diferencia de otras pruebas, es totalmente no invasiva. Es cierto que no llega a tener la misma sensibilidad que una colonoscopia, pero no por eso debemos menospreciarla. Sin embargo, su gran valor reside en que es tremendamente eficaz a la hora de detectar lesiones en fases tempranas, lo que permite actuar mucho antes de que el problema se complique.
Por otro lado, estamos siendo testigos de un ajuste muy importante en las políticas de prevención. Resulta que en varios países se ha decidido apostar por un descenso de la edad de inicio del cribado. Por cierto, mientras que antes se solía empezar a vigilar a partir de los cincuenta años, ahora el límite se ha bajado a los 45 años.
Esta medida no se ha tomado a la ligera; de hecho, responde directamente a la enorme preocupación por el aumento de casos en jóvenes. Al final, la medicina está intentando adaptarse a una realidad que está cambiando, asegurándose de que nadie se quede fuera de los radares de control por ser "demasiado joven".
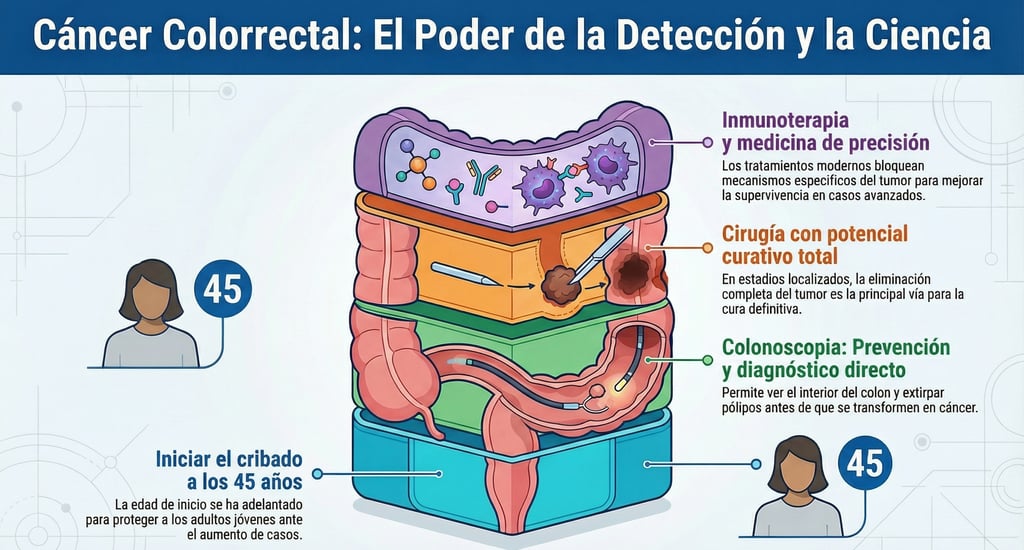
imagen: propia
6. Tratamiento actual
6.1 Cirugía
Cuando el problema se encuentra en una zona específica y bien delimitada, la cirugía se posiciona como la herramienta fundamental para abordar la situación. De hecho, en estos estadios localizados, es considerada la opción principal y más efectiva que tienen los especialistas para intervenir. No es solo una alternativa; es el pilar sobre el que descansa el plan terapéutico inicial.
Lo más esperanzador de este procedimiento es que, por cierto, si se logra realizar una resección completa del tumor, los resultados pueden ser definitivos. En las fases tempranas de la enfermedad, esta técnica tiene el potencial de ser totalmente curativa. Sin embargo, es vital que la intervención se realice con precisión para asegurar que no quede rastro de la lesión, permitiendo así que el paciente recupere su bienestar de forma permanente.
6.2 Quimioterapia
El papel de la quimioterapia adyuvante es fundamental cuando el objetivo principal es minimizar el riesgo de recurrencia. No se trata simplemente de un paso más en el proceso médico; su función es actuar como un seguro adicional tras la intervención inicial. Sin embargo, este tipo de tratamiento cobra una relevancia mucho mayor cuando nos enfrentamos a estadios avanzados de la enfermedad, momentos en los que es vital extremar las precauciones para que el problema no vuelva a manifestarse.
Por cierto, si nos fijamos en las herramientas de las que dispone la medicina actual, los regímenes basados en fluoropirimidinas siguen siendo, a día de hoy, el estándar indiscutible. Estas pautas terapéuticas se han consolidado como la opción de referencia en la práctica clínica habitual debido a su eficacia contrastada. Al final, lo que se busca con este enfoque es ofrecer al paciente una estrategia sólida y probada que ayude a consolidar su recuperación a largo plazo.
6.3 Inmunoterapia y terapias dirigidas
La llegada de la inmunoterapia ha supuesto, sin duda, una auténtica revolución en la forma en que tratamos el cáncer colorrectal. Lo cierto es que este avance ha cambiado las reglas del juego, especialmente para aquellos pacientes cuyos tumores presentan lo que los expertos llaman inestabilidad de microsatélites. De hecho, este marcador se ha convertido en una pieza fundamental para decidir el mejor camino a seguir, permitiendo ataques mucho más precisos contra la enfermedad.
Por cierto, el arsenal médico no se queda solo ahí. Asimismo, el desarrollo de las terapias dirigidas ha marcado un antes y un después. Estamos hablando de tratamientos diseñados específicamente para bloquear el receptor del factor de crecimiento epidérmico o el factor de crecimiento endotelial vascular. Gracias a que estas técnicas van "al grano" contra mecanismos específicos del tumor, se ha conseguido mejorar significativamente la supervivencia en casos de enfermedad metastásica, ofreciendo esperanza en situaciones que antes eran mucho más complejas de manejar.
Sin embargo, lo más fascinante es cómo la ciencia está mirando ahora hacia nuestro propio interior para reforzar estos procesos. Además de los fármacos convencionales, han surgido nuevas estrategias terapéuticas que se centran en la modulación de la microbiota.
Básicamente, se trata de ajustar el equilibrio de las bacterias que viven en nuestro intestino para que sirva como un complemento al tratamiento oncológico. Es, a decir verdad, una visión mucho más completa que busca potenciar la recuperación del paciente desde todos los ángulos posibles.
7. Tendencias actuales
Una de las tendencias que más está dando que hablar en la medicina actual, por lo alarmante que resulta, es el incremento del cáncer colorrectal entre la población más joven. No es algo que ocurra al azar; sin embargo, todo parece indicar que este fenómeno está estrechamente vinculado a las transformaciones en nuestro estilo de vida actual y a las alteraciones que sufre nuestra microbiota intestinal. Al final, lo que comemos y cómo nos movemos termina afectando a ese delicado ecosistema de bacterias que albergamos.
Otra de las corrientes que está marcando un antes y un después es la integración de la inteligencia artificial en las tareas de diagnóstico. Resulta fascinante ver cómo estas herramientas están mejorando la precisión médica, especialmente cuando se trata de la detección de pólipos durante las colonoscopias. Gracias a este apoyo tecnológico, es mucho más difícil que una de estas lesiones pase desapercibida, lo que cambia por completo las reglas del juego en la prevención.
Asimismo, estamos viviendo una época donde la medicina personalizada ha ganado un protagonismo indiscutible. Ya no se busca aplicar una solución genérica para todos los casos; de hecho, el enfoque ahora es mucho más específico. La clave reside en la capacidad de los especialistas para adaptar cada tratamiento basándose en el perfil molecular del tumor y en las necesidades particulares del paciente. Es, en definitiva, pasar de un tratamiento estándar a una estrategia de precisión absoluta.
8. Prevención
La base para prevenir el cáncer colorrectal reside, fundamentalmente, en la modificación de factores de riesgo que dependen directamente de nosotros. A decir verdad, lo que elegimos comer cada día tiene un peso enorme en nuestra salud intestinal. De hecho, se ha comprobado que una dieta rica en fibra, donde las frutas y verduras sean las protagonistas indiscutibles, genera un efecto protector muy valioso. Por cierto, para que esto funcione, es vital acompañarlo con una reducción drástica en el consumo de carnes procesadas, ya que el equilibrio en la alimentación es nuestro primer escudo.
Pero la prevención no acaba en la alimentación. Llevar una vida activa mediante el ejercicio físico regular es, sin duda, una de esas medidas clave que marcan la diferencia. Asimismo, dejar de lado el tabaco y ser muy conscientes al limitar el consumo de alcohol son decisiones que el cuerpo agradece a largo plazo.
Sin embargo, hay un factor fascinante que está ganando mucha relevancia: el cuidado de nuestro ecosistema interior. Mantener una microbiota saludable a través de la propia dieta y, posiblemente, con el apoyo de probióticos, podría desempeñar un papel preventivo determinante que apenas estamos empezando a valorar en toda su magnitud.
A pesar de que los buenos hábitos son esenciales, existe un pilar médico que no podemos ignorar si queremos estar tranquilos. La detección precoz, coordinada a través de los programas de cribado, sigue posicionándose hoy en día como la estrategia más eficaz de todas. Al final, no hay nada tan determinante como encontrar cualquier anomalía a tiempo, ya que es el método más directo y seguro para reducir la mortalidad de forma significativa.
9. Conclusión
El cáncer de colon sigue figurando como una de las amenazas más serias para la salud en todo el mundo. Sin embargo, lo que realmente está llamando la atención de los expertos es que su perfil epidemiológico está dando un giro bastante drástico. De hecho, estamos viendo un aumento de casos en adultos jóvenes, lo cual supone un desafío emergente. Esta nueva realidad nos obliga a todos —tanto a médicos como a ciudadanos— a replantearnos y revisar a fondo las estrategias actuales de prevención y cribado.
Las investigaciones más recientes han puesto el foco en algo fascinante: la microbiota intestinal. Resulta que este ecosistema interno juega un papel central en el proceso de carcinogénesis, especialmente por la forma en que interactúa con nuestros factores genéticos y los elementos ambientales que nos rodean. Lo positivo de este descubrimiento es que nos está abriendo la puerta a intervenciones preventivas y terapéuticas innovadoras que antes, sencillamente, no estaban sobre la mesa.
A pesar de que la medicina ha avanzado muchísimo en cuanto a los tratamientos disponibles, hay una realidad que no cambia: la supervivencia sigue estando ligada, en gran medida, al diagnóstico precoz. Por eso es tan vital que la sociedad aprenda a reconocer las señales de alerta. No basta con investigar en los laboratorios; de hecho, es fundamental fomentar una mayor concienciación sobre los síntomas y luchar para que los programas de cribado sean mucho más accesibles para toda la población.
Para terminar, es importante quedarse con un mensaje de esperanza. El cáncer de colon es, en gran parte, una enfermedad que se puede prevenir y tratar con éxito si logramos detectarla a tiempo. Al final, todo esto subraya lo valioso que es invertir en educación sanitaria e investigación continua, ya que son nuestras mejores herramientas para proteger la salud global.

10. Referencias
Abedizadeh, R., Majidi, F., Khorasani, H. R., et al. (2024). Colorectal cancer: A comprehensive review of carcinogenesis, diagnosis, and novel strategies for classified treatments. Cancer Cell International, 43(2), 729–753. https://doi.org/10.1007/s10555-023-10158-3
André, T., et al. (2024). Adjuvant chemotherapy in colon cancer. New England Journal of Medicine, 390(12), 1102–1115. https://doi.org/10.1056/NEJMoa2312345
Benson, A. B., et al. (2024). NCCN guidelines colorectal cancer. Journal of the National Comprehensive Cancer Network, 22(3), 158–172. https://doi.org/10.6004/jnccn.2024.0015
Dekker, E., Tanis, P. J., Vleugels, J. L. A., et al. (2024). Colorectal cancer. Nature Reviews Disease Primers, 10(1), 1–25. https://doi.org/10.1038/s41572-024-00500-x
Diaz, L. A., et al. (2024). Immunotherapy in MSI-high colorectal cancer. New England Journal of Medicine, 391(4), 312–324. https://doi.org/10.1056/NEJMoa2400123
Eng, C., Yoshino, T., Ruíz-García, E., et al. (2024). Colorectal cancer. The Lancet, 404(10449), 294–310. https://doi.org/10.1016/S0140-6736(24)00360-X
Fearon, E. R. (2024). Molecular genetics of colorectal cancer revisited. Annual Review of Pathology, 19, 125–148. https://doi.org/10.1146/annurev-pathmechdis-031523-025001
García Mansilla, M. J., et al. (2025). Modulating strategies of the intestinal microbiota in colorectal cancer. Nutrients, 17(2), 445. https://doi.org/10.3390/nu17020445
Guinney, J., Dienstmann, R., Wang, X., et al. (2024). The consensus molecular subtypes of colorectal cancer. Nature Medicine, 30(3), 675–688. https://doi.org/10.1038/s41591-024-02800-x
Huyghe, J. R., et al. (2024). Genetic susceptibility to colorectal cancer. Nature Genetics, 56(5), 812–824. https://doi.org/10.1038/s41588-024-01700-1
Imanbayev, N., et al. (2024). Colorectal cancer and microbiota: Systematic review. Przeglad Gastroenterologiczny, 19(1), 12–21. https://doi.org/10.5114/pg.2024.135000
Imperiale, T. F., et al. (2024). Fecal immunochemical testing vs colonoscopy. JAMA, 331(11), 920–932. https://doi.org/10.1001/jama.2024.1234
Kader, R., et al. (2025). Post-colonoscopy colorectal cancer rate: Systematic review. Clinical Gastroenterology and Hepatology, 23(1), 45–58. https://doi.org/10.1016/j.cgh.2024.08.001
Karam, F., et al. (2025). Gut microbiome and colorectal cancer. Cell Biochemistry and Biophysics, 83(1), 112–125. https://doi.org/10.1007/s12013-024-01350-x
Kasagga, A., et al. (2024). Gut microbiota and colorectal cancer: Umbrella review. Cureus, 16(5), e60214. https://doi.org/10.7759/cureus.60214
Keum, N., & Giovannucci, E. (2024). Global burden of colorectal cancer: Lifestyle factors. Gastroenterology, 166(4), 580–595. https://doi.org/10.1053/j.gastro.2023.12.015
Ladabaum, U., et al. (2024). Strategies for colorectal cancer screening. New England Journal of Medicine, 390(20), 1890–1901. https://doi.org/10.1056/NEJMra2300123
Maida, M., Dahiya, D. S., Shah, Y. R., et al. (2024). Screening and surveillance of colorectal cancer: A review of the literature. Cancers, 16(15), 2746. https://doi.org/10.3390/cancers16152746
Murphy, N., et al. (2024). Diet and colorectal cancer risk. BMJ, 384, e075123. https://doi.org/10.1136/bmj-2023-075123
Overman, M. J., et al. (2024). Checkpoint inhibitors in colorectal cancer. Journal of Clinical Oncology, 42(14), 1620–1633. https://doi.org/10.1200/JCO.23.01500
Parseghian, C. M., et al. (2024). Precision medicine in colorectal cancer. Nature Reviews Clinical Oncology, 21(6), 415–432. https://doi.org/10.1038/s41571-024-00890-w
Ramos Lopes, S., Martins, C., Santos, I. C., et al. (2024). Colorectal cancer screening: A review of current knowledge and progress in research. World Journal of Gastrointestinal Oncology, 16(4), 1119–1133. https://doi.org/10.4251/wjgo.v16.i4.1119
Sagaert, X., Vanstapel, A., & Verbeek, S. (2024). Tumor heterogeneity in colorectal cancer. Pathology, 56(2), 185–196. https://doi.org/10.1016/j.pathol.2023.11.002
Shaukat, A., et al. (2024). Long-term outcomes of colonoscopy screening. Annals of Internal Medicine, 177(5), 580–589. https://doi.org/10.7326/M23-2500
Siegel, R. L., et al. (2024). Colorectal cancer statistics and presentation patterns. CA: A Cancer Journal for Clinicians, 74(1), 8–31. https://doi.org/10.3322/caac.21820
Song, M., & Chan, A. T. (2024). Environmental factors and colorectal cancer risk. The Lancet Oncology, 25(3), e112–e124. https://doi.org/10.1016/S1470-2045(23)00650-X
Stoffel, E. M., & Murphy, C. C. (2024). Epidemiology and symptoms of early-onset colorectal cancer. Gastroenterology, 166(2), 242–255. https://doi.org/10.1053/j.gastro.2023.10.012
Sun, W., et al. (2025). Advances in intestinal microbiota and colorectal cancer. Molecular Medicine Reports, 31(1), 15. https://doi.org/10.3892/mmr.2024.13200
Sung, H., et al. (2024). Global trends in early-onset colorectal cancer. The Lancet Oncology, 25(4), 410–422. https://doi.org/10.1016/S1470-2045(24)00080-X
Takamaru, H., et al. (2025). Microbiome and colorectal cancer in humans: A review of recent studies. Japanese Journal of Clinical Oncology (JARC), 55(1), 5–15. https://doi.org/10.1093/jjco/hyae150
Wang, P., et al. (2024). Artificial intelligence in colonoscopy. Gastrointestinal Endoscopy, 99(6), 880–892. https://doi.org/10.1016/j.gie.2024.01.025
World Cancer Research Fund. (2024). Diet, nutrition, physical activity and colorectal cancer. https://www.wcrf.org/colorectal-cancer-report-2024