Comprender la endometriosis: mecanismos biológicos, síntomas y retos clínicos actuales
José Hernández Jiménez
3/14/202622 min leer

1. Introducción
La endometriosis es una dolencia ginecológica de carácter crónico que va mucho más allá de lo que se pensaba tradicionalmente. Se define, básicamente, por la aparición de un tejido muy similar al endometrio en zonas fuera del útero, donde no debería estar. Por cierto, es frecuente encontrar estas lesiones en los ovarios, el peritoneo pélvico, los ligamentos uterinos o incluso en el intestino.
El verdadero problema surge porque estas células ectópicas reaccionan ante los estímulos de las hormonas, especialmente al estrógeno. De hecho, esta respuesta hormonal es la que acaba provocando cuadros de inflamación, un dolor a menudo insoportable y, en un gran número de casos, dificultades de infertilidad.
Aunque a veces se hable de ella como algo poco común, las cifras cuentan otra historia. Se calcula que afecta aproximadamente al diez por ciento de las mujeres que están en edad reproductiva, lo que supone que unos ciento noventa millones de personas conviven con ella en todo el mundo. Sin embargo, a pesar de ser tan frecuente, su comprensión por parte de la ciencia ha sido bastante limitada durante mucho tiempo.
Hoy sabemos que no es simplemente un trastorno ginecológico local. Estamos ante una enfermedad sistémica muy compleja en la que se entrelazan mecanismos hormonales, inmunológicos, inflamatorios y genéticos. Además, estudios recientes han puesto sobre la mesa otros factores determinantes, como las alteraciones en el microbioma, los procesos de angiogénesis y diversos factores epigenéticos que ayudan a que la enfermedad siga progresando.
Es una realidad dura, pero la endometriosis ha sido una enfermedad invisibilizada durante décadas. Muchas mujeres pasan años sufriendo síntomas antes de que alguien les dé un diagnóstico correcto. Lo cierto es que el dolor menstrual intenso se ha normalizado tanto socialmente que muchas pacientes ni siquiera consultan al médico al principio.
Esta normalización del sufrimiento contribuye a un retraso diagnóstico alarmante, que puede llegar a superar los siete o diez años desde que se notan los primeros síntomas. Por si fuera poco, la enfermedad presenta una enorme heterogeneidad clínica. Mientras algunas pacientes lidian con un dolor incapacitante, otras tienen molestias leves o son totalmente asintomáticas.
Esta enorme variabilidad, sumada a que todavía no contamos con biomarcadores específicos en las analíticas, hace que la detección precoz y el acceso a un tratamiento oportuno sigan siendo uno de los mayores retos de la medicina actual.
2. Qué ocurre en el organismo
2.1 Crecimiento del tejido endometrial fuera del útero
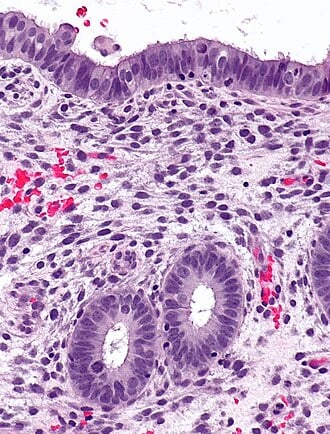
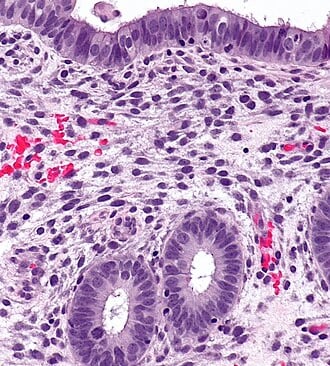
Lo que realmente define a la endometriosis es la aparición de tejido endometrial ectópico en lugares fuera del útero, donde no debería estar. Lo más habitual es que estas células se asienten en la zona de la pelvis, afectando principalmente a los ovarios, las trompas de Falopio, el peritoneo o los ligamentos uterosacros. No obstante, existen situaciones menos frecuentes donde el tejido alcanza órganos extrapelvianos; de hecho, se han documentado casos en los que se alcanza el intestino, la vejiga e incluso al pulmón.
Para intentar explicar cómo ocurre esto, la teoría más extendida es la de la menstruación retrógrada. Básicamente, esta idea sugiere que parte del tejido menstrual, en lugar de salir al exterior, fluye hacia atrás por las trompas de Falopio hasta la cavidad abdominal. Sin embargo, aquí hay un detalle curioso: este reflujo les sucede a muchísimas mujeres que nunca llegan a desarrollar la enfermedad. Por eso, se cree que también deben intervenir ciertas alteraciones inmunológicas que, por alguna razón, permiten que esas células sobrevivan y consigan implantarse en lugar de ser eliminadas por el organismo.
Una vez que estas lesiones se asientan, se comportan de forma muy similar al endometrio normal, sobre todo en su respuesta a las hormonas sexuales. Bajo la influencia directa del estrógeno, las células proliferan y generan nuevas lesiones. Para asegurar su supervivencia, activan procesos de angiogénesis, que no es otra cosa que la creación de nuevos vasos sanguíneos para nutrirse y expandirse.
Por cierto, investigaciones recientes han revelado que estas lesiones no son simples cúmulos de células; presentan cambios epigenéticos y alteraciones moleculares profundas. Estas modificaciones afectan la regulación de genes fundamentales relacionados con la inflamación, la proliferación celular y la respuesta a las hormonas. De hecho, esto podría ser la clave para entender por qué la enfermedad persiste en ocasiones a pesar de los tratamientos quirúrgicos o farmacológicos.
Finalmente, es importante entender que la endometriosis no se manifiesta igual en todas las personas, ya que existe una enorme heterogeneidad en las lesiones. Actualmente, se distinguen tres tipos principales: la endometriosis superficial peritoneal, los endometriomas ováricos y la endometriosis infiltrante profunda.
Cada una de estas variantes tiene características biológicas y clínicas muy diferentes entre sí. Por esta razón, los especialistas sugieren que, más que una dolencia única, estamos ante un espectro de trastornos relacionados. En definitiva, es un rompecabezas complejo donde cada pieza biológica cuenta para entender el cuadro clínico completo.
2.2 Inflamación crónica
Para entender la endometriosis, debemos mirar directamente a la inflamación crónica, que es básicamente el motor que impulsa este proceso. Las lesiones que se encuentran fuera de su sitio habitual no se quedan quietas; de hecho, liberan de forma constante diversos mediadores inflamatorios.
Entre estas sustancias destacan las citocinas, las prostaglandinas y ciertos factores de crecimiento. Lo que ocurre es que estos elementos no solo mantienen activo ese microambiente inflamatorio tan dañino, sino que también son los responsables directos de ese dolor persistente que tanto afecta a las pacientes.
Por cierto, si analizamos el líquido peritoneal de quienes padecen esta dolencia, nos encontramos con un panorama bastante complejo. En este entorno se detectan niveles muy elevados de moléculas que favorecen la inflamación. Sin embargo, no son sustancias desconocidas para la ciencia: hablamos de la IL-6, TNF-α e IL-1β.
Estas moléculas cumplen una doble función negativa. Por un lado, estimulan la proliferación celular y el desarrollo de nuevos vasos sanguíneos mediante la angiogénesis. Por otro, tienen la capacidad de sensibilizar las fibras de los nervios. Es precisamente este fenómeno el que contribuye a que el dolor crónico se vuelva una característica tan marcada de la enfermedad.
Otro aspecto fundamental son las alteraciones que sufre el sistema inmunitario. Por ejemplo, los macrófagos peritoneales, que deberían ser nuestras células de limpieza, muestran un comportamiento de lo más extraño. En lugar de eliminar el tejido que está fuera de lugar, presentan una actividad anormal que, de hecho, acaba favoreciendo su supervivencia. Este fallo en la vigilancia inmunológica es lo que permite que las lesiones logren mantenerse en el tiempo y sigan progresando sin que el cuerpo pueda detenerlas.
No podemos olvidar el papel determinante que juega el estrógeno. Básicamente, la endometriosis es una patología que depende por completo de estas hormonas. Lo que sucede es que el estrógeno actúa como un combustible que promueve tanto la reproducción de las lesiones como la fabricación de más mediadores inflamatorios.
Esta estrecha relación es la que explica por qué la gran mayoría de los enfoques médicos actuales se centran en la supresión hormonal. Al reducir la presencia de estas hormonas, se intenta cortar de raíz el estímulo que alimenta la enfermedad.
2.3 Formación de adherencias
Cuando la inflamación persistente se instala en el cuerpo durante mucho tiempo, acaba pasando una factura física bastante evidente. De hecho, este proceso prolongado suele derivar en la formación de tejido fibroso y en la aparición de adherencias entre los diversos órganos de la pelvis.
Básicamente, estas últimas son bandas de tejido cicatricial que, de forma un tanto inoportuna, terminan conectando estructuras que, en condiciones normales, deberían estar totalmente separadas.
Por cierto, estas uniones internas no son precisamente inofensivas, ya que tienen la capacidad de distorsionar por completo la anatomía pélvica. Sin embargo, lo que más afecta al día a día es el dolor intenso que generan, el cual suele hacerse mucho más presente durante la menstruación o al mantener relaciones sexuales.
A decir verdad, el problema no termina en el malestar físico; la función reproductiva también suele verse comprometida. Esto ocurre porque las adherencias pueden entorpecer la movilidad de las trompas de Falopio o, en otros casos, interferir directamente con el proceso de la ovulación, dificultando así el camino hacia un posible embarazo.
Además, la situación puede volverse todavía más compleja cuando estas bandas de tejido involucran a los nervios y a los vasos sanguíneos. Este contacto es, de hecho, uno de los grandes responsables del desarrollo del dolor neuropático.
En los casos más severos, nos encontramos con las denominadas lesiones infiltrantes profundas, que tienen la capacidad de penetrar incluso en los tejidos musculares o en las terminaciones nerviosas. Como es de esperar, esta intrusión no hace más que intensificar los síntomas, convirtiendo la enfermedad en un desafío físico mucho más profundo para quien la padece.
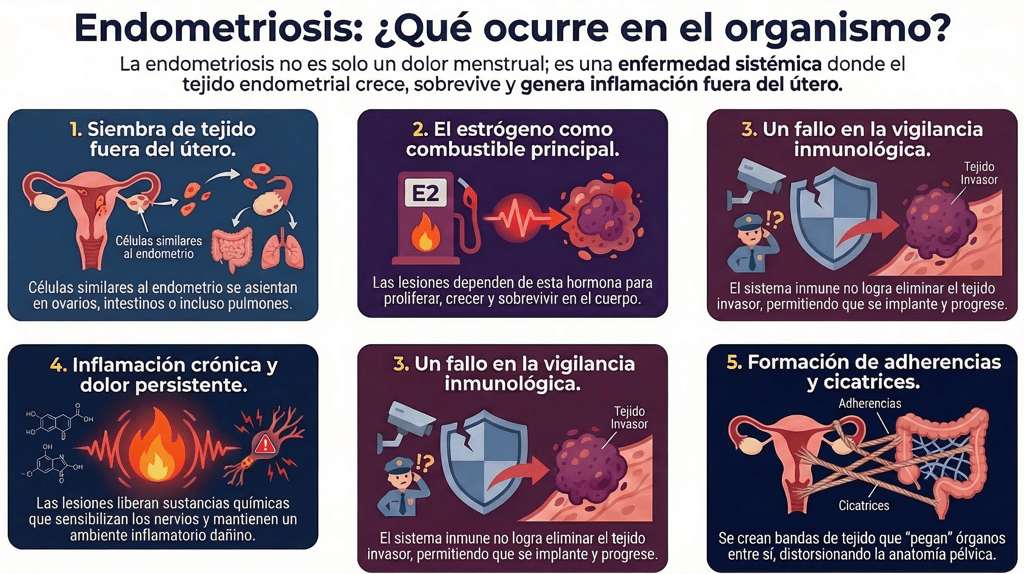
imagen: propia
3. Síntomas principales
La endometriosis presenta una amplia variedad de síntomas, lo que contribuye a su dificultad diagnóstica. Algunos pacientes presentan síntomas leves, mientras que otros experimentan dolor incapacitante que afecta significativamente su calidad de vida.
3.1 Dolor menstrual intenso
Uno de los signos más recurrentes y difíciles de sobrellevar es, sin duda, el dolor menstrual intenso. De hecho, muchas personas suelen confundirlo con las molestias típicas del periodo, pero lo cierto es que la dismenorrea severa tiene rasgos que la hacen muy distinta. Por ejemplo, a diferencia de los cólicos habituales, este malestar tiende a ser progresivo, lo que significa que suele agravarse con el paso del tiempo. Sin embargo, lo más llamativo es que no se limita a los días de sangrado; por cierto, es muy común que empiece a manifestarse incluso varios días antes de que llegue la menstruación.
Este sufrimiento no es algo subjetivo, sino que tiene una causa física muy concreta. Lo que sucede es que las lesiones endometriósicas liberan de forma activa prostaglandinas y otros mediadores inflamatorios. Estas sustancias actúan como un potente detonante químico en el cuerpo.
Por un lado, estas moléculas son las responsables de provocar contracciones uterinas bastante fuertes. Pero la cosa no queda ahí; también juegan un papel crucial en la sensibilización de las fibras nerviosas. Básicamente, este proceso hace que los nervios de la zona estén mucho más alerta, lo que explica por qué el dolor se percibe de una manera tan aguda y persistente.
3.2 Dolor pélvico crónico
De hecho, es muy común que muchas pacientes terminen enfrentándose a lo que en medicina denominamos dolor pélvico crónico. No estamos hablando de una molestia pasajera o puntual; para que se considere como tal, este sufrimiento debe ser persistente durante al menos seis meses.
Sin embargo, lo que resulta más agotador para quien lo padece es que este malestar no se limita únicamente a los días de la regla. Por cierto, es bastante frecuente que la sensación de dolor aparezca incluso fuera del periodo menstrual, dejando de ser algo cíclico para convertirse en una presencia constante en el día a día.
Otro aspecto fundamental es que esta sensación no siempre se queda localizada en un solo punto. En muchas ocasiones, el dolor puede irradiarse hacia la espalda o las piernas, complicando tareas tan sencillas como caminar o descansar.
Pero, ¿por qué ocurre esto? Principalmente, la presencia de lesiones infiltrantes y la formación de adherencias son las grandes responsables de este cuadro clínico. Estas estructuras contribuyen decisivamente a generar este tipo de padecimiento, y la situación se vuelve especialmente crítica cuando estas formaciones terminan por afectar los nervios pélvicos. Básicamente, cuando el tejido alcanza o presiona las terminaciones nerviosas, la intensidad del síntoma se dispara, convirtiéndose en un reto diagnóstico y terapéutico de primer orden.
3.3 Infertilidad
Lo cierto es que uno de los mayores temores de quienes padecen esta enfermedad es cómo puede afectar a sus planes de futuro. De hecho, las estadísticas nos dicen que la infertilidad alcanza a un porcentaje considerable de pacientes; se estima que afecta a una cifra que oscila entre el treinta y el cincuenta por ciento de las mujeres con este diagnóstico. No es un número menor, y entender por qué sucede es fundamental para abordar la situación con claridad.
Sin embargo, el origen de esta dificultad para concebir no se debe a un solo factor, sino a una combinación de varios problemas en el entorno reproductivo. Por un lado, la enfermedad suele provocar alteraciones en la ovulación, lo que dificulta que el ciclo siga su curso normal.
Por cierto, no podemos olvidar el papel que juega la inflamación pélvica. Este estado inflamatorio constante no solo causa dolor, sino que genera cambios en el ambiente uterino que, en última instancia, terminan por dificultar la implantación embrionaria. A esto se le suma, en muchos casos, un daño en las trompas de Falopio, lo que termina de complicar el proceso natural de fecundación. En definitiva, es un conjunto de barreras físicas y químicas las que entran en juego.
3.4 Síntomas digestivos y urinarios
La endometriosis puede ser bastante impredecible y no siempre se queda "en su sitio". Por cierto, cuando las lesiones traspasan el área ginecológica y alcanzan el intestino o la vejiga, empiezan a manifestarse síntomas digestivos o urinarios que suelen ser muy molestos. De hecho, es en ese momento cuando el cuerpo nos avisa de que el tejido está afectando zonas que, en condiciones normales, no debería tocar.
Sin embargo, estas molestias no siempre son iguales para todas las pacientes. Entre las señales más comunes que debemos vigilar, nos encontramos con el dolor al defecar o una notable distensión abdominal que provoca una sensación de hinchazón constante. A decir verdad, la regularidad se pierde a menudo, alternando episodios de diarrea con un estreñimiento que no parece ceder. Por otro lado, también es muy frecuente experimentar un punzante dolor al orinar que complica algo tan básico como ir al baño.
La situación se vuelve especialmente delicada cuando hablamos de la endometriosis intestinal profunda. En este escenario, el impacto es mayor y puede derivar en problemas serios, como la aparición de sangrado intestinal. Incluso, en los momentos más críticos, este tejido puede llegar a provocar obstrucciones que impiden el funcionamiento normal del tránsito. Básicamente, lo que ocurre es que la enfermedad compromete la anatomía interna de forma significativa, intensificando los síntomas y el riesgo para la salud.
4. Por qué es tan difícil diagnosticarla
4.1 Variabilidad de síntomas
Una de las mayores dificultades a las que se enfrentan tanto médicos como pacientes es lo que llamamos heterogeneidad clínica. Básicamente, esta dolencia no se presenta de la misma forma en todas las personas, lo que la convierte en un auténtico desafío para la medicina. De hecho, esta enorme variedad en la forma de manifestarse es, sin duda, una de las razones fundamentales que explican el retraso diagnóstico que sufren tantas mujeres.
Sin embargo, lo más desconcertante es que no siempre existe una relación directa entre lo que se ve en las pruebas y lo que siente la paciente. Por cierto, es muy común encontrar casos donde se experimenta un dolor intenso a pesar de que, tras un análisis, solo se detectan lesiones mínimas.
Por el contrario, ocurre también el escenario opuesto: hay quienes presentan lesiones extensas y, curiosamente, apenas manifiestan síntomas o molestias leves. Esta falta de lógica aparente entre la gravedad de las lesiones y la intensidad del malestar es lo que, en última instancia, acaba dilatando el tiempo necesario para obtener un nombre y un tratamiento para lo que está ocurriendo.
4.2 Normalización del dolor menstrual
Si echamos la vista atrás, nos damos cuenta de que el dolor menstrual se ha considerado, casi por decreto, como una pieza inevitable y normal del ciclo reproductivo. Esta idea ha pasado de generación en generación como si fuera una verdad absoluta que simplemente hay que aceptar.
Sin embargo, esta percepción social tan arraigada ha tenido consecuencias muy reales y, a decir verdad, bastante negativas. De hecho, al asumir que el sufrimiento es parte del proceso natural, se ha tendido sistemáticamente a minimizar los síntomas que padecen muchísimas mujeres, restándoles la importancia que realmente tienen.
Por cierto, este es el motivo principal por el que se suele retrasar la búsqueda de atención médica. Básicamente, si el entorno te dice que tu malestar es lo común, lo más probable es que ni siquiera te plantees pedir ayuda profesional hasta que la situación se vuelve insostenible.
4.3 Falta de biomarcadores
A día de hoy, una de las mayores dificultades a las que nos enfrentamos es que todavía no disponemos de biomarcadores sanguíneos o moleculares que estén debidamente validados. No existe, por tanto, una analítica sencilla o una prueba de laboratorio que nos permita identificar la enfermedad de forma directa y sin complicaciones.
Sin embargo, al no contar con ese "atajo" biológico, los profesionales de la salud se ven obligados a seguir un camino más laborioso. De hecho, esto hace que el diagnóstico dependa casi por completo de una evaluación clínica muy exhaustiva.
Por cierto, ante la ausencia de esos marcadores específicos, el peso de la detección recae inevitablemente en el ojo experto del médico y en el apoyo fundamental de las técnicas de imagen. Básicamente, a falta de una respuesta molecular clara, el análisis de los síntomas y las exploraciones visuales siguen siendo nuestras herramientas más valiosas para entender qué está pasando.
5. Cómo se diagnostica actualmente
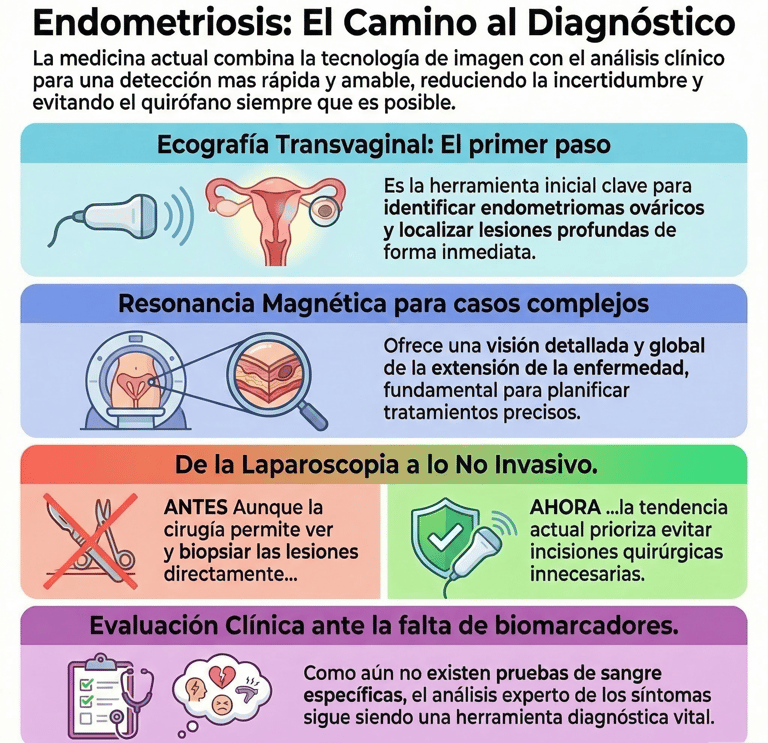
imagen: propia
5.1 Ecografía
Cuando se inicia el camino para descubrir qué está ocurriendo en el organismo, la ecografía transvaginal suele ser una de las herramientas iniciales por excelencia. Es, sencillamente, el primer paso lógico que dan los especialistas. Gracias a este examen, se pueden identificar con mucha mayor claridad los endometriomas ováricos, algo que resulta vital para entender el alcance de la situación.
Sin embargo, su utilidad no se limita únicamente a los ovarios. Por cierto, esta técnica también es una pieza fundamental para localizar aquellas lesiones profundas que, de otro modo, podrían pasar desapercibidas. Al final, se trata de una de las pruebas primarias más valiosas para obtener una imagen real de la zona afectada desde el primer momento.
5.2 Resonancia magnética
La resonancia magnética se presenta como una herramienta fundamental cuando el diagnóstico requiere ir un paso más allá de lo habitual. No es solo una imagen más; es la técnica que nos permite localizar con una claridad asombrosa esas lesiones profundas que a menudo son difíciles de detectar con otros métodos más sencillos.
Sin embargo, su utilidad no termina ahí. Por cierto, esta exploración resulta especialmente valiosa para evaluar la extensión de la enfermedad, ya que ofrece una visión global de cómo se ha distribuido el tejido afectado por el organismo.
Esta capacidad de análisis detallado la convierte en la opción predilecta de los especialistas, sobre todo cuando se enfrentan a casos complejos que exigen una planificación muy precisa. Básicamente, permite ver el panorama completo antes de tomar decisiones importantes sobre el tratamiento.
5.3 Laparoscopia
Tradicionalmente, si los médicos querían confirmar qué estaba ocurriendo realmente en el interior del cuerpo, la laparoscopia era el camino obligatorio a seguir. De hecho, este procedimiento se ha considerado durante años el estándar de oro absoluto. ¿La razón? Básicamente porque permitía una visualización directa de los tejidos afectados.
A decir verdad, no había nada más fiable que ver el problema con los propios ojos y, por cierto, aprovechar la intervención para realizar una biopsia de las lesiones. Esto permitía analizar las muestras en el laboratorio y obtener una confirmación definitiva que no dejaba lugar a dudas.
Sin embargo, la medicina actual está viviendo un cambio de mentalidad bastante importante. Hoy en día, se está impulsando con mucha fuerza un enfoque menos invasivo, tratando de evitar el paso por el quirófano siempre que sea posible.
Básicamente, la tendencia ahora es dar mucho más peso a la combinación de la imagen médica avanzada y al análisis detallado de los síntomas que relata la paciente. Al final, lo que se busca es llegar a una conclusión clara y segura sin necesidad de realizar incisiones, priorizando una detección más amable pero igual de rigurosa.
6. Tratamientos disponibles
6.1 Terapia hormonal
Uno de los pilares fundamentales en el manejo de esta condición es la terapia hormonal. El objetivo central de este enfoque es bastante claro: se busca reducir los niveles de estrógeno en el organismo para, de este modo, poner un freno al crecimiento de las lesiones.
Para lograr este control, los especialistas suelen recurrir a diversas opciones que incluyen desde los anticonceptivos hormonales y los progestágenos, hasta los agonistas de la GnRH. Al final, se trata de crear un entorno menos favorable para la expansión del tejido fuera de su lugar.
6.2 Analgésicos
Por cierto, más allá de frenar la enfermedad, el manejo del malestar cotidiano es una prioridad absoluta. En este sentido, los analgésicos juegan un rol crucial, utilizándose principalmente los antiinflamatorios no esteroideos para intentar mantener el dolor bajo control.
Sin embargo, hay que ser realistas: lo cierto es que la eficacia de estos fármacos no es igual para todo el mundo. De hecho, la respuesta al tratamiento varía considerablemente entre una paciente y otra, lo que obliga a personalizar las dosis y el tipo de medicación según cada caso particular.
6.3 Cirugía
En situaciones donde los fármacos no son suficientes, la cirugía laparoscópica aparece como una herramienta indispensable. Este procedimiento permite realizar una limpieza profunda al eliminar directamente tanto las lesiones como las adherencias que se hayan formado entre los órganos.
Esta opción cobra especial importancia, de hecho, cuando nos enfrentamos a cuadros de endometriosis profunda o cuando existe una infertilidad asociada. En estos escenarios, la intervención no solo busca aliviar los síntomas, sino también intentar restaurar la anatomía pélvica para mejorar las posibilidades de concepción.
7. Nuevas líneas de investigación
7.1 IA en el diagnóstico
Estamos asistiendo a un cambio emocionante gracias a la inteligencia artificial, que ha empezado a integrarse con fuerza en el análisis de imágenes médicas. De hecho, su aplicación está resultando de gran ayuda para perfeccionar la detección de lesiones que a veces son difíciles de identificar a simple vista. Al apoyarse en esta tecnología, los especialistas pueden revisar ecografías y resonancias con una precisión mucho mayor, lo que supone un avance gigantesco para el diagnóstico temprano.
7.2 Genética
Sin embargo, el uso de la tecnología no es la única puerta abierta para el diagnóstico. Estudios muy recientes han puesto sobre la mesa que el riesgo de desarrollar la enfermedad no es algo puramente aleatorio. Parece ser que existen factores genéticos y epigenéticos que juegan un papel fundamental en este proceso. Estos elementos no solo determinan la predisposición de una paciente, sino que también influyen directamente en la progresión de la dolencia, marcando el ritmo al que avanza en cada organismo.
7.3 Microbioma
Otra de las líneas de investigación más prometedoras es la que se centra en el microbioma, analizando tanto el entorno del útero como el del intestino. Lo cierto es que se han hallado asociaciones muy interesantes entre la disbiosis microbiana —ese desequilibrio en nuestras bacterias— y la inflamación endometriósica.
Básicamente, este descubrimiento es vital porque nos permite entender mejor cómo reacciona el cuerpo. De hecho, el hallazgo de estos vínculos está permitiendo explorar nuevas vías terapéuticas, lo que abre un abanico de posibilidades para tratamientos futuros que hasta hace poco ni siquiera imaginábamos.
8. Conclusión
La endometriosis no es, ni mucho menos, una condición sencilla. Lo cierto es que nos enfrentamos a una enfermedad multifactorial y extremadamente compleja que condiciona la realidad de millones de mujeres en todo el mundo. Lo que la hace tan difícil de encasillar es su fisiopatología, que no depende de una sola causa. De hecho, en ella se entrelazan factores hormonales, procesos inflamatorios, respuestas del sistema inmunológico y una base genética particular. Es precisamente esta mezcla de elementos lo que explica su enorme variabilidad clínica; básicamente, no hay dos casos iguales.
Sin duda, uno de los mayores muros que todavía debemos derribar es el persistente retraso diagnóstico. Por cierto, resulta preocupante cómo la normalización del dolor menstrual ha calado en la sociedad, haciendo que muchas mujeres asuman el sufrimiento como algo natural del ciclo.
Sin embargo, el problema no es solo cultural. La diversidad de síntomas y, sobre todo, la ausencia de biomarcadores específicos que permitan una detección rápida, condenan a muchas pacientes a pasar años en un laberinto médico antes de recibir un nombre para lo que les sucede. Lograr un diagnóstico adecuado a tiempo sigue siendo nuestra asignatura pendiente más urgente.
Afortunadamente, el panorama está cambiando. En los últimos tiempos se han producido avances muy significativos que nos permiten ser optimistas, especialmente en lo que respecta a la creación de nuevas herramientas diagnósticas y terapéuticas.
De hecho, estamos explorando campos que parecen sacados del futuro. La integración de la inteligencia artificial, por ejemplo, está revolucionando la forma en que analizamos la información. A esto se le suma el estudio profundo del microbioma y la investigación genética, áreas que ahora mismo se consideran las más prometedoras para entender qué está fallando en el organismo.
Solo apostando por un diagnóstico precoz seremos capaces de reducir el sufrimiento innecesario y transformar radicalmente la calidad de vida de quienes conviven con ella.
De cara a lo que viene, la ciencia debe volcarse en identificar biomarcadores fiables que nos den respuestas claras. Pero no basta con eso; también es vital desarrollar tratamientos más efectivos y terminar de comprender esos mecanismos biológicos que, por ahora, se esconden bajo la superficie de la enfermedad.
9. Referencias
· Alimi, Y., Iwanaga, J., Loukas, M., & Tubbs, R. S. (2022). Endometriosis and chronic pelvic pain. Clinical Anatomy, 35, 129–139.
· Aredo, J. V., Heyrana, K. J., Karp, B. I., & Shah, J. P. (2022). Relating chronic pelvic pain and endometriosis. Journal of Pain Research, 15, 1203–1215.
· Bedrick, B. S., Courtright, L., Zhang, J., Snow, M., Amendola, I. L. S., Nylander, E., Cayton-Vaught, K., Segars, J., & Singh, B. (2024). A systematic review of epigenetics of endometriosis. F&S Reviews, 5(1), 100070. https://pubmed.ncbi.nlm.nih.gov/38524912/
· Bendifallah, S., Daraï, E., & Ballester, M. (2022). Predictive models in endometriosis. Fertility and Sterility, 117(6), 1150–1160.
· Bonavina, G., & Taylor, H. S. (2022). Endometriosis-associated infertility: From pathophysiology to tailored treatment. Frontiers in Endocrinology, 13, 1020827. https://pubmed.ncbi.nlm.nih.gov/36387918/
· Bulun, S. E., Yilmaz, B. D., Sison, C., Miyazaki, K., Bernardi, L., Liu, S., Kohlmeier, A., Yin, P., Milad, M., & Wei, J. (2023). Endometriosis. Endocrine Reviews, 44(4), 629–659.
· Burney, R. O., & Giudice, L. C. (2022). Pathogenesis and pathophysiology of endometriosis. Fertility and Sterility, 118(6), 1155–1167.
· Chapron, C., Marcellin, L., Borghese, B., & Santulli, P. (2022). Rethinking mechanisms, diagnosis and management of endometriosis. Nature Reviews Endocrinology, 18, 643–657.
· Chen, Y., Luo, L., & Waseem, S. (2025). Advances in the diagnosis and management of endometriosis. Pathology Research and Practice.
· D’Hooghe, T., & Hummelshoj, L. (2022). Multi-disciplinary management of endometriosis. Lancet, 399, 839–852.
· Donnez, J., & Dolmans, M.-M. (2023). Endometriosis and medical therapy: From progestins to GnRH antagonists. Human Reproduction Update, 29(4), 421–441.
· Dunselman, G. A. J., Vermeulen, N., Becker, C., & Calhaz-Jorge, C. (2022). European guidelines for endometriosis management. Human Reproduction, 37(3), 477–490.
· Eskenazi, B., & Warner, M. (2022). Epidemiology of endometriosis. Obstetrics and Gynecology Clinics of North America, 49(3), 453–470.
· Evans, M. B., Decherney, A. H., & Hill, M. J. (2023). Endometriosis: Diagnosis and management. BMJ, 379, e070750.
· Falcone, T., & Flyckt, R. (2023). Clinical management of endometriosis. Obstetrics and Gynecology, 141(3), 518–532.
· Ferrero, S., Barra, F., & Leone Roberti Maggiore, U. (2022). Current and emerging treatments for endometriosis-associated pain. Expert Opinion on Pharmacotherapy, 23(5), 573–585.
· Flyckt, R., & Falcone, T. (2022). Surgical management of endometriosis. Obstetrics and Gynecology Clinics of North America, 49(3), 533–546.
· Garvey, M. (2024). Endometriosis: Future biological perspectives for diagnosis and treatment. International Journal of Molecular Sciences, 25(22), 12242. https://pubmed.ncbi.nlm.nih.gov/39596309/
· Giudice, L. C. (2022). Endometriosis. New England Journal of Medicine, 386(17), 1619–1631.
· Guo, S. W. (2023). Fibrogenesis in endometriosis. Fertility and Sterility, 119(2), 263–274.
· Horne, A. W., Saunders, P. T. K., & Abokhrais, I. M. (2022). Advances in endometriosis research. Lancet, 399, 839–852.
· Horne, A. W., Saunders, P. T. K., & Abokhrais, I. M. (2023). Top ten endometriosis research priorities. Human Reproduction, 38(2), 247–258.
· Klemmt, P. A., & Starzinski-Powitz, A. (2023). Molecular pathogenesis of endometriosis. Cell and Tissue Research, 392(1), 1–13.
· Koninckx, P. R., Ussia, A., Adamyan, L., & Wattiez, A. (2022). Pathogenesis of deep endometriosis. Gynecologic and Obstetric Investigation, 87(3), 165–176.
· Kvaskoff, M., Horne, A. W., & Missmer, S. A. (2022). Informing endometriosis prevention. Nature Reviews Endocrinology, 18, 85–96.
· Laganà, A. S., Garzon, S., & Franchi, M. (2022). Endometriosis and infertility: Pathophysiology and management. Minerva Ginecologica, 74(2), 181–193.
· Laganà, A. S., Garzon, S., Götte, M., Viganò, P., Franchi, M., Ghezzi, F., & Martin, D. C. (2023). The pathogenesis of endometriosis: Molecular and cellular insights. International Journal of Molecular Sciences, 24, 10328.
· Lalla, A. T., Onyebuchi, C., Jorgensen, E., & Clark, N. (2024). Impact of lifestyle and dietary modifications for endometriosis development and symptom management. Current Opinion in Obstetrics and Gynecology, 36(4), 247–254. https://pubmed.ncbi.nlm.nih.gov/38869435/
· Lessey, B. A., & Kim, J. J. (2022). Endometrial receptivity in endometriosis. Seminars in Reproductive Medicine, 40(3), 136–144.
· Matalliotakis, M., Matalliotaki, C., & Zervou, M. I. (2023). Endometriosis and autoimmune diseases. Autoimmunity Reviews, 22(5), 103282.
· Missmer, S. A., Tu, F. F., Agarwal, S. K., Chapron, C., Soliman, A. M., Chiuve, S., & Taylor, H. S. (2022). Impact of endometriosis on quality of life. American Journal of Obstetrics and Gynecology, 226(4), 449–460.
· Nirgianakis, K., McKinnon, B., Imboden, S., Knabben, L., & Mueller, M. (2023). Laparoscopic management of endometriosis. Journal of Minimally Invasive Gynecology, 30(1), 3–12.
· Nisolle, M., & Donnez, J. (2022). Peritoneal endometriosis pathogenesis. Gynecologic and Obstetric Investigation, 87, 321–330.
· Ottolina, J., Villanacci, R., D’Alessandro, S., He, X., Grisafi, G., Ferrari, S. M., & Candiani, M. (2024). Endometriosis and adenomyosis: Modern concepts of clinical outcomes and treatment. Journal of Clinical Medicine, 13(14), 3996.
· Pandey, S. (2024). Metabolomics for the identification of biomarkers in endometriosis. Archives of Gynecology and Obstetrics. https://pubmed.ncbi.nlm.nih.gov/39496808/
· Parasar, P., Ozcan, P., & Terry, K. L. (2022). Endometriosis: Epidemiology, diagnosis and clinical management. Current Obstetrics and Gynecology Reports, 11, 12–23.
· Quesada, J., Härmä, K., Reid, S., Rao, T., Lo, G., Yang, N., Karia, S., Lee, E., & Borok, N. (2023). Endometriosis: A multimodal imaging review. European Journal of Radiology, 158, 110610. https://pubmed.ncbi.nlm.nih.gov/36502625/
· Rolla, E. (2023). Endometriosis: Advances in diagnosis and treatment. Therapeutics and Clinical Risk Management, 19, 137–148.
· Santulli, P., Marcellin, L., Borghese, B., & Chapron, C. (2023). Endometriosis-associated infertility. Annals of the New York Academy of Sciences, 1513(1), 34–48.
· Saunders, P. T. K., Horne, A. W., & Woodward, E. R. (2023). Endometriosis: New genetic insights. Nature Reviews Genetics, 24, 67–82.
· Shafrir, A. L., Farland, L. V., Shah, D. K., Harris, H. R., Kvaskoff, M., Zondervan, K., & Missmer, S. A. (2022). Risk factors for endometriosis. Epidemiologic Reviews, 44(1), 220–234.
· Somigliana, E., Viganò, P., & Benaglia, L. (2022). Endometriosis and infertility: A review. Reproductive BioMedicine Online, 45(2), 241–253.
· Taylor, H. S., Kotlyar, A. M., & Flores, V. A. (2022). Endometriosis is a chronic systemic disease. Human Reproduction Update, 28(6), 883–898.
· Vercellini, P., Viganò, P., Somigliana, E., & Fedele, L. (2022). Endometriosis: Pathogenesis and treatment. Nature Reviews Endocrinology, 18, 499–513.
· Viganò, P., Alteri, A., Busacca, M., Chiodo, I., & Somigliana, E. (2022). Advances in the pathogenesis of endometriosis. Best Practice & Research Clinical Obstetrics and Gynaecology, 79, 2–15.
· Vitagliano, A., Noventa, M., Di Spiezio Sardo, A., Saccone, G., & Laganà, A. S. (2023). Endometriosis and infertility. Reproductive Biology and Endocrinology, 21, 54.
· Wang, Y., Nicholes, K., & Shih, I. M. (2023). The origin and pathogenesis of endometriosis. Annual Review of Pathology, 18, 215–237.
· Zondervan, K. T., Becker, C. M., Koga, K., Missmer, S. A., Taylor, R. N., & Viganò, P. (2022). Endometriosis. Nature Reviews Disease Primers, 8, 9.
· Zondervan, K. T., Becker, C. M., & Missmer, S. A. (2023). Endometriosis. Nature Reviews Disease Primers, 9, 12.