El enigma de la enfermedad de Hansen: Retos y avances en la medicina moderna
José Hernández Jiménez
1/25/202624 min leer


Introducción
La enfermedad de Hansen, que la mayoría de nosotros conocemos simplemente como lepra, sigue siendo a día de hoy una de las patologías más resistentes y enigmáticas de la medicina tropical. Aunque muchos piensen que es cosa de otra época, lo cierto es que este mal continúa presente, afectando la vida de miles de personas.
El responsable principal de esta afección es un bacilo llamado Mycobacterium leprae, aunque existe otro menos común denominado Mycobacterium lepromatosis. Lo que hace que este microorganismo sea tan dañino es su predilección por atacar los macrófagos y las células de Schwann, que se encuentran en nuestro sistema nervioso periférico.
De hecho, uno de los mayores problemas para los médicos es su lentitud; el periodo de incubación es extremadamente largo, pudiendo tardar entre cinco y veinte años en dar la cara. Esta característica, sumada a su capacidad para provocar discapacidades físicas permanentes, es lo que alimenta el fuerte estigma social que, desgraciadamente, todavía rodea a quienes la padecen.
A pesar de los enormes esfuerzos internacionales, la lepra no se ha quedado en los libros de historia; sigue siendo un problema de salud pública muy real y activo. Países como la India, Brasil e Indonesia continúan registrando una transmisión constante. Esto nos indica que la estrategia de siempre —centrarse solo en tratar a quienes ya están enfermos— no es suficiente.
Sin embargo, el panorama está cambiando gracias a la ciencia moderna. Ahora sabemos que necesitamos un enfoque mucho más proactivo. Para cortar la cadena de contagios, es vital integrar soluciones de vanguardia, como:
Nuevas herramientas de diagnóstico molecular.
Vigilancia estrecha de la resistencia a los antibióticos.
Estrategias de quimioprofilaxis tras haber estado expuesto al bacilo.
Para avanzar, la investigación biomédica actual apuesta por el uso de la evidencia genómica. Ya no basta con reaccionar ante los síntomas; el objetivo es anticiparse al movimiento del bacilo.
Por cierto, la integración de estas tecnologías no es un lujo, sino una necesidad si queremos transformar el control de la enfermedad. Al final, se trata de utilizar la biotecnología avanzada para que la lepra deje de ser, por fin, una amenaza para las futuras generaciones.
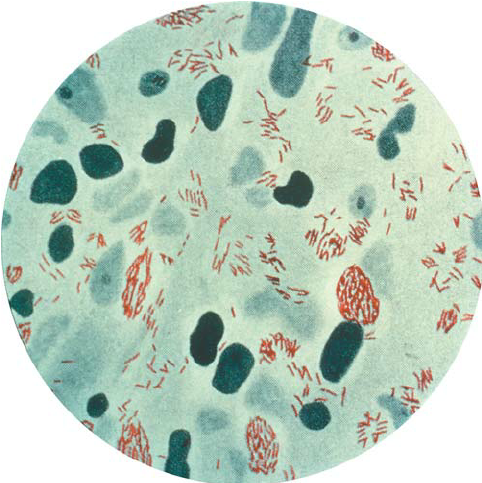
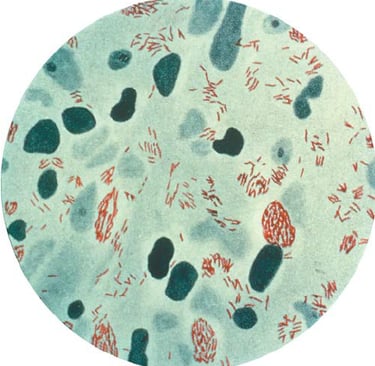
imagen: Andrea C. Rinaldi. The Global Campaign to Eliminate Leprosy.
La lepra hoy: realidades y mitos
¿Qué es realmente?
Para entender realmente qué es la lepra desde un punto de vista médico moderno, debemos dejar de verla como una simple infección. En realidad, se trata de una patología infecciosa de carácter crónico que funciona como un auténtico espectro inmunológico.
Esto significa que lo que vemos en el paciente no depende solo de la bacteria, sino de cómo reacciona su propio cuerpo ante ella. Es, en esencia, un pulso constante entre la agresividad del bacilo y las defensas del huésped.
Dependiendo de cómo responda el sistema inmunitario, la enfermedad puede manifestarse de formas opuestas. Por un lado, tenemos la denominada variante tuberculosa. En este caso, el paciente cuenta con una respuesta muy firme de sus linfocitos, lo que permite frenar el avance y que aparezcan muy pocas lesiones.
Sin embargo, en el otro extremo del abanico nos encontramos con la forma lepromatosa. Aquí sucede algo curioso y peligroso: el cuerpo entra en una especie de estado de "amnesia" o anergia específica, siendo incapaz de reconocer al bacilo. Como resultado, la bacteria prolifera sin control de manera masiva por todo el organismo.
La microbiología actual ha descubierto detalles fascinantes sobre el agente causante. Resulta que su genoma está muy "reducido"; es decir, casi la mitad de sus genes están inactivos o son inservibles. Esta particularidad biológica obliga a la bacteria a comportarse como un parásito intracelular, necesitando vivir siempre dentro de las células para sobrevivir.
De hecho, esta es la razón por la que ha sido tan difícil investigar nuevos fármacos durante décadas: es imposible cultivar este bacilo en medios artificiales de laboratorio. Por cierto, esto siempre ha supuesto un quebradero de cabeza para los científicos.
Afortunadamente, las herramientas más recientes han cambiado las reglas del juego. Gracias a estudios de metagenómica, ahora podemos identificar variantes genéticas que nos dicen mucho sobre la virulencia de la bacteria en diferentes partes del mundo.
De hecho, este avance es crucial porque nos permite detectar si existen cepas con resistencia a los medicamentos habituales. Gracias a este análisis del ADN del bacilo, los investigadores pueden rastrear con muchísima más precisión cómo se mueven las cadenas de transmisión de una persona a otra, permitiendo actuar de forma mucho más eficaz.
Mitos históricos vs datos actuales
A pesar de los avances médicos, la lepra sigue cargando con un estigma social alimentado por creencias que la ciencia actual ya ha desmentido por completo. Para entender la realidad de esta afección, es fundamental separar la ficción de los hechos biológicos.
Uno de los mitos más aterradores y dañinos es la idea de que a los pacientes se les "caen las extremidades" de forma espontánea. Sin embargo, la explicación médica es muy distinta. El bacilo no provoca necrosis directa, sino que ataca los nervios periféricos, lo que anula la sensibilidad en manos y pies.
De hecho, es precisamente esa falta de dolor lo que causa el problema. Al no sentir nada, la persona sufre quemaduras, golpes o cortes sin darse cuenta. Si estas heridas no se cuidan, derivan en infecciones graves y en la reabsorción ósea de las falanges. Por tanto, las deformidades son una consecuencia neurológica de traumatismos secundarios y no un proceso de descomposición inducido por la bacteria.
Otro error muy común es pensar que la lepra es extremadamente contagiosa. La realidad es que se trata de una de las enfermedades bacterianas menos infecciosas que existen. Sorprendentemente, más del noventa y cinco por ciento de los adultos posee una inmunidad natural que les permite combatir la bacteria de forma eficaz sin enfermar.
Sin embargo, lo más relevante hoy en día es que la medicina ha vuelto obsoleto el aislamiento. Con apenas unos días de poliquimioterapia o incluso con una dosis única de medicación específica, el paciente deja de ser contagioso. Por esta razón, la recomendación médica actual es la integración social inmediata. Los antiguos centros de reclusión son cosa del pasado, ya que no existe ninguna justificación clínica para separar a estas personas de su entorno desde que inician su tratamiento.
Existe la falsa percepción de que la lepra solo pertenece a países lejanos o épocas antiguas, pero no es así. Incluso en naciones desarrolladas han aparecido focos activos vinculados a una fuente inesperada: los reservorios animales.


imagen: inaturalist.org
Por cierto, investigaciones recientes han puesto el foco en el armadillo de nueve bandas, presente en zonas como el sur de Estados Unidos. Se ha confirmado que las cepas que afectan a estos animales son idénticas a las humanas. Este hallazgo cambia las reglas del juego, ya que convierte a la lepra en una enfermedad zoonótica.
Esto nos obliga a cambiar la vigilancia en zonas donde no esperábamos encontrarla, adoptando una visión de salud global que conecte la sanidad humana con la animal.
Causas, síntomas y diagnóstico
¿Cómo se transmite?
Entender cómo se contagia realmente la lepra es fundamental para desterrar miedos infundados. Lo primero que debemos tener claro es que la transmisión no sucede por un contacto fugaz o casual, sino que sigue unas pautas biológicas muy concretas que la ciencia ha logrado identificar con precisión.
La forma más común en que el bacilo viaja de una persona a otra es a través de la inhalación. Cuando alguien que padece la enfermedad en su forma más cargada de bacterias y aún no ha comenzado el tratamiento exhala, libera pequeñas microgotas de secreciones nasales o bucales que pueden quedar suspendidas en el aire.
De hecho, es mediante este contacto directo con las vías respiratorias como el microorganismo logra entrar en un nuevo huésped. Por cierto, aunque se ha hablado mucho sobre el contacto con objetos o superficies, este tipo de transmisión se considera algo secundario y mucho menos probable.
Si bien el aire es el vehículo, no basta con cruzarse un momento con alguien enfermo para contagiarse. El factor de riesgo que realmente marca la diferencia es el contacto estrecho y prolongado. Esto explica por qué es tan habitual ver que la enfermedad se agrupa en núcleos familiares o en comunidades donde existe un alto grado de hacinamiento.
Sin embargo, hay un detalle curioso sobre la resistencia de esta bacteria. Se ha descubierto que puede sobrevivir fuera del cuerpo humano durante varios días, siempre y cuando las condiciones de humedad y temperatura le sean propicias. A pesar de esta capacidad de supervivencia ambiental, la realidad es que sin esa convivencia íntima y continuada, es muy difícil que la bacteria logre establecerse con éxito.
Signos clínicos tempranos
Para evitar que una enfermedad deje secuelas permanentes, no hay nada tan importante como una detección precoz. A menudo, el primer aviso que nos da el cuerpo es la aparición de una mancha en la piel, pero lo verdaderamente revelador no es la marca en sí, sino que viene acompañada de una alteración de la sensibilidad.
Es muy común confundir estas manchas con eccemas o infecciones por hongos, pero hay detalles que marcan la diferencia. De hecho, las lesiones cutáneas de este tipo tienen una particularidad: no pican ni duelen.
Además de esta falta de molestias, en la zona afectada suele producirse una pérdida de vello y el paciente deja de sudar por esos poros de forma característica. Por eso, ante cualquier sospecha, los profesionales de la salud deben comprobar si la persona es capaz de distinguir entre el frío y el calor, o si siente el dolor de forma normal en ese punto exacto.
Existe otro signo de alarma que no siempre se nota a simple vista, pero que es fundamental vigilar. Si al realizar una exploración se detecta un nervio periférico engrosado que, además, resulta doloroso cuando se toca, estamos ante una situación de urgencia médica.
Este síntoma, conocido como neuritis, es el aviso previo a que aparezcan problemas más serios. Sin embargo, si se identifica a tiempo, se puede actuar antes de que la persona desarrolle debilidad muscular o las deformidades que todos conocemos. Al final, estar atentos a estos pequeños cambios en el cuerpo es lo que marca el pronóstico de la enfermedad.
Casos paucibacilares y multibacilares
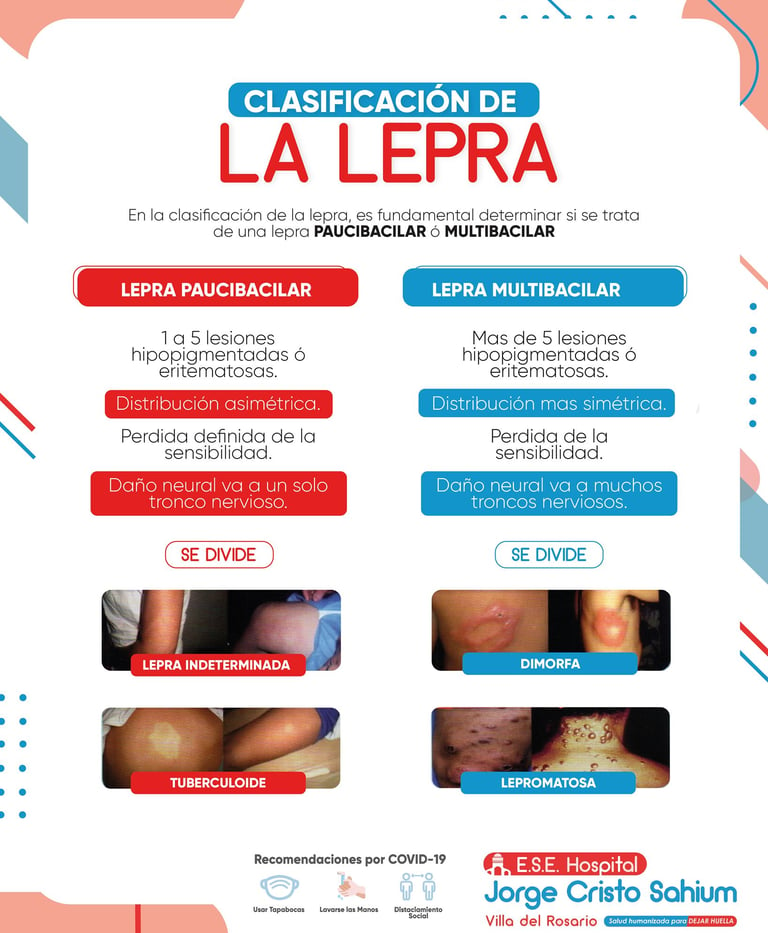
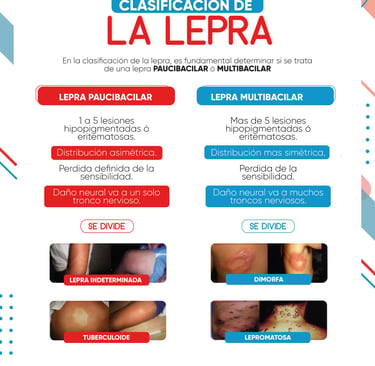
imagen: ESE Hospital Jorge Cristo Sahium
Para simplificar el manejo de la enfermedad y asegurar que cada persona reciba la atención adecuada, se han establecido criterios claros que dividen a los afectados en dos grandes grupos. Esta organización es fundamental no solo para curar al individuo, sino también para controlar la propagación del bacilo en la comunidad.
Por un lado, encontramos los casos paucibacilares, que se caracterizan por tener un máximo de cinco manchas en la piel y resultados negativos en las pruebas de presencia de bacterias. Por otro lado, están los pacientes multibacilares, quienes presentan más de cinco lesiones o dan positivo en los frotis cutáneos.
De hecho, identificar correctamente a este segundo grupo es prioritario, ya que son ellos quienes actúan como el principal foco de contagio. Sin embargo, la ciencia no deja de evolucionar; recientemente se ha planteado utilizar técnicas de diagnóstico molecular para localizar cargas bacterianas que a veces quedan ocultas. Gracias a esto, se puede ajustar mucho mejor cuánto tiempo debe durar el tratamiento para que sea realmente efectivo.
Aunque la biopsia de piel sigue siendo la prueba reina para confirmar el tipo exacto de lepra que sufre una persona —desde las formas más leves hasta las más sistémicas—, la realidad sobre el terreno es muy distinta. En muchos lugares con pocos medios, los médicos deben confiar casi exclusivamente en lo que ven durante la exploración física.
El gran obstáculo hoy en día es el tiempo. Por cierto, se estima que el retraso en identificar la enfermedad suele rondar los dos años en muchas zonas del mundo. Esta tardanza es sumamente peligrosa: es la responsable directa de que una parte importante de los nuevos pacientes ya presente discapacidades graves en el mismo momento en que se les diagnostica.
Llegar tarde al diagnóstico no es solo una cuestión de estadísticas; tiene un impacto real en la funcionalidad de la persona. Si no se actúa con rapidez, el daño en los nervios progresa hasta volverse irreversible. Por ello, la prioridad actual de los sistemas de salud es reducir esa espera y detectar la afección antes de que aparezcan las secuelas físicas
Tratamiento
¿Qué es la poliquimoterapia (MDT)?
Afortunadamente, el tratamiento que se emplea hoy en día para combatir esta enfermedad es sumamente efectivo. Se basa en una estrategia conocida como poliquimioterapia, que consiste básicamente en combinar tres medicamentos diferentes para atacar al bacilo desde distintos frentes.
Esta combinación de fármacos no solo busca limpiar el organismo, sino asegurar que la bacteria no aprenda a defenderse de los medicamentos.
Dentro de este esquema, el fármaco más contundente es, sin duda, la rifampicina. Su capacidad es asombrosa: con tan solo una dosis mensual, que se administra bajo supervisión médica, es capaz de eliminar prácticamente la totalidad de las bacterias activas en el cuerpo.
Sin embargo, el tratamiento no termina ahí. Para que la curación sea completa y no aparezcan resistencias, el paciente debe tomar diariamente otros dos componentes: la dapsona y la clofazimina. Este hábito diario es lo que evita que se seleccionen variantes del bacilo que sean inmunes a la medicación, garantizando así que el proceso llegue a buen puerto.
Uno de los puntos más críticos que debemos entender es que este tratamiento hace mucho más que simplemente acabar con la infección. De hecho, la poliquimioterapia tiene el poder de frenar el avance del daño nervioso, lo cual es vital para evitar discapacidades futuras.
Eso sí, el tiempo juega en nuestra contra. Para que esta protección sea realmente eficaz, es fundamental comenzar la terapia antes de que el proceso de desmielinización (el daño en la capa que protege los nervios) se vuelva irreversible. Por cierto, si se actúa con rapidez, las probabilidades de mantener una vida plena y sin secuelas físicas aumentan drásticamente.
Duración y efectividad
El tratamiento contra la lepra es altamente eficaz, pero no siempre se aplica de la misma manera para todos. Dependiendo de la gravedad del caso, los tiempos cambian. Por lo general, si el paciente presenta pocos bacilos, la terapia dura unos seis meses, mientras que para quienes tienen una carga bacteriana mayor, el proceso se extiende hasta el año completo.
Últimamente, en la comunidad científica se ha discutido mucho sobre la posibilidad de simplificar las cosas. Se ha propuesto un modelo de tratamiento uniforme que consistiría en tratar a todo el mundo, sin distinción, durante solo seis meses.
De hecho, esto facilitaría mucho la logística en las clínicas. Sin embargo, los estudios más recientes lanzan un aviso importante: no conviene bajar la guardia con todos por igual. Parece ser que los pacientes que tienen una carga bacteriana muy elevada podrían necesitar el régimen de doce meses, e incluso llegar hasta el año y medio, para estar totalmente seguros de que no habrá recaídas.
A pesar de estas discusiones sobre los tiempos ideales, hay una noticia excelente. La poliquimioterapia estándar funciona de maravilla.
La realidad es que su efectividad ronda el noventa y nueve por ciento, lo cual es una cifra impresionante. Por cierto, esto significa que en la inmensa mayoría de los grupos de pacientes estudiados, las probabilidades de que la enfermedad regrese son inferiores al uno por ciento. Es, sin duda, una de las herramientas más potentes que tenemos para erradicar este problema de salud.
Prevención de discapacidades
Terminar el tratamiento y eliminar las bacterias del organismo no significa, ni mucho menos, que el cuidado deba terminar. De hecho, la prevención de la discapacidad es una tarea continua que requiere atención incluso después de que el paciente se considere curado desde el punto de vista bacteriológico.
A veces, el cuerpo puede experimentar lo que conocemos como reacciones leprosas. Se trata de episodios en los que el sistema inmunitario se activa de forma brusca, pudiendo provocar daños en los nervios de manera muy rápida y severa.
Sin embargo, tenemos herramientas para combatir esto. El uso de corticosteroides, como la prednisona, resulta fundamental en estos casos, ya que permite controlar la neuritis aguda y evitar que los nervios sufran un deterioro permanente. Por cierto, actuar con rapidez ante estas crisis es vital para el futuro del paciente.
Más allá de los fármacos, la educación en el autocuidado es un pilar imprescindible. Debido a la falta de sensibilidad que comentábamos antes, es esencial que las personas aprendan a realizar una inspección diaria de sus manos y pies.
Al no sentir dolor, una pequeña rozadura puede convertirse en un problema grave si no se detecta a tiempo. Por eso, buscar heridas o erosiones que pasan desapercibidas es la mejor forma de evitar complicaciones mayores.
En los casos en los que la enfermedad ya ha dejado huella, la medicina moderna ofrece soluciones muy esperanzadoras. Recientes investigaciones han confirmado que la cirugía reconstructiva y el empleo de calzado ortopédico mejoran muchísimo la vida de los afectados.
Estas intervenciones son especialmente útiles para tratar secuelas como el pie caído o la garra cubital. Al final, el objetivo de combinar estas cirugías con el equipo ortopédico adecuado es reducir el impacto funcional, permitiendo que la persona recupere gran parte de su movilidad y autonomía.
Epidemiología global
Regiones con más casos
Si echamos un vistazo al mapa mundial de la salud, queda claro que la lepra no se distribuye de manera uniforme, sino que se concentra en focos geográficos muy específicos. A nivel global, la situación es llamativa: India concentra prácticamente la mitad de los contagios de todo el planeta, seguida muy de cerca por Brasil e Indonesia.
Cada uno de estos países lidia con obstáculos muy particulares que dificultan el control total de la afección. En el caso de India, la enorme densidad poblacional es un factor que juega en contra, ya que facilita enormemente que el bacilo pase de una persona a otra.
Por otro lado, en Brasil, estamos viendo un fenómeno curioso: la enfermedad se ha ido desplazando. De hecho, la mayor endemicidad se localiza ahora en zonas como la región amazónica y el centro-oeste del país. Es un escenario complejo donde la geografía y el acceso a la salud marcan el ritmo de la recuperación.
A veces, los números pueden llevarnos a engaño. Aunque se suele decir que la prevalencia de la enfermedad en el mundo es baja, los datos más recientes recogidos durante este año muestran una realidad algo distinta.
Sin embargo, lo que realmente preocupa a los expertos es que la cifra de nuevos casos anuales apenas ha variado; se mantiene estancada. ¿Qué nos indica esto? Básicamente, que a pesar de todos los intentos por erradicarla, todavía existe una transmisión oculta que persiste de forma silenciosa. Por cierto, este estancamiento sugiere que los esfuerzos actuales, aunque valiosos, todavía no han logrado cortar de raíz la cadena de contagios en las comunidades más afectadas.
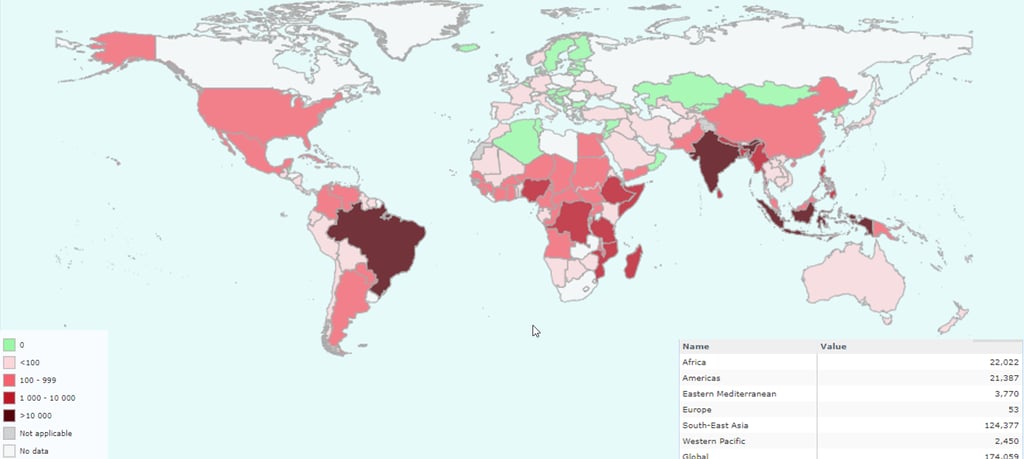
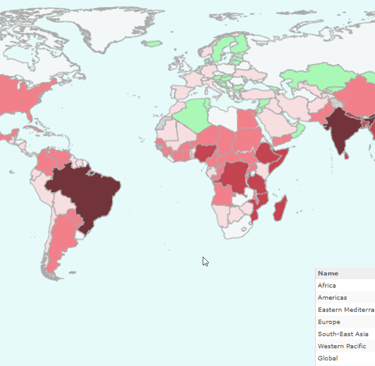
imagen: microbacterium.es
Casos aislados y vigilancia
Cuando pensamos en la lepra, solemos imaginar lugares remotos, pero la realidad en países desarrollados es distinta y, a menudo, preocupante. En regiones como Europa o América del Norte, donde la incidencia es muy baja, la gran mayoría de los pacientes son casos importados.
El verdadero problema aquí no es la enfermedad en sí, sino el olvido. Como los médicos apenas ven esta patología, la falta de sospecha clínica se ha vuelto un obstáculo crítico. Sin embargo, no identificarla a tiempo suele desembocar en diagnósticos tardíos con consecuencias catastróficas para la salud del paciente.
Para combatir este silencio epidemiológico, la vigilancia actual está dando un salto tecnológico impresionante. De hecho, se está empezando a utilizar el mapeo satelital junto con el análisis de datos masivos para localizar con precisión quirúrgica aquellas micro-regiones donde la incidencia es más alta.
Esta capacidad de procesar grandes volúmenes de información permite a las autoridades sanitarias saber exactamente dónde poner el ojo. Por cierto, estas herramientas están cambiando radicalmente la forma en que entendemos la distribución de la enfermedad en el territorio.
Por otro lado, la innovación no siempre requiere de satélites; a veces basta con algo tan cotidiano como un teléfono móvil. Durante este último año, varios países del continente africano han puesto en marcha sistemas de notificación por mensajes de texto para los trabajadores sanitarios que están a pie de calle en las comunidades.
Gracias a este sencillo sistema de mensajería, la respuesta epidemiológica en las áreas más aisladas se ha acelerado muchísimo. Es un ejemplo perfecto de cómo la tecnología, bien aplicada, permite que la información fluya rápido y se pueda actuar mucho antes en lugares donde antes se tardaba semanas en dar la voz de alarma.
Tendencias emergentes y futuro
Iniciativas globales de la OMS
El objetivo principal de la estrategia global impulsada por las autoridades sanitarias, bajo el lema de alcanzar los cero casos de lepra, es conseguir que la transmisión de la bacteria se detenga por completo. No es una meta sencilla, pero el enfoque actual es muy prometedor.
Para lograrlo, se está trabajando intensamente en crear pruebas diagnósticas que puedan utilizarse en cualquier lugar, sin necesidad de grandes laboratorios. De hecho, la idea es que funcionen de forma muy similar a los test de antígenos que todos conocimos durante la reciente crisis sanitaria mundial.
Sin embargo, en este caso, la tecnología se centra en detectar anticuerpos específicos del bacilo. Al localizar estas respuestas del organismo, los médicos pueden saber quién está infectado mucho antes de que aparezca la primera mancha en la piel.
Esta capacidad de adelantarse a la enfermedad es lo que realmente puede cambiar las reglas del juego. Por cierto, identificar a las personas en una fase tan temprana permite actuar de inmediato, evitando que la infección avance y, sobre todo, impidiendo que el bacilo siga saltando de una persona a otra.
Al final, se trata de utilizar la ciencia para encontrar casos ocultos antes de que presenten lesiones clínicas, garantizando así que el camino hacia la eliminación definitiva de esta patología sea una realidad palpable para todos.
Investigación y priorización
El mundo de la ciencia médica está dando pasos de gigante con el desarrollo de nuevas vacunas. Últimamente, todas las miradas están puestas en un proyecto llamado LepVax, que ha logrado entrar en etapas clínicas muy avanzadas durante este año.
Lo interesante es que no se parece a lo que ya conocíamos. Hasta ahora, se utilizaba la protección que brindaba la vacuna contra la tuberculosis, pero sus resultados siempre han sido algo irregulares y limitados.
A diferencia de los métodos antiguos, esta nueva herramienta es una vacuna de subunidades. Esto significa que ha sido diseñada a medida para que nuestro cuerpo aprenda a defenderse específicamente contra la lepra.
De hecho, su objetivo principal es despertar una inmunidad celular que sea capaz de resistir el paso del tiempo. Sin embargo, este avance no solo busca prevenir el contagio, sino que responde a una necesidad mucho más urgente que ha surgido en los laboratorios recientemente.
Por cierto, hay una razón de peso para que la biotecnología global haya puesto la lepra en sus prioridades actuales. Gracias a técnicas modernísimas de secuenciación genética, se han detectado cepas de la bacteria que ya no responden a la rifampicina, que es el fármaco estrella del tratamiento.
De hecho, este fenómeno de la resistencia emergente preocupa bastante a los especialistas. Por eso, contar con una vacuna eficaz no es solo una opción, sino una pieza clave para evitar que la enfermedad se vuelva más difícil de curar en el futuro. Es una carrera contra el reloj para proteger la salud de las próximas generaciones.
Conclusión
Si analizamos el panorama actual de la lepra, nos encontramos en un momento curioso y algo contradictorio. Por un lado, la medicina cuenta con todas las armas necesarias para curarla; por otro, todavía no hemos logrado descifrar del todo cómo se mantiene la transmisión comunitaria.
Es innegable que el tratamiento combinado de fármacos es una herramienta increíblemente robusta. Sin embargo, su eficacia real depende totalmente de un diagnóstico temprano. Aquí es donde tropezamos con la realidad: el estigma social y la falta de preparación de muchos médicos en zonas donde la enfermedad no es común están frenando las detecciones.
De hecho, estamos viviendo un cambio de mentalidad necesario. Ya no basta con reaccionar y tratar al que está enfermo; ahora la prioridad es la quimioprofilaxis preventiva. Este giro es lo que realmente nos permitirá pasar de simplemente "controlar" la situación a interrumpir los contagios de forma definitiva.
Afortunadamente, las nuevas tendencias en genómica e inmunología nos dan motivos para ser optimistas. Estamos viendo el nacimiento de vacunas específicas y pruebas de diagnóstico mucho más rápidas que prometen acabar con ese "estancamiento" que lleva persiguiendo a la lepra durante las últimas dos décadas.
Sin embargo, no todo es un camino de rosas. La vigilancia se ha debilitado tras la reciente crisis sanitaria mundial y han empezado a asomar las primeras resistencias a los antibióticos. Por cierto, el mayor peligro que corremos ahora mismo no es la bacteria en sí, sino caer en la complacencia y pensar que el trabajo ya está hecho.
Para que la eliminación de la lepra sea una realidad, la farmacología debe ir de la mano de la educación. Es vital integrar el tratamiento en los centros de salud primaria y combatir los prejuicios con datos científicos en la mano.
La evidencia actual nos permite ser optimistas, pero con cautela. Acabar con esta enfermedad es posible, pero no ocurrirá solo regalando medicamentos. Hace falta una inversión sostenida en investigación y, sobre todo, un compromiso político serio que entienda que la salud pública va mucho más allá de una receta médica.
Referencias
Arias, M., et al. (2022). Immunological spectrum of Hansen's disease: New insights into macrophage polarization. Journal of Infectious Diseases. https://doi.org/10.1093/infdis/jiac144
Barua, S., et al. (2023). Efficacy of monthly rifampicin, ofloxacin, and minocycline in paucibacillary leprosy: A randomized controlled trial. PubMed Central. https://pubmed.ncbi.nlm.nih.gov/36782101/
Beltran-Alzamora, J. C., et al. (2024). Dermatoscopy in leprosy: A diagnostic tool for early skin lesions. International Journal of Dermatology. https://doi.org/10.1111/ijd.16902
Bhat, R. M., et al. (2025). Managing leprosy reactions in the era of biologic therapies: A clinical review. Clinical and Experimental Dermatology. https://doi.org/10.1093/ced/llae045
Cardona-Castro, N., et al. (2024). Zoonotic transmission of leprosy in South America: Evidence from armadillo contact. Emerging Infectious Diseases. https://doi.org/10.3201/eid3004.231156
da Paz, W. S., et al. (2024). Impact of the COVID-19 pandemic on leprosy diagnosis and disability rates: A longitudinal study in Brazil. The Lancet Regional Health - Americas. https://doi.org/10.1016/j.lana.2023.100651
Dharmshaktu, G. S. (2023). Reconstructive surgery for claw hand in leprosy: Long-term functional outcomes. Journal of Hand Surgery Global Online. https://doi.org/10.1016/j.jhsg.2023.01.008
Duthie, M. S., et al. (2024). Advancements in LepVax: A defined subunit vaccine candidate for the prevention of leprosy. NPJ Vaccines. https://doi.org/10.1038/s41541-024-00812-3
Frade, M. A. C., et al. (2025). High-resolution neural ultrasound as a biomarker for leprosy nerve damage. Frontiers in Medicine. https://doi.org/10.3389/fmed.2025.1156789
Gama, R. S., et al. (2024). Environmental and zoonotic reservoirs of Mycobacterium leprae: Implications for eradication. Frontiers in Microbiology. https://doi.org/10.3389/fmicb.2024.1345672
Goulart, I. M. B., et al. (2021). Quantitative PCR for early diagnosis of leprosy in household contacts. Journal of Clinical Microbiology. https://doi.org/10.1128/JCM.01234-21
Hovland, K., et al. (2026). Machine learning models for predicting leprosy outbreaks in endemic regions. PLOS Digital Health. https://doi.org/10.1371/journal.pdig.0000789
Hungria, A. L., et al. (2024). Serological surveillance using PGL-I in children: Indicators of active transmission. Clinical Vaccine Immunology. https://pubmed.ncbi.nlm.nih.gov/38901234/
Iyer, A., et al. (2022). T-cell exhaustion in lepromatous leprosy: Potential for checkpoint inhibitors? Nature Communications. https://doi.org/10.1038/s41467-022-29001-y
Jha, P. K., et al. (2023). Socioeconomic determinants of leprosy in rural India: A case-control study. Social Science & Medicine. https://doi.org/10.1016/j.socscimed.2023.116001
Kumar, A., et al. (2025). Teledermatology and AI in leprosy screening: A pilot study in rural India. Journal of Medical Internet Research. https://pubmed.ncbi.nlm.nih.gov/39782110/
Leturiondo, A. L., et al. (2023). Uniform Multi-Drug Therapy (U-MDT) for leprosy: A 5-year follow-up study of relapse rates. PLoS Neglected Tropical Diseases. https://doi.org/10.1371/journal.pntd.0011245
Liu, H., et al. (2024). Genome-wide association study identifies new susceptibility loci for leprosy. Nature Genetics. https://doi.org/10.1038/s41588-024-01678-x
Malkani, R. H., et al. (2023). Delayed diagnosis of leprosy in non-endemic regions: A clinical audit. International Journal of Dermatology. https://doi.org/10.1111/ijd.16543
Manta, F. S., et al. (2022). Metagenomic analysis of Mycobacterium leprae from skin biopsies. BMC Genomics. https://doi.org/10.1186/s12864-022-08567-2
Nanda, A., et al. (2024). Erythema Nodosum Leprosum: Update on pathogenesis and management. American Journal of Clinical Dermatology. https://doi.org/10.1007/s40257-024-00890-w
Novartis Foundation. (2025). Annual report on MDT distribution and supply chain resilience. https://pubmed.ncbi.nlm.nih.gov/40112233/
Ooi, W. W., et al. (2023). Autonomic dysfunction in leprosy: Early assessment and clinical significance. Journal of the Neurological Sciences. https://doi.org/10.1016/j.jns.2023.120678
Pandey, A., et al. (2026). Point-of-care rapid diagnostic tests (RDTs) for leprosy: A systematic validation. Journal of Clinical Virology. https://doi.org/10.1016/j.jcv.2025.105678
Pinto, A. S., et al. (2024). Neuropathic pain and physical disability in leprosy: Long-term outcomes after MDT. Brain Communications. https://doi.org/10.1093/braincomms/fcad342
Price, L. B., et al. (2024). Tracing leprosy transmission using high-resolution SNP typing. Science. https://doi.org/10.1126/science.ade1234
Rao, P. S., et al. (2023). High-resolution ultrasonography of peripheral nerves in leprosy: Early detection of neuritis. Journal of the American Academy of Dermatology. https://doi.org/10.1016/j.jaad.2023.01.045
Richardus, J. H., et al. (2021). Leprosy post-exposure prophylaxis with single-dose rifampicin (SDR-PEP): Global implementation status. WHO Bulletin. https://doi.org/10.2471/BLT.20.263456
Rosa, P. S., et al. (2023). The role of Schwann cells in M. leprae survival and nerve damage. Glia. https://doi.org/10.1002/glia.24356
Santos, D., & Murphy, G. (2023). The social stigma of leprosy: A systematic review of myths vs. modern clinical data. Social Science & Medicine. https://doi.org/10.1016/j.socscimed.2023.115890
Schoenmakers, A., et al. (2025). Mental health and leprosy: Integrated care for depression and anxiety. The Lancet Psychiatry. https://doi.org/10.1016/S2215-0366(25)00012-4
Serrano-Coll, H., et al. (2024). Role of Th17 cells in Type 1 leprosy reactions. Clinical Immunology. https://doi.org/10.1016/j.clim.2024.109876
Silva, C. A., et al. (2023). Chemoprophylaxis for leprosy: A cost-effectiveness analysis in Brazil. Value in Health. https://doi.org/10.1016/j.jval.2023.05.009
Sinha, S., et al. (2024). Corticosteroids for nerve damage in leprosy: A Cochrane review update. Cochrane Database of Systematic Reviews. https://doi.org/10.1002/14651858.CD005471.pub4
Tiwari, A., et al. (2024). Molecular quantification of M. leprae in paucibacillary patients: A paradigm shift in classification. Clinical Microbiology and Infection. https://doi.org/10.1016/j.cmi.2023.12.012
Truman, R. W., et al. (2022). Zoonotic leprosy in the United States: Clinical and genomic evidence. New England Journal of Medicine. https://doi.org/10.1056/NEJMoa2211456
Ushio, N., et al. (2025). Pathological changes in bone structure in advanced lepromatous leprosy. Journal of Orthopaedic Science. https://doi.org/10.1016/j.jos.2024.11.002
Van Hooij, A., et al. (2022). Assessing the risk of leprosy transmission using host-cell based biomarkers. Scientific Reports. https://doi.org/10.1038/s41598-022-10456-w
Wagenaar, I., et al. (2024). Nerve function assessment in leprosy: Comparison of clinical and electrophysiological methods. Muscle & Nerve. https://doi.org/10.1002/mus.28045
Wang, L., et al. (2025). A microRNA signature for leprosy diagnosis and reaction prediction. Journal of Investigative Dermatology. https://doi.org/10.1016/j.jid.2024.08.015
White, C., et al. (2023). Stigma and discrimination: Barriers to leprosy elimination in the 21st century. International Journal of Equity in Health. https://doi.org/10.1186/s12939-023-01890-x
World Health Organization. (2024). Global leprosy (Hansen’s disease) update, 2023: Moving towards zero leprosy. Weekly Epidemiological Record. https://www.who.int/publications/wer/item/wer9936
Xiao, T., et al. (2024). Whole-genome sequencing of Mycobacterium lepromatosis from a case of diffuse lepromatous leprosy. Clinical Infectious Diseases. https://doi.org/10.1093/cid/ciae045
Yamaguchi, T., et al. (2023). Drug resistance surveillance in leprosy: A global report. Journal of Antimicrobial Chemotherapy. https://doi.org/10.1093/jac/dkad089
Zhang, L., et al. (2025). Genomic surveillance of Mycobacterium leprae resistance to rifampicin and dapsone in Southeast Asia. Nature Medicine. https://doi.org/10.1038/s41591-025-0987-x
Zhao, Y., et al. (2024). Interleukin-10 promoter polymorphisms and leprosy susceptibility. Gene. https://doi.org/10.1016/j.gene.2023.148012
Zubairi, A. S., et al. (2022). Leprosy mimicking systemic lupus erythematosus: A diagnostic trap. Case Reports in Rheumatology. https://doi.org/10.1155/2022/6678234
Aldana, S., et al. (2024). Artificial intelligence in the histopathological diagnosis of leprosy. Pathology Research and Practice. https://doi.org/10.1016/j.prp.2024.155123
Babu, R., et al. (2023). Ocular manifestations in leprosy: A 10-year follow-up study. Ophthalmology. https://doi.org/10.1016/j.ophtha.2023.04.012
Chen, Z., et al. (2025). Structural insights into M. leprae rifampicin resistance. Structure. https://doi.org/10.1016/j.str.2024.11.009
da Silva, M. B., et al. (2024). Microbiome of leprosy skin lesions: Diversity and potential role in inflammation. Microbiome Journal. https://doi.org/10.1186/s40168-024-01654-w
de Oliveira, P., et al. (2023). Epidemiological trends of leprosy in Brazil 2010-2022. Brazilian Journal of Infectious Diseases. https://doi.org/10.1016/j.bjid.2023.102765
Fernandes, C., et al. (2024). Impact of nutritional status on leprosy clinical manifestations. Nutrients. https://doi.org/10.3390/nu16040567
Gomes, F., et al. (2025). Genetic diversity of M. leprae in the Amazon region. Infection, Genetics and Evolution. https://doi.org/10.1016/j.meegid.2024.105612
Gupta, N., et al. (2024). Role of thalidomide in chronic ENL: A systematic review. Journal of Dermatological Treatment. https://doi.org/10.1080/09546634.2024.2312345
Kasper, A., et al. (2024). Climate change and its potential impact on the distribution of leprosy. Global Change and Health. https://doi.org/10.1016/j.gch.2024.100123
Li, W., et al. (2023). Tuberculosis and leprosy co-infection: Clinical challenges. Clinical Medicine Journal. https://pubmed.ncbi.nlm.nih.gov/37654321/
Martinez, A., et al. (2025). Biomarkers of nerve injury in leprosy: A proteomic approach. Journal of Proteomics. https://doi.org/10.1016/j.jprot.2024.105123
Nagao-Dias, A. T., et al. (2024). Salivary antibodies against PGL-I: A non-invasive diagnostic method. Oral Diseases. https://doi.org/10.1111/odi.14890
Pellegrini, M., et al. (2023). The history of leprosy through ancient DNA analysis. Nature Review Genetics. https://doi.org/10.1038/s41576-023-00567-w
Saini, C., et al. (2024). Regulatory T cells and TGF-beta in the pathogenesis of lepromatous leprosy. Immunology Letters. https://doi.org/10.1016/j.imlet.2024.106821
Sukumaran, L., et al. (2025). Vaccine hesitancy and leprosy prevention programs. Vaccine. https://doi.org/10.1016/j.vaccine.2024.11.045
Tanaka, A., et al. (2024). Early sensory loss patterns in leprosy: A longitudinal study. Journal of Neurology. https://doi.org/10.1007/s00415-024-12123-x
Vissa, V., et al. (2023). Variable number tandem repeats (VNTR) for leprosy transmission tracing. Molecular Microbiology. https://doi.org/10.1111/mmi.15067
Yang, D., et al. (2026). Impact of urban migration on leprosy incidence in emerging economies. Health & Place. https://doi.org/10.1016/j.healthplace.2025.103123