Fibromialgia y Síndrome de Fatiga Crónica: qué son realmente y por qué siguen siendo tan incomprendidos
José Hernández Jiménez
5/12/202624 min leer


Introducción
Enfrentarse a patologías como la fibromialgia o el síndrome de fatiga crónica es adentrarse en un terreno realmente pantanoso. Ambos son trastornos crónicos muy complejos que, a decir verdad, alteran por completo la vida de quienes los padecen. En el caso de la fibromialgia, la clave está en ese dolor musculoesquelético generalizado que parece no dar tregua, acompañado siempre de un cansancio que no se va y serios problemas de sueño.
Por otro lado, el síndrome de fatiga crónica, al que también solemos llamar encefalomielitis miálgica, es una enfermedad sistémica de gran seriedad. No es un simple cansancio; hablamos de una fatiga extrema que no se recupera ni con el reposo más profundo.
De hecho, uno de los rasgos más desesperantes es el empeoramiento tras el ejercicio o la mala recuperación post-esfuerzo. Basta un pequeño movimiento para que el cuerpo colapse. Además, por si fuera poco, suelen aparecer alteraciones cognitivas y problemas con la presión postural, lo que dificulta tareas tan cotidianas como mantenerse en pie o concentrarse.
Resulta llamativo que, en ambas condiciones, los pacientes suelan presentar también síntomas neurológicos, emocionales y autonómicos de forma simultánea. Sin embargo, el gran muro con el que se topa la medicina es que todavía desconocemos sus causas exactas.
A día de hoy, no contamos con marcadores biológicos específicos que nos den una respuesta rápida. Por cierto, esta falta de pruebas objetivas obliga a los especialistas a realizar un diagnóstico por exclusión, descartando otras cosas antes de llegar a la verdad. Precisamente por eso, son casos tan difíciles de detectar y, desgraciadamente, muchas veces acaban siendo malinterpretados tanto por el entorno como por el sistema sanitario.
¿Qué ocurre en el cuerpo?
Cuando hablamos de la fibromialgia y del síndrome de fatiga crónica, lo primero que debemos entender es que el cuerpo se comporta de una manera muy particular a nivel interno. Lo que sucede, básicamente, es que el sistema nervioso central entra en un estado de alerta constante. De hecho, se produce lo que los especialistas llaman sensibilización central, un proceso en el que tanto el cerebro como la médula espinal terminan amplificando cualquier señal que reciben. Al final, el sistema se "hiperactiviza" tanto que incluso ante estímulos normales la percepción es de malestar, aunque no exista una lesión que lo justifique a simple vista.
Esta situación provoca que aparezca una hipersensibilidad al dolor muy difícil de gestionar. Por cierto, aquí entran en juego dos fenómenos bastante frustrantes para quien los vive: las hiperalgias y las alodinias. En el primer caso, cualquier estímulo que ya de por sí es doloroso se siente de una forma exagerada; en el segundo, cosas que normalmente no deberían doler en absoluto terminan provocando dolor.
A decir verdad, todo esto ocurre porque las neuronas actúan como altavoces que suben el volumen de la señal dolorosa al máximo. Además, se ha observado que estas personas presentan una sumación temporal del dolor, lo que significa que su respuesta aumenta de forma desproporcionada cuando los estímulos se repiten.
Sin embargo, el problema no es solo cómo sentimos, sino cómo producimos energía. Resulta que esa fatiga tan profunda que caracteriza a estos trastornos parece tener su raíz en fallos metabólicos y en una evidente disfunción mitocondrial.
Investigaciones recientes han señalado que existe una verdadera insuficiencia energética a nivel celular. Las células de estos pacientes tienen niveles bajos de ATP —que es, por así decirlo, el combustible principal del cuerpo— y sufren de estrés oxidativo. Al generar menos energía y acumular más radicales libres, es lógico que el cansancio se vuelva crónico y los síntomas se agraven cada vez más.
No podemos olvidar lo que ocurre con la neuroinflamación. Gracias a técnicas de imagen avanzadas, como la tomografía por emisión de positrones, se ha podido detectar actividad inflamatoria directamente en el tejido nervioso. De hecho, se ha visto que unas células llamadas microglía o células gliales se mantienen activadas de forma constante en quienes padecen estas enfermedades.
Parece que ciertos factores del sistema inmune, como las citoquinas proinflamatorias, son los responsables de mantener este malestar y amplificar el dolor. Por cierto, este mecanismo de neuroinflamación crónica es algo que también se ha propuesto para explicar otros cuadros muy parecidos, como sucede con el covid persistente. Al final, todo apunta a que el sistema nervioso está librando una batalla interna que no termina de apagarse.
Fibromialgia vs EM/SFC
Aunque a menudo se confunden, lo cierto es que la fibromialgia y el síndrome de fatiga crónica —también conocido como encefalomielitis miálgica— tienen matices que los hacen muy distintos.
La fibromialgia pone el foco en un dolor generalizado y en una sensibilidad extrema de nuestro sistema nervioso. Esta condición afecta a un porcentaje de entre el dos y el tres por ciento de la población, dándose con mayor frecuencia en mujeres de mediana edad. Quienes la sufren suelen describir un dolor muy profundo en los músculos de la espalda, el cuello y las extremidades.
Por otro lado, el síndrome de fatiga crónica es algo menos frecuente, ya que afecta a entre el cero coma dos y el uno por ciento de las personas. Sin embargo, su impacto es tremendo: aquí lo que manda es una fatiga incapacitante que aparece tras el más mínimo esfuerzo. Sus criterios para diagnosticarlo son muy claros al resaltar el sueño no reparador, el deterioro cognitivo o incluso problemas relacionados con el ortostatismo, que es esa dificultad para mantener la presión al estar de pie.
Sin embargo, no podemos negar que ambas patologías comparten un territorio común bastante amplio. De hecho, es muy habitual que en los dos casos aparezca una fatiga intensa, malestar general y serias dificultades para descansar correctamente.
Por cierto, hay un síntoma muy característico que los pacientes llaman fibroniebla o niebla mental, que no es otra cosa que esos problemas de concentración que hacen que el día a día sea cuesta arriba. A esto se le pueden sumar dolores de cabeza, sensibilidad a la luz o al ruido, y altibajos emocionales. Resulta curioso que, según diversos estudios, este solapamiento de síntomas también se observa en personas que padecen covid prolongado, compartiendo ese círculo de dolor y agotamiento.
Si hay algo que marca la línea divisoria de forma definitiva, eso es el empeoramiento tras el esfuerzo. En el caso del síndrome de fatiga crónica, este síntoma es un requisito indispensable para el diagnóstico. Cualquier actividad, ya sea un ejercicio físico ligero o un simple esfuerzo mental, puede provocar un agravamiento de todos los síntomas que llega a durar días.
En cambio, aunque en la fibromialgia es muy común sentir dolor después del ejercicio, este colapso posterior no es obligatorio para identificar la enfermedad. En definitiva, mientras que en un trastorno el ejercicio aumenta el dolor corporal, en el otro el esfuerzo se convierte en un disparador de una crisis mucho más profunda y duradera.
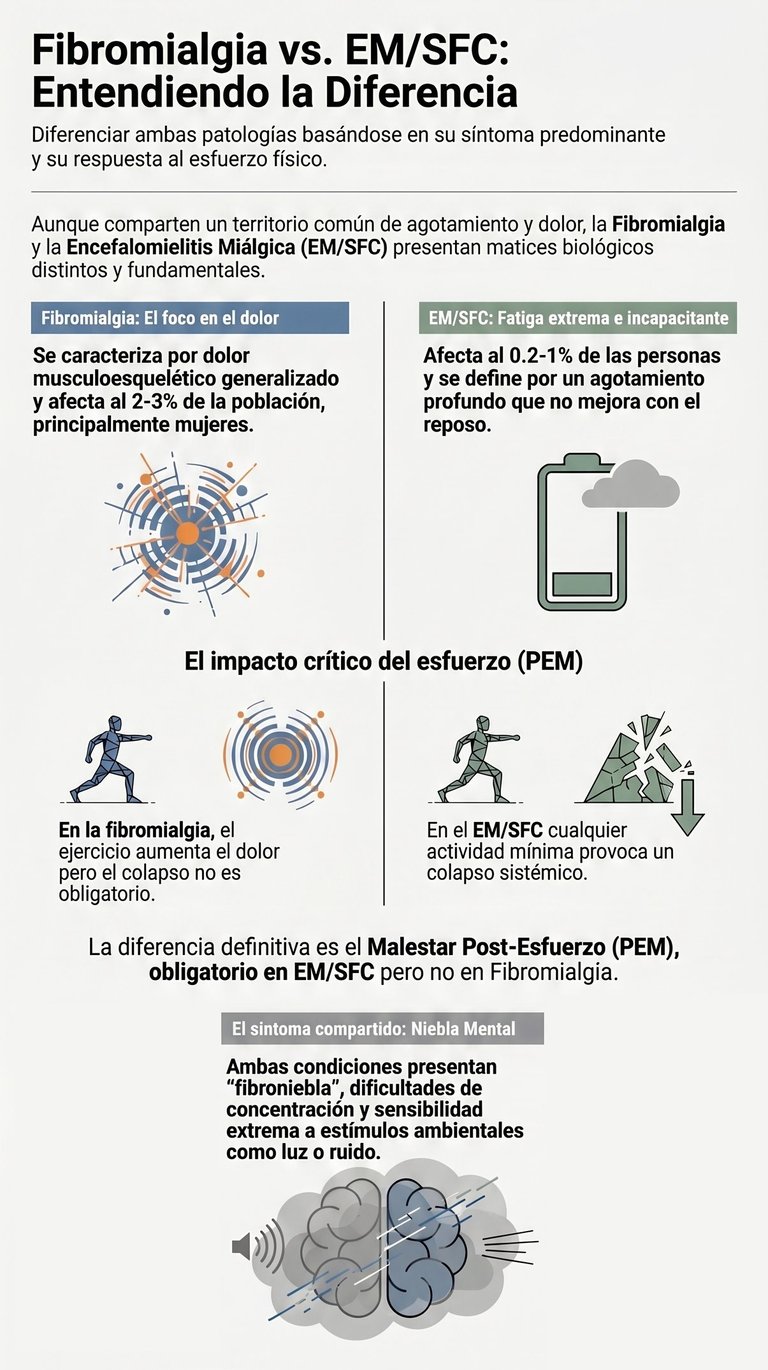
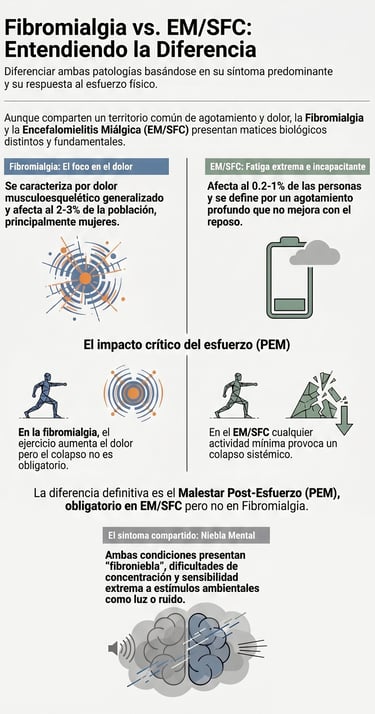
imagen: propia
Síntomas más frecuentes
Casi todas las personas que conviven con la fibromialgia se enfrentan a un dolor persistente que parece no tener fin y que se instala en múltiples zonas, desde las cervicales y los hombros hasta la espalda, las caderas o las piernas. De hecho, es su rasgo más característico. Por su parte, quienes padecen el síndrome de fatiga crónica también pueden notar este malestar en sus músculos, aunque en su caso el dolor no suele ser el protagonista absoluto de su cuadro clínico.
Si hablamos de la fatiga extrema, este es un terreno que ambos trastornos comparten de forma muy estrecha. Sentirse agotado constantemente es la norma, y esa falta de energía se mantiene ahí, inamovible, incluso después de haber intentado descansar. Sin embargo, en el síndrome de fatiga crónica, este cansancio es el síntoma que manda sobre todos los demás, llegando a ser tan severo que cualquier esfuerzo, por pequeño que sea, puede dejar a la persona totalmente fuera de juego. Es una fatiga crónica que interfiere de manera drástica en la rutina diaria.
Por cierto, el tema del descanso es otra batalla diaria. Lo habitual es encontrarse con un insomnio rebelde, un sueño fragmentado o esa sensación tan frustrante de tener un sueño no reparador. Al final, es como un pez que se muerde la cola: si la calidad del sueño es mala, el dolor y el agotamiento se intensifican inevitablemente al día siguiente, impidiendo cualquier tipo de recuperación real.
Finalmente, no podemos olvidar la hipersensibilidad que sufren estos pacientes. Debido a un proceso de sensibilización central, el cerebro interpreta los estímulos de forma exagerada. De ahí surgen términos como la hiperalgesia, donde el dolor se siente con una fuerza mucho mayor de lo normal, o la alodinia, que hace que algo que no debería doler en absoluto resulte doloroso.
Pero no se queda solo en lo físico; existe una hipersensibilidad ambiental muy marcada. Cosas tan cotidianas como la luz brillante, los ruidos fuertes, los olores o los cambios de temperatura pueden actuar como disparadores que empeoran el estado general de salud, manteniendo al organismo en un estado de alerta constante.
¿Por qué cuesta tanto diagnosticarlos?
Enfrentarse a enfermedades como la fibromialgia o el síndrome de fatiga crónica supone un reto mayúsculo, principalmente porque todavía nos movemos en un terreno de mucha invisibilidad. El gran escollo actual es la falta de biomarcadores; de hecho, a día de hoy, no contamos con pruebas de laboratorio, estudios de imagen o análisis específicos que permitan confirmar estas patologías de forma rotunda. Al no existir un marcador biológico consensuado, los médicos no tienen más remedio que basar el diagnóstico exclusivamente en los síntomas clínicos que relata el paciente. Sin embargo, esta carencia de pruebas tangibles genera una enorme incertidumbre y provoca que muchos casos iniciales se malinterpreten como problemas psicosomáticos o de otra naturaleza.
Como no disponemos a día de hoy de un test definitivo, el profesional de la salud tiene que recurrir obligatoriamente al diagnóstico por exclusión. Básicamente, esto significa que antes de confirmar que alguien padece estas dolencias, es necesario descartar cualquier otra causa que pudiera explicar el malestar. Por cierto, este proceso se vuelve largo y agotador, ya que implica realizar una batería de análisis para descartar enfermedades reumáticas, trastornos endocrinos o patologías autoinmunes, entre otras.
Esta necesidad de ir cerrando puertas antes de llegar a la respuesta definitiva tiene consecuencias directas para quien sufre. El diagnóstico suele tardar años en formalizarse, lo que obliga al paciente a peregrinar por las consultas de diversos especialistas hasta alcanzar un consenso clínico. En definitiva, es muy frecuente que una persona haya visitado a varios médicos y pasado por mucha frustración antes de recibir, finalmente, el diagnóstico correcto que explique su situación.
Long COVID y el aumento de casos
El fenómeno conocido como COVID prolongado ha puesto sobre la mesa una realidad que muchos ya sospechaban: existe un solapamiento asombroso con la fibromialgia y el síndrome de fatiga crónica. Es curioso, pero incluso aquellas personas que pasaron la infección inicial de forma leve o moderada están terminando con síntomas crónicos que son prácticamente calcados. Hablamos de ese dolor musculoesquelético que no se va, una fatiga intensa y bastantes dificultades cognitivas que complican el día a día.
De hecho, si miramos las cifras, la conexión es muy potente. Estudios recientes indican que entre el cuarenta y el setenta por ciento de quienes sufren de este virus persistente terminan cumpliendo los criterios diagnósticos del síndrome de fatiga crónica tradicional. Por cierto, algo similar ocurre con la fibromialgia, donde casi el treinta y nueve por ciento de los pacientes con síntomas tras la infección encajan perfectamente en su perfil. Todo esto sugiere que el contacto con el virus puede actuar como un auténtico detonante, despertando o agravando estos síndromes en personas que ya tenían cierta predisposición.
Actualmente, la ciencia no quita el ojo a estos mecanismos comunes para intentar entender qué está fallando exactamente. Se están investigando a fondo diversas alteraciones inmunológicas, como la activación constante de mastocitos o la presencia de citoquinas proinflamatorias crónicas, que podrían estar manteniendo al cuerpo en un estado de alerta permanente.
Pero la investigación no se queda solo en las defensas. A decir verdad, se están explorando fallos en la energía celular, concretamente la disfunción mitocondrial y el estrés oxidativo, sin olvidar cómo los cambios en el microbioma intestinal podrían estar alimentando la persistencia de los síntomas.
Sin embargo, los investigadores quieren ir más allá de la observación de los síntomas. Para ello, se están analizando factores genéticos que podrían ser compartidos y se buscan marcadores en sangre o saliva que nos den una prueba física de lo que ocurre. Aunque todavía no tenemos conclusiones definitivas que cierren el debate, las investigaciones más actuales apuntan a que los procesos biológicos que ocurren en el COVID prolongado y en los síndromes de fatiga y dolor crónicos son, en esencia, muy parecidos.
Tratamientos actuales
Afrontar enfermedades como la fibromialgia o el síndrome de fatiga crónica no es una tarea sencilla, y mucho menos algo que deba hacerse en solitario. De hecho, lo más efectivo es un enfoque multidisciplinar, donde diferentes especialistas trabajen de la mano para mejorar la situación del paciente.
En este proceso, el primer paso, y quizás el más importante, es la educación del paciente. Es fundamental dejar claro que la enfermedad es real y desmitificar por completo esa idea dañina de que los síntomas son "imaginarios". Sin embargo, como todavía no contamos con una cura definitiva, el objetivo principal se centra en recuperar la funcionalidad y ganar calidad de vida.
Para lograrlo, suele ser necesario contar con un equipo de salud variado, que puede incluir profesionales de la reumatología, neurología, fisiología y psicología. Juntos, diseñan un plan a medida que combina el control del dolor con técnicas de relajación y un apoyo emocional constante.
Existe un mito sobre el esfuerzo físico en estos casos. Si bien es cierto que un ejercicio demasiado intenso puede provocar un brote de síntomas al principio, el entrenamiento aeróbico leve resulta increíblemente beneficioso a largo plazo. Lo ideal es apostar por actividades como caminar, nadar, montar en bicicleta o practicar tai chi, siempre adaptándolas a lo que cada persona pueda tolerar.
La recomendación general, de hecho, es intentar realizar unos treinta minutos de actividad física moderada al menos tres veces por semana. La clave aquí es la progresión: hay que aumentar la actividad de forma muy gradual para no empeorar la fatiga. Con constancia, se nota una mejoría clara en la resistencia física y en la profundidad del descanso nocturno.
Dormir bien no es un lujo, es una necesidad básica para manejar estas patologías. Por ello, se hace mucho hincapié en la higiene del sueño. Esto implica establecer horarios regulares para acostarse y levantarse, crear un ambiente tranquilo en el dormitorio y alejarse de las pantallas, el alcohol o la cafeína antes de ir a la cama.
Sin embargo, a veces estos hábitos no son suficientes. En esos casos, y siempre bajo estricta supervisión médica, se puede recurrir a la terapia cognitivo-conductual para el insomnio o a fármacos suaves como la trazodona o la pregabalina para corregir los trastornos del sueño.
Aunque no existe un fármaco universalmente eficaz para todos, sí que disponemos de herramientas para aliviar síntomas específicos. En pacientes con fibromialgia, se suelen utilizar antidepresivos tricíclicos como la amitriptilina, o bien inhibidores de la recaptación de serotonina y noradrenalina como la duloxetina y el milnacipran. También los fármacos antiepilépticos como la gabapentina ayudan a reducir el impacto del dolor y la fatiga.
En el caso del síndrome de fatiga crónica, a veces se emplean estimulantes como el modafinilo, aunque la evidencia en este caso es algo más ajustada. Lo que sí es vital mencionar es que se deben evitar los opioides potentes, salvo excepciones muy puntuales con el tramadol, ya que no suelen funcionar bien en estos síndromes.
No podemos olvidar la importancia de las terapias complementarias. La terapia cognitivo-conductual ha demostrado ser de gran ayuda para gestionar el estrés, la ansiedad y la respuesta emocional ante el dolor. Además, otras intervenciones como el mindfulness, la meditación, la acupuntura o la aplicación de calor local pueden ser el complemento perfecto para el bienestar diario.
Organizar el día a día y buscar el respaldo en grupos de pacientes ayuda a manejar mejor los altibajos de la enfermedad. Al final, se trata de aprender estrategias de autocuidado y planificación que permitan llevar una vida lo más equilibrada posible.
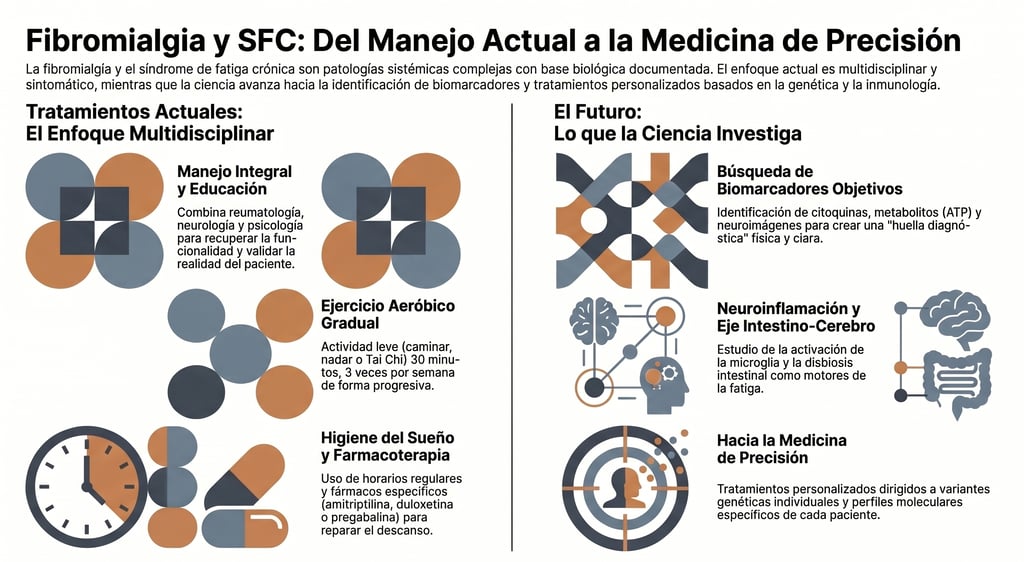
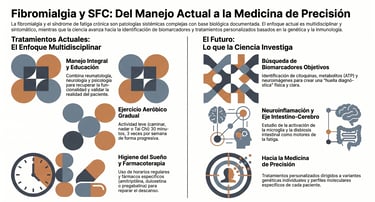
imagen: propia
Lo que la ciencia está investigando ahora
A día de hoy, la ciencia trabaja intensamente para descifrar los misterios biológicos que se esconden tras enfermedades tan complejas como la fibromialgia o el síndrome de fatiga crónica. Aunque todavía queda camino por recorrer, las investigaciones actuales están abriendo puertas que antes estaban cerradas, analizando desde nuestro código genético hasta lo que ocurre en nuestro sistema digestivo.
Uno de los puntos de partida más fascinantes es el estudio de la genética. Si bien es cierto que todavía no se han señalado genes específicos como los únicos culpables, los análisis genómicos más recientes han puesto el foco en ciertas variantes genéticas. Estas variaciones parecen estar muy relacionadas con la forma en que nuestro cuerpo gestiona la respuesta inmune, la regulación del calcio y la producción de energía celular.
De hecho, este componente genético podría explicar por qué estas patologías suelen aparecer en varios miembros de una misma familia. Por ejemplo, se ha observado que los hermanos de personas con fibromialgia tienen un riesgo significativamente mayor de desarrollar la enfermedad, lo que nos sugiere que hay una vulnerabilidad heredada que merece ser estudiada a fondo.
Actualmente, uno de los mayores desafíos para la comunidad médica es dar con biomarcadores objetivos. El objetivo es sencillo de explicar, pero difícil de lograr: encontrar indicadores claros en la sangre, la saliva o mediante neuroimagen que permitan confirmar un diagnóstico sin lugar a dudas.
En este sentido, se están explorando perfiles de proteínas inflamatorias (conocidas como citoquinas), metabolitos energéticos como el ácido láctico o el trifosfato de adenosina, e incluso la actividad de ciertos autoanticuerpos. Por cierto, aunque todavía no tenemos resultados que se puedan aplicar de forma universal, los científicos confían en que la combinación de estas moléculas acabe formando una especie de huella diagnóstica que facilite la vida a pacientes y médicos.
Otro frente de batalla muy importante es la inmunología. Se ha detectado que existe un desajuste en la inmunidad innata, afectando a células tan importantes como los linfocitos T o las llamadas células asesinas naturales. Este desequilibrio provoca una lucha constante entre sustancias inflamatorias y antiinflamatorias que agota el organismo.
Sin embargo, lo más novedoso es quizás el estudio de la microglía, unas células del cerebro que podrían estar manteniendo un estado de neuroinflamación constante. Comprender estas fallas en el sistema de defensa no es solo una cuestión teórica; de hecho, es la llave para desarrollar futuros tratamientos, como nuevos moduladores inmunes o incluso terapias antivirales.
No podemos olvidar la importancia de la microbiota. Estudios muy recientes han puesto la lupa sobre la flora intestinal, descubriendo que muchos pacientes sufren lo que técnicamente se llama disbiosis. Básicamente, se trata de una alteración en la mezcla de bacterias de nuestro intestino que podría estar alimentando la fatiga y la inflamación de todo el cuerpo.
Debido a esta interconexión, conocida como el eje intestino-cerebro, se está investigando si cambios en la alimentación o el uso de probióticos podrían aliviar los síntomas. Es una vía prometedora que nos recuerda que lo que pasa en nuestra digestión afecta directamente a cómo nos sentimos y cómo pensamos.
Para terminar, el sueño sigue siendo una pieza fundamental en esta investigación. No se trata solo de dormir poco, sino de que la propia arquitectura del sueño profundo está dañada. Los científicos analizan por qué se alteran los ritmos circadianos y las hormonas que deberían subir y bajar durante la noche, como la melatonina y el cortisol.
Se ha visto que, si se logran corregir estos trastornos del descanso, la mejoría general es notable. Una de las técnicas que se están probando con mejores expectativas es el uso de luz brillante por las mañanas, una herramienta sencilla para intentar resincronizar el reloj interno del cuerpo y conseguir, por fin, un descanso que realmente repare.
Mitos que siguen circulando
Es muy común escuchar ideas equivocadas sobre ciertas condiciones de salud que, a pesar de ser invisibles a simple vista, son profundamente reales. Por eso, es fundamental desterrar algunos mitos que solo añaden una carga innecesaria a quienes conviven con el dolor y el agotamiento.
A veces se cae en el error de pensar que todo está en la cabeza del paciente. Sin embargo, decir que la fibromialgia o el síndrome de fatiga crónica son enfermedades imaginarias es algo totalmente falso. De hecho, estas patologías están respaldadas por hallazgos biológicos claros, como el fenómeno del dolor centralizado y diversas alteraciones metabólicas y neuroquímicas que la ciencia ya ha identificado.
Por cierto, aunque es habitual y muy recomendable que los pacientes busquen apoyo emocional en la psicología para sobrellevar la situación, esto no significa que el origen del problema sea mental. Los expertos en la materia insisten en que lo primero es validar los síntomas de la persona y asegurarle que su condición es una realidad física tangible.
Otro comentario muy frecuente es el de "solo es cansancio". Minimizar la situación de esta manera subestima por completo una de las facetas más duras de estos síndromes. No estamos hablando del agotamiento normal que cualquiera siente tras una jornada de trabajo; esto es algo mucho más profundo.
En estos casos, la fatiga es extrema y persistente, y suele venir acompañada de otros problemas, como fallos cognitivos, dolores físicos y molestias digestivos. Sin duda, es una situación debilitante que puede prolongarse durante meses o años, interfiriendo de forma grave en la vida cotidiana de quien la padece.
Existe también la creencia de que estas enfermedades se curan simplemente "poniendo ganas". Este mito es peligroso porque ignora por completo la base fisiológica del trastorno. A día de hoy, lamentablemente, no existe una cura definitiva, por lo que el enfoque médico se centra en aplicar tratamientos para aliviar los síntomas y mejorar el día a día.
Aunque es verdad que la motivación y el apoyo psicológico ayudan mucho en el manejo de la enfermedad, la mejoría real depende de un enfoque terapéutico multimodal. Insistir en que todo depende de la voluntad del paciente es, en el fondo, culparlo injustamente de su propia falta de salud, cuando la realidad es que existen alteraciones orgánicas probadas que no se solucionan únicamente con una actitud positiva.
Qué puede cambiar en los próximos años
Mirando hacia el futuro, lo que la ciencia busca es dejar atrás los tratamientos genéricos para centrarse en lo que realmente le ocurre a cada persona. De hecho, estamos entrando en la era de la medicina de precisión, un campo donde se espera que la unión de la genómica, la inmunología y la biología de sistemas permita diseñar terapias mucho más personalizadas.
La idea es bastante lógica: en lugar de aplicar lo mismo para todo el mundo, los médicos podrán ajustar los tratamientos según los perfiles biológicos individuales. Por cierto, esto significaría algo tan concreto como que, si un paciente presenta niveles elevados de una determinada citoquina, podría recibir antiinflamatorios específicos para atacar ese problema exacto.
Al final, lo que se fomenta es un modelo de salud centrado totalmente en el paciente y en una colaboración interdisciplinaria constante. Con un poco de suerte, en unos años dispondremos de intervenciones dirigidas exclusivamente al fenotipo molecular de cada uno, identificando con claridad los distintos subtipos de fibromialgia o de síndrome de fatiga crónica.
Por otro lado, existe un reto enorme en la forma en que identificamos estas patologías. Actualmente, el diagnóstico sigue siendo puramente clínico y se basa en la exclusión; es decir, se confirma la enfermedad tras descartar otras posibilidades. Sin embargo, se espera que en los próximos años el panorama cambie radicalmente.
El objetivo es proponer nuevos criterios que integren hallazgos objetivos. Ya no dependeremos tanto de las escalas de síntomas, que es lo que proponen las guías actuales, sino que buscaremos pruebas tangibles.
Para lograr esta precisión, se está investigando cómo incluir en la consulta diaria diversas mediciones cuantitativas:
El uso de parámetros neurofisiológicos.
El análisis mediante imagen cerebral.
La búsqueda de biomarcadores sanguíneos fiables.
Todo este esfuerzo científico tiene una meta muy clara: definir subtipos específicos de la enfermedad. De esta manera, no solo se facilitará una detección temprana, sino que también se reducirán drásticamente los diagnósticos erróneos, permitiendo que cada persona sepa qué le pasa desde el primer momento.
Conclusiones
A menudo se ha caído en el error de cuestionar la veracidad de ciertos padecimientos, pero lo cierto es que tanto la fibromialgia como el síndrome de fatiga crónica son realidades médicas innegables. De hecho, hablamos de patologías sistémicas que cuentan con una base biológica perfectamente documentada. Por cierto, es fundamental desterrar de una vez por todas esos mitos que sugieren que se trata de "debilidad" o de algo "puramente psicológico"; reconocer la validez de estos trastornos es el primer paso para ofrecer un apoyo real y empático.
¿Por qué estas enfermedades han sido tan difíciles de comprender hasta ahora? Básicamente, por su enorme complejidad interna. No se trata de un solo problema, sino de una combinación de factores que incluyen la sensibilización del sistema nervioso central, diversas alteraciones inmunometabólicas y trastornos del sueño. Sin embargo, es precisamente esta red de síntomas lo que explica por qué el cuerpo se siente superado en tantos niveles diferentes.
Un giro interesante en esta historia ha sido el solapamiento de síntomas con el llamado covid persistente. Resulta que este fenómeno ha despertado un renovado interés en la comunidad científica, ya que se han encontrado puntos en común muy claros en los mecanismos inmunitarios y energéticos de ambas condiciones. Este impulso está permitiendo que se dediquen más esfuerzos a entender cómo el cuerpo gestiona su defensa y su vitalidad.
Aunque a día de hoy no contamos con una cura definitiva, esto no significa que no se pueda actuar. De hecho, el manejo multidisciplinar ha demostrado ser la herramienta más eficaz para mejorar el día a día de los pacientes.
En lugar de buscar una solución única, se apuesta por un enfoque integral que combina:
La educación sobre la propia enfermedad.
La práctica de ejercicio moderado y adaptado.
Un sólido apoyo psicológico.
Medicación específica para controlar los síntomas.
Lo más esperanzador es, sin duda, el camino que están trazando las líneas de investigación actuales. Los avances en genética, inmunología y el estudio del microbioma están empezando a arrojar luz sobre los orígenes moleculares de estos problemas.
Además, la búsqueda activa de biomarcadores específicos promete que, en un futuro no muy lejano, podremos dejar atrás los diagnósticos genéricos para abrir paso a tratamientos mucho más precisos y personalizados. Al final, se trata de entender la biología de cada individuo para devolverle el control sobre su salud.

Referencias
Adler, S., Vahedifard, F., Akers, R., Sica, C., Kocak, M., Moore, E., Minkus, M., Elias, G., Aggarwal, N., Byrd, S., Rasheed, M., & Katz, R. S. (2023). Functional magnetic resonance imaging changes and increased muscle pressure in fibromyalgia: Insights from prominent theories of pain and muscle imaging [Preprint]. arXiv.
Amatica Neuroimmune Group. (2025). Three biological neuroimmune subtypes in post-COVID and ME/CFS identified through serum biomarker clustering. [Informe de investigación].
Anonymous authors. (2026). Evidence of central neuroimmune alterations in fibromyalgia: A systematic review of case-control studies. Brain, Behavior, and Immunity.
Baraniuk, J. N. (2022). Chronic fatigue syndrome and fibromyalgia. Neurologic Clinics, 40(2), 381–399.
Behnoush, A. H., Khalaji, A., Khanmohammadi, S., Alehossein, P., Saeedian, B., Shobeiri, P., et al. (2023). Brain-derived neurotrophic factor in fibromyalgia: A systematic review and meta-analysis of its role as a potential biomarker. PLoS ONE, 18(12), Artículo e0296103.
Biomolecules Research Group. (2025). Immune Signatures in PASC (Long COVID) and ME/CFS: Insights from the Fecal Microbiome and Serum Cytokine Profiles. Biomolecules, 15(7), 928.
Bonomi, S., Oltra, E., & Alberio, T. (2025). In Search of Molecular Correlates of Fibromyalgia: The Quest for Objective Diagnosis and Effective Treatments. International Journal of Molecular Sciences, 26(19), 9762.
Cai, W., Haddad, M., Haddad, R., Kesten, I., Hoffman, T., Laan, R., et al. (2025). The gut microbiota promotes pain in fibromyalgia. Neuron, 113(13), 2161–2175.e13.
Cheng, X., Wang, W., Xu, T., Wang, Y., Zhen, X., Man, W., Gao, S., & Yin, Y. (2025). Alterations in gut microbiota and associated metabolites in patients with chronic fatigue syndrome. Scientific Reports, 15(1), 43681.
Clauw, D. J. (2023). Fibromyalgia and related syndromes. Mayo Clinic Proceedings, 98(2), 311–321.
Community synthesis review. (2025). Legitimate biomarkers and physiological abnormalities in Fibromyalgia. [Revisión sistemática].
Dipalma, G., Marinelli, G., Ferrante, L., Di Noia, A., Carone, C., Colonna, V., et al. (2025). Modulating the Gut Microbiota to Target Neuroinflammation, Cognition and Mood: A Systematic Review of Human Studies with Relevance to Fibromyalgia. Nutrients, 17(14), 2261.
Falco, P., Leone, C. M., Galosi, E., Esposito, N., De Stefano, G., Di Pietro, G., et al. (2026). Autonomic dysfunction in fibromyalgia syndrome: the role of small fiber damage. Clinical Neurophysiology, 187, Artículo 2111881.
Fehrer, S., Scheibenbogen, C., Klimas, N., Komaroff, A., & Nacul, L. (2026). Expert perspectives on myalgic encephalomyelitis/chronic fatigue syndrome – Insights from the 3rd International Conference of the Charité Fatigue Center. Autoimmunity Reviews, 25(5), Artículo 104043.
Giménez-Orenga, K., Martín-Martínez, E., Nathanson, L., & Oltra, E. (2025). HERV activation segregates ME/CFS from fibromyalgia while defining a novel nosologic entity. eLife, 14, Artículo e104441.
Hendrix, J., Fanning, L., Wyns, A., Ahmed, I., Patil, M. S., Richter, E., et al. (2025). Adrenergic dysfunction in patients with myalgic encephalomyelitis/chronic fatigue syndrome and fibromyalgia: A systematic review and meta-analysis. European Journal of Clinical Investigation, 55(1), Artículo e14318.
Hinchado, M. D., Otero, E., Navarro, M. D. C., Martín-Cordero, L., Gálvez, I., & Ortega, E. (2022). Influence of codiagnosis of chronic fatigue syndrome and habitual physical exercise on the psychological status and quality of life of patients with fibromyalgia. Journal of Clinical Medicine, 11(19), 5735.
Kleinstäuber, M., Schröder, A., Daehler, S., Pallesen, K. J., Rask, C. U., Sanyer, M., Van den Bergh, O., Petersen, M. W., & Rosmalen, J. G. M. (2023). Aetiological understanding of fibromyalgia, irritable bowel syndrome, chronic fatigue syndrome and classificatory analogues: A systematic umbrella review. Clinical Psychology in Europe, 5(3), Artículo e11179.
Komaroff, A. L., & Lipkin, W. I. (2023). Insights from myalgic encephalomyelitis/chronic fatigue syndrome may help unravel the pathogenesis of postacute COVID-19 syndrome. Trends in Molecular Medicine, 29(1), 1–11.
Luo, Y., Xu, H., Xiong, S., & Ke, J. (2025). Understanding myalgic encephalomyelitis/chronic fatigue syndrome physical fatigue through the perspective of immunosenescence. Comprehensive Physiology, 15(5), Artículo e70056.
Mascarenhas, R. O., Souza, M. B., Oliveira, M. X., Lacerda, A. C. R., Mendonça, V. A., Henschke, N., Oliveira, V. C., & Ferreira, M. L. (2021). Association of therapies with reduced pain and improved quality of life in patients with fibromyalgia: A systematic review and meta-analysis. JAMA Internal Medicine, 181(1), 104–112.
Müller, W., Schneider, E. M., & Stratz, T. (2023). The classification of fibromyalgia syndrome. Rheumatology International, 43(1), 1–10.
Murovska, M., Krumina, A., Araja, D., Kujawski, S., & Zalewski, P. (2026). Myalgic encephalomyelitis/chronic fatigue syndrome and fibromyalgia: overlap, differences, and emerging insights. Journal of Translational Medicine, 24, Artículo 425.
Natelson, B. H., Brunjes, D. L., & Mancini, D. (2022). Chronic fatigue syndrome and fibromyalgia: Pathophysiology and treatment. Current Rheumatology Reports, 24(5), 179–188.
Nijs, J., Meeus, M., McGregor, N. R., Meeusen, R., De Schutter, G., & Van Hoof, E. (2022). Chronic fatigue syndrome: Exercise performance related to immune dysfunction. Medicine & Science in Sports & Exercise. Publicación electrónica avanzada.
Nunes, M., et al. (2026). Virus-induced endothelial senescence as a cause and driving factor for ME/CFS and long COVID mediated by a dysfunctional immune system. Cell Death & Disease.
Petrov, B., Maes, M., et al. (2026). Comprehensive immunophenotyping of monocytes and dendritic cells suggests distinct pathophysiology in chronic fatigue syndrome and long COVID [Preprint]. medRxiv.
Polish Microbiome Study Group. (2025). The gut microbial composition is different in chronic fatigue syndrome (ME/CFS) than in healthy controls. [Informe técnico].
Ramírez-Morales, R., Bermúdez-Benítez, E., Martínez-Martínez, L.-A., & Martínez-Lavín, M. (2022). Clinical overlap between fibromyalgia and myalgic encephalomyelitis: A systematic review and meta-analysis. Autoimmunity Reviews, 21(8), Artículo 103129.
Research consortium on ME/CFS. (2025). Heightened innate immunity may trigger chronic inflammation, fatigue and post-exertional malaise in ME/CFS. [Comunicado de investigación].
Rotte, A. (2026). Moving Toward Objective Diagnosis in Fibromyalgia: Emerging Biomarkers and Digital Phenotyping Tools. Diagnostics, 16(2), 344.
Ruggieri, M., Gargano, C. D., Paparella, G., Clemente, L., Devigili, G., Lauria, G., & de Tommaso, M. (2026). Neurofilament Light Chain in Fibromyalgia: Correlation With Central and Peripheral Nervous System Dysfunction. European Journal of Pain, 30(2), Artículo e70228.
Sato, W. (2023). Myalgic encephalitis/chronic fatigue syndrome: Diagnostic and therapeutic approach and biological research. Brain and Nerve, 75(3), 217–225.
Scheibenbogen, C., Fluge, Ø., Klimas, N., & Komaroff, A. (2025). Research into ME/CFS pathology points to possible treatments. [Presentación de conferencia]. International Association for Chronic Fatigue Syndrome/Myalgic Encephalomyelitis Conference 2025.
Silva-Passadouro, B., Tamasauskas, A., Khoja, O., Casson, A. J., Delis, I., Brown, C., & Sivan, M. (2024). A systematic review of quantitative EEG findings in fibromyalgia, chronic fatigue syndrome and long COVID. Clinical Neurophysiology, 163, 209–222.
Sørensen, B., Streib, J. E., Strand, M., Make, B., Giclas, P. C., Fleshner, M., & Jones, J. F. (2023). Complement activation in a model of chronic fatigue syndrome. Journal of Allergy and Clinical Immunology, 151(4), 1132–1141.
Squires, J., Al-Zayer, S., Li, P., Xiao, W., & Systrom, D. (2023). Investigation into the plasma proteome signature in myalgic encephalomyelitis/chronic fatigue syndrome (ME/CFS). European Respiratory Journal, 62, Artículo PA2960.
Tate, W. P., & Wakim, A. (2024). Long COVID, ME/CFS and the emerging role of neuroinflammation. Frontiers in Neuroscience, 18, Artículo 1352210.
Watai, K., Taniguchi, M., & Azuma, K. (2025). The Gut–Brain–Immune Axis in Environmental Sensitivity Illnesses: Microbiome-Centered Narrative Review of Fibromyalgia Syndrome, Myalgic Encephalomyelitis/Chronic Fatigue Syndrome, and Multiple Chemical Sensitivity. International Journal of Molecular Sciences, 26(20), 9997.
Wirth, K., & Scheibenbogen, C. (2022). A unifying hypothesis of the pathophysiology of ME/CFS. Frontiers in Medicine, 9, Artículo 789679.
Wolfe, F., Clauw, D. J., Fitzcharles, M.-A., Goldenberg, D. L., Häuser, W., Katz, R. S., Mease, P., Russell, A. S., Russell, I. J., & Walitt, B. (2016). 2016 revisions to the 2010/2011 fibromyalgia diagnostic criteria. Seminars in Arthritis and Rheumatism, 46(3), 319–329.
Xiong, R. (2025). Advancing digital precision medicine for chronic fatigue syndrome through longitudinal large-scale multi-modal biological omics modeling with machine learning and artificial intelligence [Preprint]. arXiv.
Xiong, R., Aiken, E., Caldwell, R., Vernon, S. D., Kozhaya, L., Gunter, C., Bateman, L., Unutmaz, D., & Oh, J. (2025). AI-driven multi-omics modeling of myalgic encephalomyelitis/chronic fatigue syndrome. Nature Medicine.
Zambolin, F., Duro-Ocana, P., Faisal, A., Bagley, L., Gregory, W. J., Jones, A. W., & McPhee, J. S. (2022). Fibromyalgia and chronic fatigue syndromes: A systematic review and meta-analysis of cardiorespiratory fitness and neuromuscular function compared with healthy individuals. PLoS ONE, 17(10), Artículo e0276009.