Más allá de las verrugas: impacto del VPH en la carcinogénesis humana y su prevención
José Hernández Jiménez
3/4/202618 min leer



Introducción: El Virus del Papiloma Humano y su importancia
Lo que conocemos como el Virus del Papiloma Humano no es en realidad un solo agente, sino todo un grupo de virus de ácido desoxirribonucleico que pertenecen a la familia científica Papillomaviridae. De hecho, hasta el día de hoy se han llegado a identificar más de doscientos tipos genéticos distintos.
Por cierto, aunque la cifra asuste, lo importante es que un grupo considerable de estos virus tiene una predilección especial por infectar los epitelios humanos. Esto puede derivar en situaciones clínicas muy variadas, que van desde manifestaciones totalmente benignas hasta otras mucho más graves y malignas.
Resulta llamativo, pero el Virus del Papiloma Humano se considera la infección de transmisión sexual más frecuente que existe en todo el mundo. Para que nos hagamos una idea de su alcance, se calcula que más del 80% de las personas que son sexualmente activas habrán tenido contacto con el virus al llegar a los cuarenta y cinco años.
Sin embargo, el verdadero foco de preocupación para la salud pública internacional no es solo su facilidad para propagarse, sino su capacidad para inducir la carcinogénesis, es decir, el proceso que transforma células sanas en cancerígenas.
La relevancia biomédica de esta infección es enorme, principalmente porque es la causa directa de diversos tipos de tumores en seres humanos. El cáncer de cuello uterino es, sin duda, el caso más dramático, ya que sigue siendo una de las mayores causas de mortalidad entre las mujeres en aquellos países que cuentan con menos recursos económicos.
Además, cuando la infección por tipos de alto riesgo se vuelve persistente en el tiempo, se asocia también con la aparición de cánceres anogenitales y orofaríngeos. Según los datos que maneja la Organización Mundial de la Salud, estos virus están implicados en cerca del 5% de todos los cánceres que se diagnostican a nivel mundial.
Por otro lado, existe una dimensión de este problema que a veces olvidamos: la gigantesca carga socioeconómica que genera. No hablamos solo del dolor por las muertes, sino también de la morbilidad que provocan las lesiones precursoras y los complejos tratamientos necesarios.
Afortunadamente, en las últimas décadas hemos vivido una auténtica transformación en la respuesta sanitaria. Gracias a la puesta en marcha de estrategias de prevención primaria, como es el caso de las vacunas, y de prevención secundaria a través de programas de cribado, estamos logrando frenar el avance de este virus de una forma mucho más eficaz.
Qué es el VPH: tipos, clasificación y biología
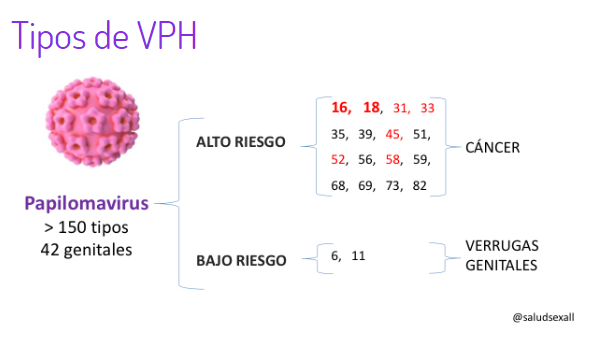
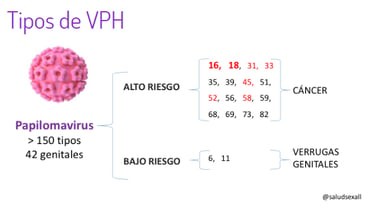
imagen: efesalud.com
Para entender de qué hablamos cuando mencionamos al Virus del Papiloma Humano, debemos saber que se trata de un virus de ácido desoxirribonucleico de doble cadena que no posee envoltura. Lo que lo hace particular es su forma de actuar: tiene una afinidad especial, o tropismo, por la mucosa y la piel, donde infecta a las células epiteliales.
Por cierto, los científicos suelen agrupar a estos virus en distintos géneros utilizando el alfabeto griego, como alfa, beta, gamma, mu y nu. De hecho, son principalmente los del género Alphapapillomavirus los que suelen darnos más problemas en las zonas de la mucosa anogenital y orofaríngea.
No todos los tipos de este virus se comportan igual, y por eso es vital saber diferenciarlos según su potencial oncogénico. Por un lado, tenemos a los de bajo riesgo, que suelen ser los responsables de lesiones benignas bastante molestas, como las verrugas genitales; aquí, los tipos seis y once son los protagonistas habituales.
Sin embargo, el panorama cambia cuando hablamos de los tipos de alto riesgo. Estos están directamente vinculados con el desarrollo de neoplasias precancerosas y tumores. Sin duda, los tipos 16 y 18 son los que más preocupan, ya que están detrás de la inmensa mayoría de los casos de cáncer de cuello uterino. Pero la lista no acaba ahí; hay otros con capacidad para generar cáncer, como el 31, 33, 35, 45, 52 o 58.
Desde un punto de vista más técnico, lo que ocurre en las infecciones que persisten en el tiempo es fascinante a la par que peligroso. El virus logra integrar su ácido desoxirribonucleico en las células que ha infectado, lo que desencadena una producción excesiva de ciertos genes virales, concretamente el E6 y el E7.
La clave de todo está en que estas proteínas interfieren con los mecanismos que tiene nuestro cuerpo para frenar los tumores, especialmente con los supresores de tumores conocidos como p53 y Rb. Al bloquearlos, el virus altera por completo el ciclo celular y empuja a las células hacia una transformación maligna.
A pesar de los avances, hay que ser realistas: a día de hoy no contamos con un medicamento que sea capaz de frenar directamente la replicación del virus. Por eso, el enfoque de los médicos se centra en otros frentes.
Lo que se hace normalmente es eliminar las lesiones visibles o utilizar técnicas quirúrgicas cuando se detecta una displasia cervical. En definitiva, el tratamiento busca limpiar la zona afectada y, sobre todo, tratar de estimular las respuestas inmunitarias del propio paciente para que sea su cuerpo el que tome las riendas de la recuperación.
Cómo se transmite y por qué es tan común
Lo primero que debemos tener claro es que el Virus del Papiloma Humano se transmite, sobre todo, por vía sexual. Da igual si hablamos de relaciones vaginales, anales u orales; el riesgo está presente en todas ellas. De hecho, algo que mucha gente suele pasar por alto es que este virus puede propagarse simplemente a través del contacto piel con piel, incluso si no llega a producirse penetración. Por otro lado, aunque resulta mucho menos habitual, también existe la posibilidad de la transmisión vertical, que es cuando una madre le contagia el virus a su hijo en el momento del parto.
Si nos preguntamos por qué este virus tiene una presencia tan masiva en la sociedad, la respuesta reside en varios factores combinados. La realidad es que, en la gran mayoría de los casos, nos enfrentamos a una infección asintomática. Esto significa que, especialmente durante las etapas iniciales, la persona no nota nada extraño, lo que facilita que el virus pase desapercibido.
Además, se suma otro inconveniente biológico: nuestro organismo no suele generar una inmunidad duradera después de haber superado la infección. Sin embargo, no todo es cuestión de biología. La conducta sexual y la falta de un uso constante de métodos de barrera, como es el caso del preservativo, juegan un papel fundamental en que el virus se distribuya con tanta facilidad entre la población.
Síntomas y manifestaciones clínicas
Cuando hablamos del Virus del Papiloma Humano, lo primero que debemos entender es que no se manifiesta siempre de la misma forma. A decir verdad, las señales que da el cuerpo dependen totalmente del tipo viral que haya entrado en contacto con nosotros. Para la gran mayoría de las personas, la situación pasa completamente desapercibida; de hecho, estas infecciones asintomáticas suelen ser la norma y, por lo general, el propio organismo las resuelve de manera espontánea en un plazo de unos dos años.
Sin embargo, no siempre el cuerpo logra librarse del virus tan fácilmente. Existen variedades de bajo riesgo, como son especialmente los tipos 6 y 11, que suelen ser los responsables de la aparición de verrugas anogenitales o cutáneas. Aunque estas lesiones pueden resultar molestas o preocupantes a simple vista, lo cierto es que se consideran manifestaciones benignas en comparación con otros escenarios más complejos.
Por otro lado, el panorama cambia cuando el virus empieza a generar cambios profundos en las células. Aquí es donde entran en juego las lesiones precancerosas, entre las que destaca la conocida como neoplasia intraepitelial cervical. Afortunadamente, contamos con herramientas muy eficaces para detectarlas a tiempo; por cierto, el uso del cribado citológico y las pruebas de detección específicas del virus son fundamentales para identificar estos riesgos antes de que la situación se agrave.
El verdadero peligro surge cuando nos enfrentamos a tipos de alto riesgo que logran establecer una infección persistente en el tiempo. Esta permanencia es la que abre la puerta al desarrollo de cánceres malignos.
Pero cuidado, porque la sombra de esta enfermedad no se limita únicamente al cuello del útero. Se ha documentado una relación directa con tumores en zonas como la vulva, la vagina, el pene, el ano y la orofaringe. De hecho, este riesgo es significativamente mayor en hombres y mujeres que no han sido vacunados, subrayando la importancia de la prevención para evitar que el virus se convierta en una amenaza crónica para la salud.
Cáncer y otras complicaciones asociadas al VPH
Una de las mayores inquietudes que rodean al Virus del Papiloma Humano es, sin duda, su capacidad directa para generar tumores, lo que científicamente llamamos oncogénesis. De hecho, el caso más conocido y mejor documentado hasta la fecha es el del cáncer de cuello uterino. La realidad es que una gran parte de estos diagnósticos se debe a que la infección se vuelve persistente en el tiempo, especialmente cuando hablamos de los tipos de alto riesgo, como son el 16 y el 18.
¿Pero cómo ocurre esto exactamente dentro de nuestro cuerpo? Pues bien, el mecanismo es tan complejo como fascinante. Sin embargo, lo más relevante es que el ácido desoxirribonucleico del virus termina integrándose en el genoma de la persona infectada. Por cierto, este suceso provoca un fallo en cadena: se produce una desregulación de los genes supresores de tumores, que son básicamente los encargados de protegernos y evitar que las células crezcan sin control. Al fallar estos guardianes, el camino hacia la formación de un tumor queda libre.
Más allá de lo que solemos escuchar habitualmente, la evidencia epidemiológica es tajante al señalar que este virus no se limita a una sola zona del cuerpo. Se han encontrado vínculos muy estrechos con otros tipos de enfermedades malignas que afectan a áreas como el ano, la orofaringe, la vulva o el pene. No obstante, es importante tener en cuenta que la frecuencia con la que aparecen estos casos no es siempre la misma; de hecho, varía considerablemente según el sexo y la región demográfica en la que nos encontremos.
Prevención: vacunas, preservativos y cribado
A día de hoy, contamos con herramientas muy potentes para frenar al Virus del Papiloma Humano. De hecho, las estrategias de prevención primaria se basan fundamentalmente en la vacunación, que ha demostrado con creces ser extremadamente eficaz. Gracias a ella, se ha logrado reducir drásticamente no solo las infecciones iniciales, sino también la aparición de lesiones precancerosas.
Para que esto sea posible, se han puesto en marcha diversos programas que utilizan distintas variantes de la vacuna. Por cierto, estas van desde las bivalentes (que se centran en los tipos 16 y 18) hasta las cuadrivalentes y nonavalentes, que cubren un espectro mucho más amplio de tipos virales oncogénicos.
Sin embargo, la vacuna no es el único frente de batalla. Otra pieza clave es el cribado cervical. Al combinar la citología con las pruebas de detección específicas del virus, los médicos pueden localizar cualquier anomalía en etapas muy tempranas. Esto es fundamental porque, al detectar estas lesiones precancerosas a tiempo, se facilita un tratamiento rápido que impide que la situación derive en un cáncer invasivo.
Por otro lado, siempre surge la duda sobre el uso de métodos anticonceptivos. Es importante saber que el uso de preservativos ayuda a disminuir el riesgo de transmisión, pero hay un matiz importante: su eficiencia es solo parcial. De hecho, el virus puede transmitirse a través de zonas de la piel que no quedan protegidas por el látex, lo que refuerza la idea de que la prevención debe ser integral.
Avances en el diagnóstico y tratamiento del VPH
La manera en la que los médicos identifican el virus ha cambiado muchísimo en los últimos años. De hecho, hemos pasado de depender casi exclusivamente de la citología tradicional a utilizar pruebas moleculares mucho más avanzadas. Lo bueno de estos nuevos sistemas es que son capaces de localizar directamente el ácido desoxirribonucleico viral de alto riesgo.
Por cierto, este cambio no es solo una cuestión de tecnología, sino de eficacia; al mejorar la sensibilidad de las pruebas, ahora podemos detectar mucho antes esas infecciones que tienen un peligroso riesgo oncogénico. Al final, cuanto antes sepamos a qué nos enfrentamos, mejor será la respuesta.
Si hablamos de cómo combatir los efectos del virus una vez detectados, lo cierto es que los enfoques principales no han variado drásticamente, pero se han perfeccionado. Por ahora, el trabajo se centra sobre todo en la eliminación de lesiones visibles y en realizar procedimientos quirúrgicos específicos para tratar las displasias. También se sigue apostando por tratamientos localizados para frenar el avance de la enfermedad en puntos concretos.
Sin embargo, lo más emocionante está ocurriendo en el campo de la investigación. Actualmente se están evaluando alternativas que podrían cambiar las reglas del juego, como las vacunas terapéuticas y diversas inmunoterapias. Estas tecnologías emergentes buscan dar una solución real a las infecciones persistentes o a los casos donde el cáncer establecido ya es una realidad. De hecho, el objetivo es dejar de ser solo reactivos y empezar a atacar la raíz del problema de una forma mucho más sofisticada.
Conclusiones
El Virus del Papiloma Humano sigue siendo, a día de hoy, uno de los desafíos más persistentes y con más caras de la salud pública global. Lo cierto es que sus efectos en las personas son sumamente variados: mientras algunos solo experimentan infecciones transitorias que el cuerpo resuelve por sí solo, otros se enfrentan a consecuencias mucho más graves, como el desarrollo de cánceres malignos.
Por cierto, si algo nos dice la evidencia científica reciente, es que no estamos desarmados. Las vacunas y los diversos programas de cribado se han consolidado como las herramientas fundamentales para reducir la pesada carga de enfermedad que este virus arrastra consigo. Sin estas medidas, el panorama sería mucho más sombrío.
Sin embargo, a pesar de lo mucho que hemos avanzado, todavía queda mucho camino por recorrer. De hecho, la cobertura vacunal es claramente insuficiente en una gran cantidad de países, lo que deja a muchas poblaciones vulnerables.
Por este motivo, la ciencia no se detiene; la investigación continúa explorando nuevas estrategias terapéuticas y diseñando sistemas de diagnóstico de próxima generación que prometen ser mucho más precisos. Al final, la clave para borrar el impacto de este virus de nuestras vidas reside en tres pilares: comprender a fondo su biología viral, conocer sus rutas de transmisión y apostar sin fisuras por la prevención.
imagen: adrianginecologia.com
Referencias
Alrefai, E. A., Alhejaili, R. T., & Haddad, S. A. (2024). Human papillomavirus and its association with cervical cancer: a review. Cureus, 16(4), e57432. https://doi.org/10.7759/cureus.57432
Anwer, M., Bhaliya, K., Zahra, M., Virk, U. Y., Malik, H. A., & Wei, M. Q. (2026). Therapeutic landscape of HPV-associated cancers: from mechanisms and conventional approaches to future innovations. Cancers, 18(4), 636. https://doi.org/10.3390/cancers18040636
Arroyo Mühr, L. S., Eklund, C., Lagheden, C., Yilmaz, E., Forslund, O., Lilja, M., & Dillner, J. (2024). Continuous global improvement of human papillomavirus (HPV) genotyping services: the 2022 and 2023 HPV LabNet International proficiency studies. Journal of Medical Virology, 96(10), e70022. https://doi.org/10.1002/jmv.70022
Arroyo Mühr, L. S., Gini, A., Yilmaz, E., Hassan, S. S., Lagheden, C., Hultin, E., … Dillner, J. (2024). Concomitant human papillomavirus (HPV) vaccination and screening for elimination of HPV and cervical cancer. Nature Communications, 15(3679). https://doi.org/10.1038/s41467-024-47909-x
Avila-Aguero, M. L., Ospina-Henao, S., Brenes‐Chacón, H., Espinal-Tejada, C., Trejo-Varón, R., & Morice, A. (2025). Human Papilloma Virus Vaccination as a Strategy to Eliminate Cervical Cancer: Challenges and Opportunities. Vaccines, 13(3), 297. https://doi.org/10.3390/vaccines13030297
Bakare, D., Gobbo, E., Akinsola, K. O., Bakare, A. A., Salako, J., Hanson, C., & Herzig van Wees, S. (2024). Healthcare worker practices for HPV vaccine recommendation: a systematic review and meta-analysis. Human Vaccines & Immunotherapeutics, 20(1), 2402122. https://doi.org/10.1080/21645515.2024.2402122
Bergman, H., Henschke, N., Arevalo-Rodriguez, I., Buckley, B. S., Crosbie, E. J., Davies, J. C., … Probyn, K. (2025). Human papillomavirus (HPV) vaccination for the prevention of cervical cancer and other HPV-related diseases: a network meta-analysis. Cochrane Database of Systematic Reviews, 11(CD015364). https://doi.org/10.1002/14651858.CD015364.pub2
Bispo, R. K. de A., Fonseca, M. C. M., & Speck, N. M. de G. (2024). Prevalence and type of HPV genital infection in girls: a systematic review and meta-analysis. Journal of Lower Genital Tract Disease, 28(4), 332–339. https://doi.org/10.1097/LGT.0000000000000826
Boldeanu, L., Assani, M.-Z., Boldeanu, M. V., Siloși, I., Manolea, M.-M., & Văduva, C.-C. (2025). Cervical cancer in the era of HPV: translating molecular mechanisms into preventive public health action. International Journal of Molecular Sciences, 26(17), 8463. https://doi.org/10.3390/ijms26178463
Cai, X., & Xu, L. (2024). Human Papillomavirus-Related Cancer Vaccine Strategies. Vaccines, 12(11), 1291. https://doi.org/10.3390/vaccines12111291
Castro Ramirez, E. J., López Diaz, F., & Modesto Castelán, D. P. (2025). Virus del Papiloma Humano: avances contemporáneos en prevención, vacunación y control poblacional. Ciencia Latina Revista Científica Multidisciplinar, 9(6), 21364. https://doi.org/10.37811/cl_rcm.v9i6.21364
Cheng, L., Wang, R., & Yan, J. (2024). A review of urinary HPV testing for cervical cancer management and HPV vaccine surveillance: rationale, strategies, and limitations. European Journal of Clinical Microbiology & Infectious Diseases, 43(12), 2247–2258. https://doi.org/10.1007/s10096-024-04963-z
Cozma, E.-C., Banciu, L. M., Celarel, A. M., Soare, E., Srichawla, B. S., & Găman, M.-A. (2024). Molecular mechanisms of human papilloma virus related skin cancers: a review. Medicine (Baltimore), 103(21), e38202. https://doi.org/10.1097/MD.0000000000038202
Falcaro, M., et al. (2024). Effect of the HPV vaccination programme on incidence of cervical cancer and high-grade cervical intraepithelial neoplasia: population-based observational cohort study. BMJ, 392, 087326. https://pubmed.ncbi.nlm.nih.gov/38749552/
Fang, C. Y., Cora-Cruz, M., Koirala, P., Perez, S., Li, M., Egleston, B. L., Chen, Y., & Mantia-Smaldone, G. (2025). Juntas Contra el Virus del Papiloma Humano: Protocol for a pilot randomized controlled trial of an HPV self-sampling intervention for underscreened Latinas. Pilot and Feasibility Studies, 11(1), 65. https://doi.org/10.1186/s40814-025-01648-y
Felsher, M., Shumet, M., Velicu, C., Chen, Y.-T., Nowicka, K., Marzec, M., … Pieniążek, I. (2024). A systematic literature review of human papillomavirus vaccination strategies in delivery systems within national and regional immunization programs. Human Vaccines & Immunotherapeutics, 20(1), 2319426. https://doi.org/10.1080/21645515.2024.2319426
Gayà, J., Rubio, D., Valero, C., Vázquez-López, C., Holgado, A., Quer, M., & León, X. (2025). Association of human papillomavirus (HPV) infection with the occurrence of second neoplasms and their prognostic impact in patients with oropharyngeal carcinoma. Acta Otorrinolaringológica Española, 76(3), 512237. https://doi.org/10.1016/j.otoeng.2025.512237
González-Rodríguez, J. C., Cruz-Valdez, A., & Madrid-Marina, V. (2024). Cervical cancer prevention by vaccination: review. Frontiers in Oncology, 14, 1386167. https://doi.org/10.3389/fonc.2024.1386167
Han, J., … et al. (2025). Global HPV vaccination programs and coverage rates. PubMed. https://pubmed.ncbi.nlm.nih.gov/40547442/
Harper, D. M., Navarro-Alonso, J. A., Bosch, F. X., Paavonen, J., Stanley, M. A., Sasieni, P., … Ruiz García, Y. (2025). Impact of human papillomavirus vaccines in the reduction of infection, precursor lesions, and cervical cancer: a systematic literature review. Human Vaccines & Immunotherapeutics, 21(1), 2497608. https://pubmed.ncbi.nlm.nih.gov/40485552/
Hernández-Silva, C. D., Ramírez de Arellano, A., Pereira-Suárez, A. L., & Ramírez-López, I. G. (2024). HPV and cervical cancer: molecular and immunological aspects, epidemiology and effect of vaccination in Latin American women. Viruses, 16(3), 327. https://doi.org/10.3390/v16030327
Hu, S.-Y., Kreimer, A. R., Porras, C., Guillén, D., Alfaro, M., Darragh, T. M., … Schiller, J. T. (2022). Performance of cervical screening a decade following HPV vaccination: the Costa Rica Vaccine Trial. Journal of the National Cancer Institute, 114(9), 1253–1261. https://doi.org/10.1093/jnci/djac107
Ilic, I. (2025). Human papillomavirus vaccination coverage estimates in target cohorts worldwide. PMC Article. https://pmc.ncbi.nlm.nih.gov/articles/PMC12568012/
Impact of vaccination against human papillomavirus: towards cervical cancer elimination (2025). Vacunas (English Edition), 26(4), 500485. https://doi.org/10.1016/j.vacun.2025.500485
Islam, M. R., et al. (2025). Recent advances in human papillomavirus vaccines and therapeutic strategies: combating cervical and non-cervical cancers. Genes & Diseases. https://doi.org/10.1016/j.gendis.2025.101880
Jain, M., Yadav, D., Jarouliya, U., Chavda, V., Kumar, A. Y., Chaurasia, B., & Song, M. (2023). Epidemiology, molecular pathogenesis, immuno-pathogenesis, immune escape mechanisms and vaccine evaluation for HPV-associated carcinogenesis. Pathogens, 12(12), 1380. https://doi.org/10.3390/pathogens12121380
Kapp, P., Schmucker, C., Siemens, W., Brugger, T., Gorenflo, L., Röbl-Mathieu, M., … Brotons, M. (2025). Human papillomavirus (HPV) vaccination in women with conisation. Cochrane Database of Systematic Reviews, 9(CD016121). https://doi.org/10.1002/14651858.CD016121
Lasič, M. (2025). Prevalence of high-risk human papillomaviruses (HPV) in cervical cancer and implications for public health. PMC Article. https://pmc.ncbi.nlm.nih.gov/articles/PMC12568092/
Liu, J. (2024). Recent Developments in Human Papillomavirus (HPV) vaccinology. Viruses, 15(7), 1440. https://doi.org/10.3390/v15071440
Luu, X. Q. (2025). Cervical cancer screening, HPV vaccination, and elimination strategies. PMC Article. https://pmc.ncbi.nlm.nih.gov/articles/PMC12344532/
Mlynarczyk-Bonikowska, B. (2024). HPV Infections—Classification, Pathogenesis, and Potential Clinical Implications. PubMed. https://pubmed.ncbi.nlm.nih.gov/39062859/
Mlynarczyk-Bonikowska, B., & Rudnicka, L. (2024). HPV infections — classification, pathogenesis, and potential new therapies. International Journal of Molecular Sciences, 25(14), 7616. https://doi.org/10.3390/ijms25147616
Mooberry, M. (2026). Advances in HPV vaccination in people living with HIV. Vaccines, 14(2), 194. https://doi.org/10.3390/vaccines14020194
Mukherjee, A. G., Wanjari, U. R., Gopalakrishnan, A. V., Kannampuzha, S., Murali, R., & Dey, A. (2022). Exploring the molecular pathogenesis, pathogen association, and therapeutic strategies against HPV infection. Pathogens, 12(1), 25. https://doi.org/10.3390/pathogens12010025
Munive, J. E. U., Rendon Gamboa, P. S., Cruz González, M. A., & Chacón González, J. S. (2024). Revisión rápida: vacunación contra el virus del papiloma humano en niños y hombres. Revista Salud Bosque, 14(1), 1–13. https://doi.org/10.18270/rsb.v14i1.4562
Nonboe, M. H. (2025). Human papillomavirus prevalence in vaccinated and unvaccinated populations. PMC Article. https://pmc.ncbi.nlm.nih.gov/articles/PMC12262111/
Ortiz-Hernández, E. G., Vallejo, A., Guzmán, D., León, M., & Calderón, N. (2025). Relación entre genotipo y carga viral de virus del papiloma humano y la gravedad de presentación de la papilomatosis respiratoria recurrente en niños. Boletín Médico del Hospital Infantil de México, 82(5), 282-288. https://doi.org/10.24875/BMHIM.24000145
Otero-Muriel, I. J., Jiménez Giraldo, S., & García-Perdomo, H. A. (2024). The association between the human papillomavirus (HPV) and the diagnosis of bladder cancer: systematic review and meta-analysis. Actas Urológicas Españolas, 48(6), 427–436. https://doi.org/10.1016/j.acuroe.2024.05.002
Paternostro, C., & Joura, E. A. (2026). Human papillomavirus (HPV) vaccination: clinical evidence and future vaccine directions. Memo – Magazine of European Medical Oncology. https://doi.org/10.1007/s12254-025-01090-z
Pathak, P., Pajai, S., & Kesharwani, H. (2022). A review on the use of the HPV vaccine in the prevention of cervical cancer. Cureus, 14(9), e28710. https://doi.org/10.7759/cureus.28710
Pavelescu, L. A., Mititelu-Zafiu, N. L., Mindru, D. E., & Vladareanu, R. (2025). Molecular insights into HPV-driven cervical cancer: oncoproteins, immune evasion, and epigenetic modifications. Microorganisms, 13(5), 1000. https://doi.org/10.3390/microorganisms13051000
Shi, L. (2025). Evolving HPV diagnostics: current practice and future frontiers. PMC Article. https://pmc.ncbi.nlm.nih.gov/articles/PMC12644013/
Sturt, A., Omar, T., Hansingo, I., et al. (2025). Association of female genital schistosomiasis and human papillomavirus and cervical pre-cancer: a systematic review. BMC Women’s Health, 25, 2. https://doi.org/10.1186/s12905-024-03514-0
Tobaiqy, M., & MacLure, K. (2024). A systematic review of human papillomavirus vaccination challenges and strategies to enhance uptake. Vaccines, 12(7), 746. https://doi.org/10.3390/vaccines12070746
Tran, N. H., Sais, D., & Tran, N. (2024). Advances in human papillomavirus detection and molecular understanding in head and neck cancers: implications for clinical management. Journal of Medical Virology, 96(6), e29746. https://doi.org/10.1002/jmv.29746
Valdecantos, R. L., Sorrentino, M., & Mercogliano, M. (2025). The structural and organizational aspects of human papillomavirus vaccine affecting immunization coverage in Europe: a systematic review. BMC Public Health, 25, 1254. https://doi.org/10.1186/s12889-025-22343-w
Vázquez, H., Montes, J. L., Panunzio, M. E., & Ivalo, S. (2024). Epidemiología y recomendaciones sobre la vacuna contra el virus del papiloma humano (VPH). Actualizaciones en Sida e Infectología, 32(115). https://doi.org/10.52226/revista.v32i115.333
Vilchez, N. D. (2025). Vacunación contra el VPH en varones: una estrategia incompleta en la lucha por la salud pública. Revista Panamericana de Salud Pública, 49, e60. https://doi.org/10.26633/RPSP.2025.60
Wang, M. Y., Li, X., & Zhang, Q. (2024). Distribution of HPV types among women with HPV-related cervical disease in China: a systematic review. PubMed. https://pubmed.ncbi.nlm.nih.gov/38745409/
Wang, Z., Zhang, H., Zhu, Y., Jiang, Y., Yang, D., Zou, X., & Fang, Y. (2026). Comprehensive evaluation of prophylactic HPV vaccines: a systematic review and meta-analysis of efficacy, safety, and immunogenicity in males and females. Frontiers in Immunology, 16, 1747082. https://doi.org/10.3389/fimmu.2025.1747082
Włoszek, E., Krupa, K., Skrok, E., Budzik, M. P., Deptała, A., & Badowska-Kozakiewicz, A. (2025). HPV and Cervical Cancer—Biology, Prevention, and Treatment Updates. Current Oncology, 32(3), 122. https://doi.org/10.3390/curroncol32030122
Wolf, J., Kist, L. F., Pereira, S. B., Quessada, M. A., Mutlaq, M. P., & Nasi, L. A. (2024). Human papillomavirus infection: epidemiology, biology, host interactions, cancer development, prevention, and therapeutics. Reviews in Medical Virology, 34(3), e2537. https://doi.org/10.1002/rmv.2537
World Health Organization. (2022). Human papillomavirus vaccines: WHO position paper, December 2022. Weekly Epidemiological Record, 97, 645–672. https://www.who.int/publications/i/item/who-wer9750-645-672
Yang, M., Huo, Y., Huang, Y., He, W., Luo, Q., & Zhang, L. (2026). Human papillomavirus (HPV) infection and prevalence of colorectal cancer: an updated systematic review and meta-analysis of global data. International Journal of Surgery, 112, 1815–1825. https://doi.org/10.1097/JS9.0000000000003426
You, X., Reuschenbach, M., Jain, A., Hall, A., Villarejo, M., Chen, Y.-T., & Durand, N. (2025). The human papilloma virus (HPV) vaccination recommendations and funded programs for adults: a targeted literature review. Human Vaccines & Immunotherapeutics, 21(1), 2550095. https://doi.org/10.1080/21645515.2025.2550095
Zahid, S. I. (2025). Human Papillomavirus (HPV) Vaccine Utilization and Its Role in Preventing HPV-Related Cancers. PMC Article. https://pmc.ncbi.nlm.nih.gov/articles/PMC12553320/
Zhang, Y. (2025). Roles of human papillomavirus in cancers: oncogenic mechanisms and clinical applications. Signal Transduction and Targeted Therapy. https://doi.org/10.1038/s41392-024-02083-w