Riñón: fisiología, enfermedad y avances en nefrología
José Hernández Jiménez
3/12/202622 min leer



1. Introducción
Mucha gente piensa que los riñones son simples filtros, pero lo cierto es que su papel es mucho más complejo y vital. De hecho, son los grandes arquitectos de la homeostasis, ese equilibrio interno que permite que todo en nuestro cuerpo funcione como un reloj. Entre sus tareas más pesadas está la de filtrar la sangre para limpiar los desechos metabólicos, pero también se encargan de algo tan delicado como regular el balance de ácidos, electrolitos y líquidos.
Por cierto, un detalle que a veces olvidamos es su faceta como "fábrica" química. Los riñones producen hormonas fundamentales: la eritropoyetina, que es esencial para los glóbulos rojos; la renina, que controla la presión; y el calcitriol, clave para nuestros huesos. Sin embargo, el gran problema de este órgano es que es un trabajador muy sufrido; muchas de sus patologías avanzan de forma silenciosa durante años, lo que hace que darnos cuenta a tiempo sea todo un reto médico.
Si echamos un vistazo a las cifras, la situación es bastante preocupante a nivel global. Según los datos que nos deja el estudio sobre la carga mundial de morbilidad del año dos mil veintitrés, se estima que cerca de 788 millones de adultos conviven hoy con la enfermedad renal crónica. Esto significa que casi el 14 % de la población adulta del planeta sufre este problema, que se ha convertido ya en una de las causas de muerte más frecuentes y en un peligroso aliado de la enfermedad cardiovascular.
¿Cuándo hablamos realmente de enfermedad renal crónica? Para que los médicos consideren que alguien padece esta afección, no basta con un problema puntual. De hecho, se define por la presencia de anomalías en la estructura o en el funcionamiento del riñón que se mantienen de forma persistente durante más de tres meses.
Estas señales de alerta suelen aparecer en forma de una bajada en el filtrado glomerular o mediante marcadores de daño físico como la albuminuria. Detectar estas pistas de forma temprana es, sin duda, la mejor herramienta que tenemos para evitar que el paciente acabe en una insuficiencia renal terminal o sufra complicaciones graves del corazón.
Afortunadamente, el campo de la nefrología ha dado saltos de gigante recientemente. Estamos empezando a entender mucho mejor cuáles son los mecanismos moleculares que desencadenan estos fallos, lo que abre la puerta a soluciones que antes parecían ciencia ficción.
Hoy en día, la investigación se mueve en direcciones muy prometedoras. Por un lado, el uso de biomarcadores emergentes nos permite ser mucho más precisos en el diagnóstico. Por otro, la integración de la inteligencia artificial para predecir cómo va a evolucionar un paciente y el desarrollo de nuevas terapias farmacológicas están cambiando por completo las reglas del juego. Estamos, sin duda, ante una nueva era para la salud de nuestros riñones.
2. Cómo funcionan los riñones
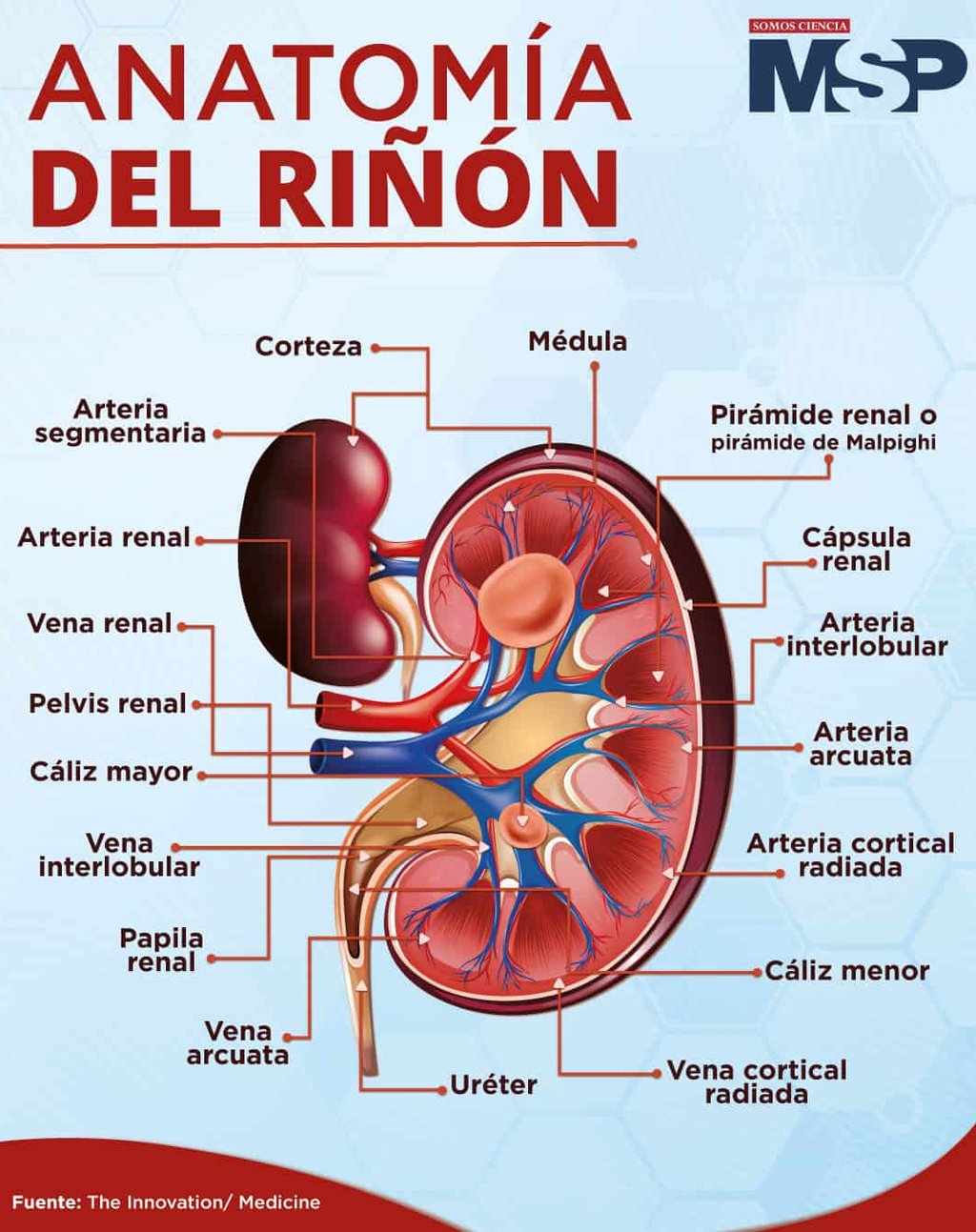
imagen: medicinaysaludpublica.com
Anatomía básica
Los riñones son esos dos órganos que tenemos resguardados en la zona retroperitoneal, situados estratégicamente a cada lado de nuestra columna vertebral. Por cierto, aunque parezcan pequeños, ya que cada uno pesa apenas entre 120 y 150 gramos, su ritmo de trabajo es frenético. De hecho, necesitan recibir casi el 20 por ciento de toda la sangre que bombea el corazón, lo que nos da una idea clara de su enorme actividad metabólica. En su interior, el riñón organiza todo este esfuerzo dividiéndose en dos áreas principales: la corteza y la médula, que es donde se estructuran los vasos sanguíneos y las unidades de limpieza.
Si entramos en detalles sobre su funcionamiento, la verdadera magia ocurre en las nefronas. Podríamos decir que son la unidad funcional básica; cada riñón esconde cerca de un millón de ellas, y son las responsables directas de filtrar el plasma para acabar formando la orina. Estas piezas son auténticas obras de ingeniería compuestas por el glomérulo y un intrincado sistema tubular. Este recorrido incluye tramos específicos como el túbulo proximal, el asa de Henle, el túbulo distal y, finalmente, el conducto colector. Sin esta red de micro-filtros, nuestro organismo no podría depurarse.
Sin embargo, sería un error pensar que estos órganos solo sirven para expulsar toxinas del metabolismo. En realidad, desempeñan tareas endocrinas que son vitales para nuestro día a día. Por ejemplo, se encargan de vigilar nuestra presión arterial mediante el complejo sistema renina angiotensina aldosterona. Pero la cosa no queda ahí; también son los responsables de la síntesis de eritropoyetina y de la activación de la vitamina D. Estos procesos son fundamentales, de hecho, para que nuestro metabolismo óseo se mantenga en perfecto estado y nuestros huesos sigan fuertes.
Las nefronas y la filtración de la sangre
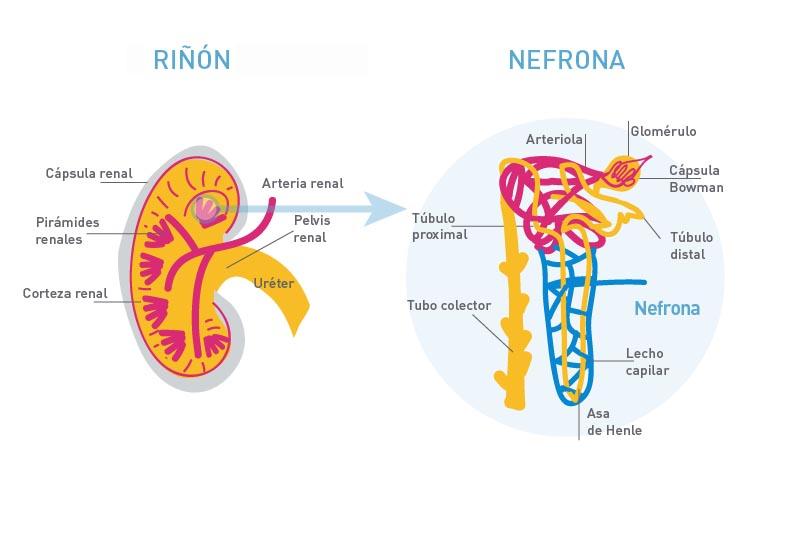
imagen: nefralia.es
Todo este proceso vital arranca en el glomérulo, que funciona básicamente como una estación de depuración de alta tecnología. De hecho, para que la limpieza sea efectiva, la sangre debe atravesar una barrera de filtración sumamente especializada. Este "tamiz" biológico está formado por tres componentes críticos: las células endoteliales, la membrana basal glomerular y unos elementos llamados podocitos.
Por cierto, la precisión de este sistema es asombrosa, ya que permite que el agua y los solutos más pequeños fluyan sin problemas, pero se asegura de retener las proteínas y las células sanguíneas para que no se pierdan en el camino.
Sin embargo, el trabajo no termina ahí. Una vez que obtenemos ese primer líquido filtrado, este debe ser procesado minuciosamente a lo largo de todo el sistema tubular. Aquí es donde entran en juego los mecanismos de reabsorción y secreción, que actúan como una especie de control de calidad final.
En el tramo conocido como túbulo proximal, el cuerpo se encarga de recuperar la mayor parte del agua, la glucosa y los electrolitos que todavía son útiles. Después, el viaje sigue por el asa de Henle, que tiene la misión específica de concentrar la orina aprovechando los gradientes osmóticos. Es un proceso de ingeniería natural fascinante.
Si queremos saber si todo este engranaje funciona correctamente, debemos fijarnos en un valor clave: la tasa de filtración glomerular. De hecho, este parámetro se considera el indicador principal para evaluar la función renal.
Cuando esta cifra empieza a caer de forma sostenida, nos enfrentamos a una señal clara de enfermedad renal crónica. Básicamente, este descenso es el reflejo de que estamos perdiendo nefronas funcionales, esas pequeñas unidades de trabajo que mantienen nuestro equilibrio interno. Por eso, vigilar este marcador es fundamental para detectar cualquier problema antes de que sea demasiado tarde.
3. Principales enfermedades renales
Enfermedad renal crónica
Lo cierto es que la enfermedad renal crónica es una afección que no se detiene; se define precisamente por esa pérdida paulatina de la capacidad de trabajo de nuestros riñones. No suele aparecer por casualidad. De hecho, detrás de este desgaste progresivo solemos encontrar problemas de salud muy conocidos, como la diabetes mellitus, la hipertensión arterial o diversas enfermedades glomerulares primarias. Al ser una condición de carácter progresivo, el daño se va acumulando con el tiempo, casi sin que nos demos cuenta.
Si miramos los datos globales, nos damos cuenta de que estamos ante un desafío mayúsculo para la salud de todos. Por cierto, las cifras actuales sugieren que entre un diez y un quince por ciento de la población mundial convive con esta patología. Esta estadística es impactante, ya que la sitúa, sin lugar a dudas, en el podio de las dolencias crónicas con mayor presencia en nuestro planeta hoy en día. Es, por tanto, un problema que afecta a muchísimas más personas de las que solemos imaginar.
Pero, ¿cómo se llega exactamente a este punto de deterioro? El avance de esta condición está estrechamente ligado a procesos internos como la fibrosis renal y una inflamación crónica persistente que va minando el tejido. A esto hay que sumarle las alteraciones hemodinámicas intraglomerulares, que complican todavía más el panorama dentro del órgano.
Sin embargo, lo más preocupante es que estos mecanismos combinados terminan provocando que las nefronas —esas unidades básicas que hacen que el riñón funcione— se pierdan de manera irreversible. Al final de este camino, el órgano puede perder su batalla y dejar de cumplir sus funciones vitales, alcanzando lo que conocemos como insuficiencia renal terminal.
Cálculos renales
¿Cómo se forman exactamente esas molestas piedras en los riñones? De hecho, la litiasis renal ocurre en el momento en que los cristales minerales dejan de estar disueltos y comienzan a precipitar en la orina. Este proceso físico-químico termina por dar lugar a la aparición de cálculos que se alojan a lo largo de todo el tracto urinario. Básicamente, es un fallo en la solubilidad de los elementos que nuestros riñones intentan expulsar.
Es importante saber que no todas estas formaciones son idénticas, ya que su composición varía según el elemento que las origine. Por cierto, los tipos que se encuentran con más frecuencia en los pacientes son los de oxalato de calcio, que son, con diferencia, los más habituales. Sin embargo, no podemos olvidarnos de otras variedades que también aparecen a menudo en las consultas, como los cristales de ácido úrico o los de fosfato de calcio.
Lo cierto es que la formación de estas piedras no suele ser fruto del azar, sino de una combinación de hábitos y biología. Por un lado, la deshidratación es un factor crítico; si no bebemos suficiente agua, la orina se concentra y los minerales precipitan más fácilmente.
Por otro lado, lo que ponemos en el plato también cuenta, y mucho. Una dieta rica en sodio o el consumo excesivo de proteínas animales suelen estar detrás de muchos casos. Por si fuera poco, existe también un componente de predisposición genética, lo que explica por qué algunas personas tienen una tendencia natural a generar estos sedimentos a pesar de cuidarse.
Glomerulonefritis
Las glomerulonefritis representan, en realidad, un grupo sumamente variado de enfermedades. Lo que las define a todas es que generan procesos de inflamación que terminan afectando seriamente al glomérulo, esa pieza vital de nuestros riñones. Sin embargo, es importante entender que no todas surgen por el mismo motivo. De hecho, el origen de estos trastornos puede ser muy dispar: algunas tienen una base autoinmune, mientras que otras se desencadenan por causas de tipo infeccioso o incluso por desajustes de carácter metabólico.
A pesar de que existen muchas formas de esta enfermedad, hay una que se presenta con muchísima más frecuencia que las demás en las consultas médicas. Por cierto, nos referimos a la nefropatía por inmunoglobulina A. Hoy en día, esta afección se considera, sin ninguna duda, la enfermedad glomerular primaria con mayor presencia en todo el mundo, convirtiéndose en un punto clave para el estudio de la salud renal a escala planetaria.
Enfermedad renal poliquística
Por cierto, cuando hablamos de patologías que afectan a nuestro organismo, algunas tienen su origen directamente en el código genético que recibimos de nuestros padres. Este es precisamente el caso de la enfermedad renal poliquística, un trastorno hereditario que se define por un proceso muy específico: la formación y el desarrollo paulatino de quistes en lo que conocemos como el parénquima renal.
Lo que hace que esta condición sea tan compleja es que estas pequeñas bolsas de líquido no se quedan estáticas. De hecho, con el paso de los años, su tamaño aumenta de tal forma que comienzan a desplazar y comprime el tejido renal sano que las rodea. Sin embargo, no se trata solo de un cambio físico; esta presión constante acaba mermando la capacidad de limpieza del órgano, lo que conduce irremediablemente a una insuficiencia renal al perderse la funcionalidad del tejido.
Afortunadamente, la ciencia ha avanzado a pasos agigantados. En los últimos tiempos, los grandes saltos en la genética molecular nos han abierto una ventana de comprensión que antes no teníamos. Gracias a estas técnicas de análisis, se han podido identificar mutaciones muy concretas en los genes denominados PKD1 y PKD2. Estos hallazgos son fundamentales, ya que estas alteraciones genéticas son las responsables directas de la gran mayoría de los casos de esta enfermedad en todo el mundo.
4. Factores de riesgo
Diabetes
Cuando hablamos de los problemas que pueden afectar seriamente a nuestra salud renal, hay un factor que destaca por encima de todos los demás: la diabetes mellitus. De hecho, a día de hoy, esta condición se ha consolidado como la causa más frecuente detrás de la enfermedad renal crónica. Es, sin duda, el origen que los médicos ven con más asiduidad en las consultas.
Pero, ¿qué es lo que ocurre exactamente dentro del cuerpo? El problema reside en la hiperglucemia crónica, es decir, en mantener niveles de azúcar en sangre elevados durante mucho tiempo. Sin embargo, este exceso no es inofensivo; con el paso de los años, termina provocando un daño microvascular muy específico.
Por cierto, estas lesiones no se quedan en la superficie, sino que atacan directamente al glomérulo —que es nuestra pieza clave de filtrado— y también a todo el sistema tubular. Al final, este desgaste persistente acaba comprometiendo la capacidad del riñón para limpiar nuestra sangre de forma eficiente.
Hipertensión
Solemos pensar en el corazón cuando hablamos de la hipertensión arterial, pero lo cierto es que los riñones son los grandes sufridores silenciosos de esta condición. De hecho, tener la presión alta de forma mantenida provoca un daño que es progresivo en todos los vasos renales. Es un desgaste constante que va minando la salud de estos conductos sanguíneos fundamentales.
Sin embargo, el problema va un paso más allá. Por cierto, este aumento de fuerza en la sangre hace que se incremente de manera peligrosa la presión intraglomerular. ¿Qué significa esto en la práctica? Pues que el sistema de filtrado se ve sometido a un esfuerzo excesivo que no puede aguantar eternamente. Al final, este proceso lo que consigue es acelerar la pérdida de las nefronas, que son precisamente las unidades básicas que permiten que nuestros riñones funcionen correctamente.
Obesidad
De hecho, el exceso de peso no debería entenderse únicamente como una cuestión estética o de imagen. Por cierto, hoy sabemos que la obesidad actúa como un motor silencioso de inflamación crónica en nuestro organismo. Se trata de un estado de tensión interna que, aunque no se perciba a simple vista, mantiene al cuerpo bajo un desgaste constante que termina pasando factura a los órganos más vitales.
Sin embargo, la situación se vuelve aún más compleja cuando entran en juego diversas alteraciones metabólicas que suelen aparecer en paralelo. Estos desajustes químicos no son inofensivos; al contrario, son los responsables directos de que se dispare el riesgo de enfermedad renal. Al final, el riñón acaba sufriendo las consecuencias de un entorno biológico adverso que dificulta su labor diaria de limpieza y equilibrio.
Medicamentos
Aunque solemos confiar plenamente en los medicamentos para aliviar cualquier malestar, lo cierto es que algunas sustancias pueden tener efectos secundarios importantes en nuestros órganos de filtrado. De hecho, existe un fenómeno conocido como nefrotoxicidad, que ocurre cuando ciertos fármacos acaban dañando el tejido de los riñones durante el tratamiento de otras dolencias.
Por cierto, este tipo de daño no proviene únicamente de medicinas complejas o poco comunes. Sin ir más lejos, los antiinflamatorios no esteroideos que usamos con tanta frecuencia para el dolor pueden ser los causantes de este problema. Sin embargo, hay que tener especial cuidado también con otros grupos más específicos, como los antibióticos aminoglucósidos o determinados agentes quimioterapéuticos, ya que su uso puede comprometer seriamente nuestra salud renal si no se vigila de cerca.
5. Síntomas y diagnóstico
Lo cierto es que las dolencias que afectan a nuestros riñones suelen ser bastante traicioneras en sus comienzos, ya que generalmente no presentan señales claras y pasan totalmente desapercibidas. Por eso, es muy común que en las etapas iniciales la persona no note absolutamente nada.
Sin embargo, cuando la situación avanza hacia fases más complicadas, el organismo empieza a manifestar síntomas que no debemos ignorar. De hecho, es en este punto cuando suelen aparecer problemas como la fatiga persistente, la hinchazón o edema, el aumento de la hipertensión y diversas alteraciones urinarias que nos indican que los filtros del cuerpo están sufriendo.
Para poder identificar qué está ocurriendo realmente, el diagnóstico médico se apoya en una serie de pruebas diagnósticas fundamentales que permiten evaluar el estado del órgano. En lugar de una sola prueba, se analiza un conjunto de indicadores.
Por ejemplo, es esencial medir los niveles de creatinina sérica y calcular el filtrado glomerular estimado, ya que ambos nos dan una imagen clara de la capacidad de depuración actual. Asimismo, el estudio de la albuminuria y un análisis de orina detallado son piezas clave para completar este rompecabezas clínico y entender la gravedad del daño.
Por cierto, la ciencia no se detiene y siempre busca nuevas formas de ganar tiempo frente a la enfermedad. Actualmente, se están investigando biomarcadores emergentes de gran potencial, como la molécula de lesión renal uno y la lipocalina asociada a la gelatinasa de neutrófilos.
Lo verdaderamente interesante de estos marcadores es que tienen la capacidad de detectar el daño renal temprano de manera mucho más sensible. De hecho, podrían avisarnos del problema incluso antes de que se produzcan cambios detectables en la creatinina sérica, lo que abriría una ventana de oportunidad vital para tratar al paciente antes de que el deterioro sea mayor.
6. Tratamientos
Medicamentos
Lo cierto es que, durante muchísimas décadas, nuestra herramienta fundamental para intentar frenar el avance de la enfermedad renal crónica han sido los inhibidores del sistema renina-angiotensina. De hecho, estos fármacos se convirtieron en la opción principal de los médicos, ya que su objetivo primordial era ralentizar el deterioro progresivo de la función de los riñones. Durante mucho tiempo, este fue el estándar de cuidado indiscutible.
Sin embargo, el panorama ha cambiado de forma radical en estos últimos años gracias a la aparición de nuevas opciones terapéuticas. Por cierto, los llamados inhibidores de SGLT2 han irrumpido con una fuerza asombrosa en la práctica clínica.
Estos nuevos medicamentos han demostrado ser capaces de reducir de manera muy significativa la progresión de la enfermedad renal. Pero lo más interesante es que su beneficio no se queda solo en el riñón; también ayudan a prevenir eventos cardiovasculares, ofreciendo así una protección mucho más completa para el paciente. Es, sin duda, un avance que ha transformado la forma en que abordamos estas patologías hoy en día.
Diálisis
Cuando la capacidad de trabajo de nuestros riñones deja de ser suficiente para cumplir sus tareas básicas, es necesario intervenir de forma externa. De hecho, la diálisis se utiliza precisamente en estas situaciones como una terapia de reemplazo renal. Su función primordial no es otra que asegurar que el organismo mantenga la homeostasis, permitiendo que el equilibrio interno del cuerpo no se rompa cuando los filtros naturales fallan.
Sin embargo, es importante señalar que este proceso no se realiza siempre de la misma manera. Por cierto, actualmente disponemos de dos modalidades fundamentales para llevar a cabo este soporte. Lo cierto es que, dependiendo de las necesidades clínicas de cada persona, se suele optar por la hemodiálisis o, en otros casos, por la diálisis peritoneal. Ambas opciones representan las vías esenciales para sustituir la labor de filtrado que el riñón ya no puede realizar por sí solo.
Trasplante renal
Cuando una persona alcanza una situación de insuficiencia renal terminal, es decir, cuando sus riñones ya no pueden cumplir con sus funciones básicas, surge la necesidad de encontrar la alternativa médica que mejores resultados ofrezca a largo plazo. De hecho, el trasplante renal se ha consolidado como el tratamiento más eficaz para quienes atraviesan esta etapa crítica de la enfermedad. No es solo una opción más; es el camino que mejores perspectivas brinda hoy en día.
Por cierto, los beneficios de este procedimiento van mucho más allá de lo meramente clínico. Al compararlo con otros métodos habituales como la diálisis, queda claro que recibir un nuevo órgano permite mejorar la supervivencia de forma considerable. Sin embargo, lo más valioso para muchos pacientes no es solo vivir más años, sino cómo se viven esos años.
En este sentido, la intervención destaca porque mejora la calidad de vida de manera sustancial, devolviendo una autonomía y una vitalidad que difícilmente se consiguen mediante el soporte de una máquina. Básicamente, supone una oportunidad real para recuperar el día a día que la enfermedad había limitado.
7. Cómo cuidar los riñones
Lo cierto es que evitar que nuestros riñones enfermen no es cuestión de suerte, sino que se basa fundamentalmente en la modificación de factores de riesgo y en llevar un seguimiento riguroso de las enfermedades crónicas que ya padecemos. De hecho, gran parte del éxito reside en ser constantes con ciertos hábitos que, aunque parecen sencillos, son los que realmente protegen el funcionamiento de estos órganos a largo plazo.
Por cierto, si nos preguntamos qué podemos hacer hoy mismo, la respuesta empieza en la mesa. Es vital mantener una dieta equilibrada donde prioricemos un bajo contenido de sodio, ya que el exceso de sal es uno de sus peores enemigos. Sin embargo, no solo cuenta lo que comemos; una hidratación adecuada es igualmente imprescindible para que el sistema de filtrado trabaje sin sobreesfuerzos.
Además de la alimentación, existen otros pilares preventivos que no podemos pasar por alto. Por ejemplo, es crucial el control de la diabetes y de la hipertensión, puesto que ambas condiciones desgastan silenciosamente la estructura renal. Asimismo, debemos ser muy prudentes y evitar medicamentos nefrotóxicos que puedan causar daños accidentales, complementando todo esto con el hábito de realizar chequeos médicos periódicos para asegurar que todo marche según lo previsto.
Finalmente, hay un aspecto que los profesionales valoran muchísimo por su eficacia: el cribado en poblaciones de riesgo. Esto es especialmente relevante para aquellas personas que ya conviven con la diabetes o la tensión alta. Se ha comprobado que realizar este tipo de seguimientos es sumamente coste-efectivo, ya que permite detectar la enfermedad renal temprana. Al final, actuar a tiempo permite frenar el avance del daño antes de que las consecuencias sean irreversibles, algo que beneficia tanto al sistema de salud como, sobre todo, al propio paciente.
8. El futuro de la nefrología
Medicina personalizada
Es fascinante ver cómo la ciencia médica está evolucionando. De hecho, gracias a los constantes avances en genómica, nuestra manera de entender la salud ha dado un giro radical. Ya no nos limitamos a observar los síntomas superficiales; ahora podemos profundizar mucho más en el origen de las patologías.
Sin embargo, lo que realmente está cambiando las reglas del juego es la capacidad actual para identificar subtipos moleculares dentro de las diversas enfermedades renales. Esto es fundamental porque cada paciente es un mundo. Por cierto, este conocimiento tan detallado es el que está permitiendo a los investigadores desarrollar terapias dirigidas. Básicamente, esto significa que los tratamientos del futuro —y del presente— se diseñan para atacar el problema de forma mucho más certera y eficaz, adaptándose a lo que cada organismo necesita realmente.
Inteligencia artificial
Resulta fascinante ver cómo la tecnología de vanguardia se está integrando en la medicina actual para mejorar la vida de los pacientes. De hecho, hoy en día se está recurriendo de forma habitual a la inteligencia artificial como una herramienta clave en las consultas y laboratorios. Su función principal es procesar un volumen de información que, hasta hace poco, era inabarcable para el ojo humano.
El verdadero potencial de este avance reside en su capacidad para examinar minuciosamente inmensas bases de datos clínicos. Sin embargo, no se trata solo de organizar archivos de forma eficiente. Por cierto, lo que realmente buscan los especialistas con este análisis es predecir la progresión de la enfermedad renal en cada individuo.
Básicamente, al cruzar toda esa información histórica y clínica, los médicos pueden adelantarse a la evolución de la dolencia. Esto permite actuar con mucha más precisión, transformando datos complejos en una ventaja vital para el cuidado de los riñones.
Nuevas terapias
Lo cierto es que el campo de la nefrología está viviendo una etapa de cambios apasionantes. Actualmente, se están abriendo camino nuevas estrategias terapéuticas que prometen transformar la vida de muchos pacientes. De hecho, ya no nos limitamos a los tratamientos convencionales; ahora contamos con herramientas mucho más específicas como las terapias antifibróticas, diseñadas para combatir la cicatrización del tejido, y los moduladores inmunológicos.
Por cierto, no podemos olvidar el enorme potencial de las terapias celulares, que representan una de las fronteras más avanzadas en la medicina actual para intentar reparar el daño en los riñones.
Sin embargo, los avances no solo se dan en los tratamientos, sino también en cómo evaluamos la salud del paciente. Los nuevos lineamientos clínicos, actualizados recientemente en dos mil veinticuatro, han traído consigo mejoras muy necesarias en la forma de medir el funcionamiento de estos órganos.
En lugar de depender exclusivamente de los métodos tradicionales, se ha introducido un enfoque mucho más preciso para el cálculo del filtrado glomerular. Esto se consigue gracias al uso de biomarcadores más avanzados, como la cistatina C establecidos en las Guías KDIGO 2024, que permiten una evaluación mucho más fina y realista de la situación del paciente. Básicamente, estamos ante una medicina mucho más personalizada y exacta.
9. Conclusiones
Lo cierto es que el riñón no es solo un filtro; desempeña un rol esencial para mantener la homeostasis de todo nuestro cuerpo. Por eso, cuando estos órganos fallan, las consecuencias no se quedan solo ahí, sino que pueden provocar problemas de salud muy graves a nivel sistémico.
De hecho, la enfermedad renal crónica se ha posicionado ya como una de las causas más preocupantes de enfermedad y fallecimiento en todo el mundo. ¿A qué se debe este aumento? Principalmente, al incremento de casos de diabetes, a la hipertensión mal controlada y, por supuesto, al envejecimiento poblacional que caracteriza a nuestra sociedad actual.
Sin embargo, no todo son malas noticias. Hoy sabemos que la clave para que la patología no avance reside en la detección precoz. Para lograrlo, es fundamental apoyarse en el uso de biomarcadores y diversas pruebas de laboratorio que nos avisen antes de que sea tarde.
En este contexto, la ciencia no ha dejado de trabajar. Gracias a la investigación más reciente, se han desarrollado nuevas herramientas diagnósticas y terapéuticas que, por cierto, están cambiando por completo la forma en que se entiende el manejo clínico dentro de la nefrología.
Mirando hacia adelante, el panorama es bastante esperanzador. Los grandes saltos que estamos viendo en campos como la farmacología, la genética y el análisis de datos prometen transformar los tratamientos en los años venideros.
Básicamente, la gran revolución vendrá de la mano de la medicina personalizada y la inteligencia artificial. Al integrar estas tecnologías, los médicos podrán realizar intervenciones mucho más tempranas y, sobre todo, más eficaces. Al final, el objetivo de todos estos avances es lograr una reducción real en la carga global que representa la enfermedad renal para la sociedad.
Referencias
Albakr, R. B., Sridhar, V. S., & Cherney, D. Z. I. (2023). Novel therapies in diabetic kidney disease and risk of hyperkalemia: A review of the evidence from clinical trials. American Journal of Kidney Diseases, 82(6), 737–742. https://pubmed.ncbi.nlm.nih.gov/37517546/
Arici, M., Assaad-Khalil, S. H., Bertoluci, M. C., Choo, J., Lee, Y.-J., Madero, M., Rosa Diez, G. J., Sánchez Polo, V., Chung, S., Thanachayanont, T., & Pollock, C. (2024). Results from a cross-specialty consensus on optimal management of patients with chronic kidney disease (CKD): From screening to complications. BMJ Open, 14(3), e080891. https://pubmed.ncbi.nlm.nih.gov/38453198/
Awdishu, L., et al. (2025). KDIGO 2024 clinical practice guideline on evaluation and management of chronic kidney disease. American Journal of Health-System Pharmacy.
Bakker, S. J. L., et al. (2022). Pathophysiology of chronic kidney disease progression. Kidney International.
Bello, A. K., et al. (2022). Global kidney health atlas: A report by the International Society of Nephrology. Kidney International Supplements.
Chen, T. K., Hoenig, M. P., Nitsch, D., & Grams, M. E. (2023). Advances in the management of chronic kidney disease. BMJ, 383, e074216. https://pubmed.ncbi.nlm.nih.gov/38052474/
Claudel, S. E., & Waikar, S. S. (2024). Systematic review of kidney injury biomarkers for evaluation of CKD of uncertain etiology. Kidney International Reports.
Coresh, J., et al. (2023). Chronic kidney disease: Epidemiology and global burden. The Lancet.
Dobre, M., et al. (2023). Emerging preventive strategies in chronic kidney disease: Recent evidence and gaps in knowledge. Current Atherosclerosis Reports. https://pubmed.ncbi.nlm.nih.gov/38038822/
Dupuis, L., Varshney, A., Patel, J., & Joshi, S. (2024). Climate crisis and nephrology: A review of climate change’s impact on nephrology and how to combat it. Current Opinion in Nephrology and Hypertension. https://pubmed.ncbi.nlm.nih.gov/37909844/
GBD Chronic Kidney Disease Collaborators. (2025). Global, regional, and national burden of chronic kidney disease in adults, 1990–2023: A systematic analysis for the Global Burden of Disease Study 2023. The Lancet. https://pubmed.ncbi.nlm.nih.gov/41213283/
Georgianos, P. I., & Agarwal, R. (2023). Hypertension in chronic kidney disease: Treatment standard 2023. Nephrology Dialysis Transplantation. https://pubmed.ncbi.nlm.nih.gov/37355779/
Grams, M. E., et al. (2023). CKD staging and risk prediction models. Kidney International.
Hsu, C.-Y., et al. (2023). Risk prediction and early detection of chronic kidney disease. JAMA.
Jha, V., et al. (2022). Chronic kidney disease: Global dimension and perspectives. Lancet.
Kalantar-Zadeh, K., et al. (2023). Dietary management in chronic kidney disease. Nature Reviews Nephrology.
Kovesdy, C. P., et al. (2022). Obesity and kidney disease: Hidden consequences. Kidney International.
Levey, A. S., et al. (2023). GFR estimation and kidney disease classification. New England Journal of Medicine.
Luyckx, V. A., et al. (2022). Sustainable kidney care and environmental nephrology. Nature Reviews Nephrology.
Madero, M., et al. (2023). CKD screening and detection strategies. Clinical Journal of the American Society of Nephrology.
Maxson, R., et al. (2024). SGLT2 inhibitors to slow chronic kidney disease progression. Clinical Therapeutics.
Nast, C. C. (2023). Chronic kidney disease with unknown cause across the global spectrum. Current Opinion in Nephrology and Hypertension. https://pubmed.ncbi.nlm.nih.gov/36811631/
Navarro-González, J. F., et al. (2023). Mineral and bone disorder in chronic kidney disease. Nefrología.
Nishigandha, P., & Dobre, M. (2023). Preventive strategies in CKD. Current Atherosclerosis Reports.
Ortiz, A., et al. (2022). CKD pathogenesis and therapeutic strategies. Kidney International.
Pecoits-Filho, R., et al. (2022). Kidney health in global populations. Kidney International Supplements.
Pradhan, N., & Dobre, M. (2023). Preventive strategies in CKD. Current Atherosclerosis Reports.
Reis, T., Hutchison, C., Neves, F., Zawadzki, B., Zanella, M., Ronco, C., & Rosner, M. H. (2023). Rationale for a new classification of solutes of interest in chronic kidney disease and hemodialysis. Blood Purification. https://pubmed.ncbi.nlm.nih.gov/36657410/
Rokhman, M. R., et al. (2024). Economic evaluations of screening programs for chronic kidney disease. Value in Health.
Romagnani, P., et al. (2024). Chronic kidney disease. Nature Reviews Disease Primers.
Ronco, C., et al. (2023). Cardiorenal syndromes in nephrology. Cardiorenal Medicine.
Saran, R., et al. (2023). US renal data system annual report. American Journal of Kidney Diseases.
Shlipak, M. G., et al. (2022). Cystatin C in kidney disease diagnosis. JAMA.
Talukdar, R., Ajayan, R., Gupta, S., Biswas, S., Parveen, M., Sadhukhan, D., Sinha, A. P., & Parameswaran, S. (2025). Chronic kidney disease prevalence in India: A systematic review and meta-analysis. Nephrology. https://pubmed.ncbi.nlm.nih.gov/39763170/
Torregrosa, J.-V., et al. (2023). Recommendations of the Spanish Society of Nephrology for mineral and bone metabolism disorders in CKD. Nefrología. https://pubmed.ncbi.nlm.nih.gov/37202281/
Waikar, S. S., et al. (2022). Biomarkers in kidney disease. Nature Reviews Nephrology.
Wang, A. Y., et al. (2022). Cardiovascular complications of CKD. Kidney International.
Webster, A. C., et al. (2022). Chronic kidney disease. The Lancet.
Wouters, O. J., et al. (2022). Economic burden of CKD. The Lancet Public Health.
Yarandi, N., & Shirali, A. C. (2023). Onconephrology: Core curriculum 2023. American Journal of Kidney Diseases. https://pubmed.ncbi.nlm.nih.gov/37855786/
Zoccali, C., et al. (2022). Clinical management of CKD complications. Nature Reviews Nephrology.
Zoungas, S., et al. (2023). SGLT2 inhibitors and renal outcomes. New England Journal of Medicine.