Tuberculosis: la enfermedad curable que sigue matando a más de 1 millón de personas al año
José Hernández Jiménez
3/24/202619 min leer


1. Introducción
Resulta casi difícil de creer que, en pleno siglo XXI, estemos hablando de una enfermedad que no solo podemos prevenir, sino que también tiene cura. Sin embargo, la tuberculosis sigue posicionada como una de las infecciones más impactantes a nivel mundial. No se trata únicamente de un problema médico; de hecho, su persistencia es un reflejo directo de las profundas desigualdades sociales y los fallos en las estructuras de los países con menos recursos. Es un reto sanitario crítico que, lamentablemente, sigue castigando con dureza a las poblaciones con ingresos bajos y medios.
Si nos detenemos a analizar los datos de 2023, las estimaciones son realmente sobrecogedoras. Por cierto, se calcula que unos diez millones ochocientos mil individuos desarrollaron la enfermedad y, lo que es aún más grave, cerca de un millón doscientas cincuenta mil personas fallecieron por esta causa. Estas estadísticas vuelven a situar a la tuberculosis como la mayor responsable de muertes en todo el mundo provocadas por un solo agente infeccioso, superando incluso el impacto de otras amenazas sanitarias emergentes en periodos específicos.
Desde un ángulo más científico, esta patología es mucho más que una simple infección; es un modelo sumamente enrevesado de interacción entre el huésped y el microorganismo. En este proceso, factores tan variados como la genética, la respuesta de nuestro sistema inmunitario y las condiciones del entorno son los que terminan decidiendo si la infección progresa o se detiene. Es, por así decirlo, una batalla biológica donde cada detalle cuenta.
A decir verdad, el control de la situación se ha vuelto todavía más difícil en los últimos años. Por un lado, la aparición de cepas resistentes a los fármacos habituales ha complicado los tratamientos de forma alarmante. Por otro lado, no podemos olvidar la peligrosa convivencia de esta enfermedad con otras patologías, especialmente el Virus de Inmunodeficiencia Humana. Esta combinación de factores ha creado un escenario global muy complejo que exige un esfuerzo coordinado para no perder el terreno ganado.
2. Qué es la tuberculosis
Cuando hablamos de la tuberculosis, nos referimos a una enfermedad de tipo infeccioso y carácter crónico que tiene su raíz en un conjunto de bacterias conocido como el complejo Mycobacterium tuberculosis. De hecho, existe la idea generalizada de que este mal ataca únicamente a los pulmones, lo cual es cierto en la mayoría de los casos; sin embargo, estas bacterias tienen la capacidad de comprometer prácticamente cualquier órgano de nuestro cuerpo si se les da la oportunidad.
Por cierto, algo que resulta muy llamativo de esta patología es que no se manifiesta siempre de la misma forma en todos los pacientes. El curso clínico es, por definición, sumamente variable. Podemos encontrarnos con personas que atraviesan infecciones totalmente asintomáticas y que ni siquiera sospechan que portan la bacteria, mientras que otras desarrollan cuadros clínicos muy graves que, lamentablemente, pueden llegar a ser mortales.
Sin embargo, que la infección progrese hacia una recuperación o hacia un estado crítico no es algo que ocurra al azar. A decir verdad, la evolución de la enfermedad está estrechamente ligada a dos factores determinantes. Por un lado, juega un papel vital el estado inmunológico de la persona que se contagia; por otro, los factores ambientales que rodean al individuo también inclinan la balanza de forma decisiva en el pronóstico final.
2.1 Agente causal
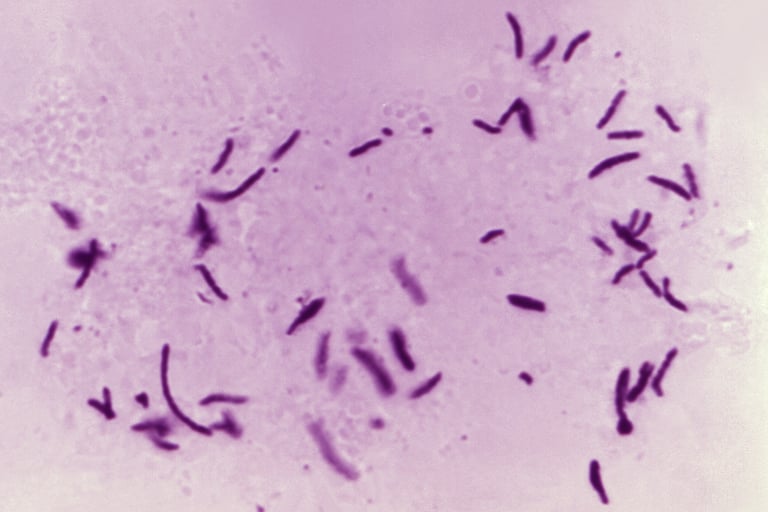
imagen: isciii.es
El principal responsable de esta enfermedad es el Mycobacterium tuberculosis. Por cierto, lo que hace a esta bacteria tan especial —y peligrosa— es que se trata de un microorganismo aerobio estricto, lo que significa que necesita oxígeno para prosperar.
De hecho, su gran ventaja competitiva reside en su estructura: posee una pared celular increíblemente rica en lípidos. Esta envoltura de grasas funciona como un escudo protector que le otorga una resistencia asombrosa, permitiéndole sobrevivir en condiciones ambientales muy hostiles y aguantar el envite de muchos de los antibióticos convencionales que solemos utilizar en medicina.
Pero su verdadera astucia reside en su capacidad para "esconderse" de nuestras defensas. Resulta que este bacilo tiene la habilidad de persistir en un estado latente refugiándose dentro de los macrófagos, que son precisamente las células que deberían encargarse de eliminarlo.
Al refugiarse allí, consigue burlar con éxito al sistema inmunitario. Sin embargo, esto tiene una consecuencia clínica muy importante: la existencia de infecciones latentes. Básicamente, la bacteria se queda dormida en el organismo y puede producirse una reactivación incluso muchísimos años después de la exposición inicial.
Otro de los grandes dolores de cabeza para los profesionales de la salud es la lenta tasa de crecimiento de este microorganismo. A diferencia de otros gérmenes, el bacilo puede tardar semanas en mostrar señales de vida en un cultivo.
Esta parsimonia biológica es lo que, en última instancia, entorpece un diagnóstico microbiológico rápido. Por si fuera poco, esa misma lentitud complica enormemente la tarea de realizar una evaluación de la resistencia a fármacos, lo que retrasa la decisión de cuál es el tratamiento más adecuado para el paciente.
2.2 Cómo se transmite
Hablar de cómo se propaga la tuberculosis es hablar, fundamentalmente, del aire que respiramos. De hecho, la forma más común de transmisión ocurre cuando inhalamos esas minúsculas gotículas respiratorias que alguien con la enfermedad activa en sus pulmones libera al ambiente. Por cierto, no hace falta que la persona haga algo extraordinario; basta con que tosa, estornude o simplemente se ponga a hablar para que el riesgo esté presente en el entorno.
Lo que resulta realmente llamativo es que incluso una exposición breve puede ser más que suficiente para que el contagio se produzca. Sin embargo, es fundamental aclarar un matiz: estar infectado no significa necesariamente desarrollar la enfermedad de manera inmediata o visible. A decir verdad, se calcula que aproximadamente una cuarta parte de la población mundial convive con lo que llamamos una infección latente. En estos casos, la persona lleva la bacteria consigo, pero esta no se manifiesta de forma activa ni agresiva.
Por supuesto, hay situaciones que complican mucho más las cosas. El riesgo de que la transmisión sea efectiva aumenta de forma drástica cuando se dan ciertas condiciones sociales y ambientales. Factores como el hacinamiento en espacios reducidos o encontrarse en lugares con una ventilación deficiente son determinantes. Si a esto le sumamos una exposición prolongada en el tiempo frente a alguien enfermo, las probabilidades de que la bacteria se abra paso son, lamentablemente, mucho más altas.
3. Tuberculosis latente vs activa
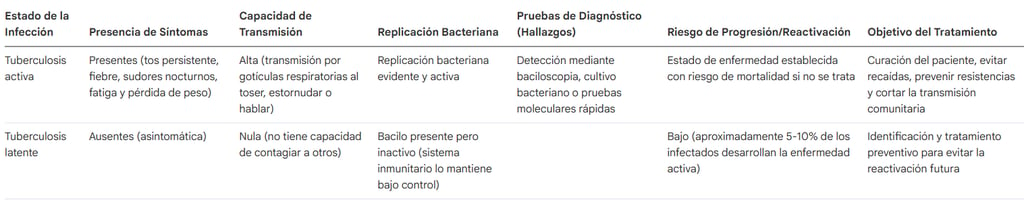

imagen: propia
Para entender de verdad cómo se comporta esta enfermedad, lo primero que debemos asimilar es una distinción fundamental: no es lo mismo estar infectado que estar enfermo. De hecho, el concepto de tuberculosis latente es el que suele generar más confusión.
En este estado, el bacilo se encuentra presente en el organismo, pero la persona no muestra ningún síntoma ni tiene capacidad de contagiar a otros. A decir verdad, lo que ocurre es que el sistema inmunitario está haciendo su trabajo y logra mantener la infección a raya, aunque, por desgracia, no consigue eliminarla por completo del cuerpo.
Sin embargo, el panorama cambia drásticamente cuando hablamos de la tuberculosis activa. En esta fase, existe una replicación bacteriana evidente que desencadena síntomas clínicos y permite que el patógeno se transmita a otras personas.
Por cierto, un dato que suele sorprender es que no todo el que se infecta termina enfermando; solo una pequeña fracción, que oscila entre el cinco y el diez por ciento, desarrollará la enfermedad de forma activa en algún momento de su vida.
Este fenómeno es vital desde una perspectiva epidemiológica para entender cómo se mueve la patología por el mundo. En los países donde la transmisión es baja, la mayoría de los casos que vemos hoy en día se deben a una reactivación de infecciones latentes que llevaban años "dormidas". En cambio, si nos fijamos en las regiones con una alta carga de la enfermedad, lo que suele predominar es el contagio por transmisión reciente.
Por todo esto, si el objetivo es lograr un control global real, la estrategia está clara. Resulta fundamental centrarse en la identificación y tratamiento de las personas que portan la infección de manera silenciosa. Cortar el problema de raíz antes de que se active es, sin duda, la llave para frenar el avance de la tuberculosis.
4. Síntomas y diagnóstico
Señales de alerta
Cuando pensamos en la tuberculosis pulmonar, hay una serie de indicios clásicos que suelen dar la voz de alarma. Hablamos de una tos persistente que no parece remitir con los días, acompañada generalmente de fiebre y de esos incómodos sudores nocturnos que tanto agotan al paciente. De hecho, es muy frecuente que aparezca una sensación de fatiga constante y una notable pérdida de peso sin que la persona haya cambiado sus hábitos alimenticios.
Sin embargo, hay que tener mucho cuidado, ya que el cuerpo no siempre reacciona de la misma manera al principio. A decir verdad, en las fases iniciales de la infección, estos síntomas pueden ser muy inespecíficos o, por cierto, incluso estar ausentes por completo. Esto hace que, en muchos casos, la enfermedad pase desapercibida durante las primeras semanas, retrasando la búsqueda de ayuda médica.
Por otro lado, la situación se vuelve todavía más compleja cuando nos encontramos ante las formas extrapulmonares. En estos casos, la clínica o el cuadro de síntomas cambia totalmente, ya que depende de forma directa del órgano afectado por la bacteria. Como te podrás imaginar, esta variabilidad es la que suele dificultar enormemente el reconocimiento temprano de la patología, puesto que los signos pueden confundirse fácilmente con otras dolencias.
Problema del diagnóstico tardío
A decir verdad, uno de los mayores dolores de cabeza para frenar la tuberculosis es el tiempo que se tarda en identificarla. El retraso diagnóstico es un problema crítico; de hecho, ocurre con frecuencia que los pacientes no muestran esos síntomas que todos consideramos típicos.
Por cierto, esto provoca que mucha gente busque atención médica demasiado tarde. Como consecuencia directa, la enfermedad tiene vía libre para seguir propagándose, lo que termina favoreciendo la transmisión comunitaria de manera alarmante.
Si miramos la parte técnica, las técnicas diagnósticas tradicionales, como el cultivo bacteriano, presentan un inconveniente importante: pueden tardar semanas en dar un resultado definitivo. Sin embargo, no todo son malas noticias.
En los últimos años, la ciencia ha dado un salto importante con el desarrollo de pruebas moleculares rápidas. Estas nuevas herramientas han mejorado significativamente la detección, permitiendo actuar con una celeridad que antes era impensable.
A pesar de contar con estos avances tecnológicos, la realidad nos obliga a ser cautos. Resulta preocupante que, año tras año, millones de casos sigan pasando totalmente desapercibidos y sin diagnosticarse.
Esta falta de detección es, en última instancia, lo que acaba limitando el impacto real de nuestras estrategias de control. Si no somos capaces de localizar a los enfermos a tiempo, será muy difícil que los planes globales para erradicar la enfermedad logren el éxito que todos esperamos.
5. Tratamiento
Duración y adherencia
Cuando nos enfrentamos a una tuberculosis que todavía es sensible a fármacos, el protocolo habitual no es precisamente rápido. De hecho, lo más normal es que el proceso se alargue, como mínimo, durante seis meses. Durante todo este tiempo, es necesario combinar múltiples antibióticos. No es por capricho de los médicos; esta mezcla es la única forma realmente eficaz de asegurar que el paciente no sufra recaídas y, sobre todo, de evitar que el patógeno desarrolle resistencias que compliquen todo el cuadro clínico.
Por cierto, si hay algo que se debe tener grabado a fuego es que la adherencia al tratamiento resulta fundamental. No sirve de nada empezar con mucha fuerza si no se tiene la constancia de llegar hasta el último día. Sin embargo, a veces ocurre que, al empezar a sentirse mejor, algunos pacientes optan por una interrupción prematura.
Esto es, a decir verdad, un error bastante grave. Al dejar la medicación antes de lo debido, lo que estamos haciendo es favorecer la persistencia bacteriana. Básicamente, las bacterias que aún quedan en el organismo aprovechan ese "descanso" para fortalecerse, lo que termina provocando la aparición de resistencia. Al final, lo que era un problema con solución se convierte en un reto mucho más difícil de combatir.
Problema de resistencia
A decir verdad, la tuberculosis multirresistente se ha convertido en uno de los retos más difíciles de superar para la medicina actual. Pero, ¿qué significa esto exactamente? Básicamente, nos encontramos ante una variante de la bacteria que ha aprendido a defenderse de los dos medicamentos principales que solemos usar para combatirla: la isoniazida y la rifampicina. Cuando estos fármacos de primera línea dejan de ser efectivos, la situación se vuelve mucho más delicada y compleja de gestionar.
De hecho, enfrentarse a estas formas de la enfermedad no es nada sencillo. Por un lado, el proceso de curación se vuelve mucho más prolongado y, por otro, los costos económicos se disparan de forma considerable. Además, no podemos olvidar la carga física para el paciente, ya que este tipo de tratamientos suele acarrear efectos secundarios bastante más agresivos que el protocolo estándar. Sin embargo, no todo son malas noticias en este frente de batalla.
Recientemente se ha producido lo que podemos considerar un avance significativo. Se han empezado a introducir regímenes más cortos, de aproximadamente seis meses, que están ofreciendo muy buenos resultados en la práctica clínica. Es un gran paso, sin duda.
Pero, por cierto, aquí es donde nos topamos con la realidad social: el acceso a estas innovaciones sigue siendo muy limitado. Es frustrante ver que, a día de hoy, solo una pequeña parte de las personas que sufren esta variante resistente logra recibir la terapia adecuada. Esto nos recuerda que, aunque la ciencia avance, todavía queda mucho camino por recorrer para que esas soluciones lleguen a todo el que las necesita.
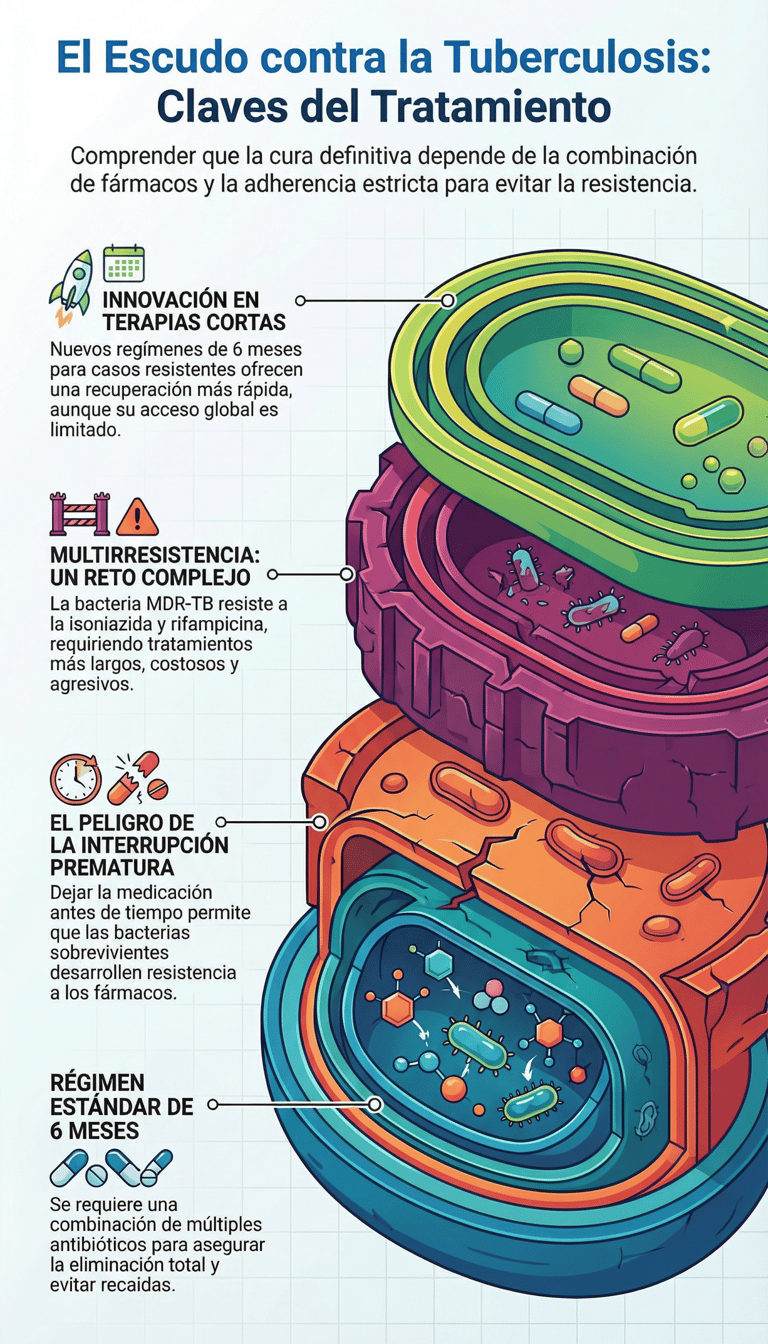
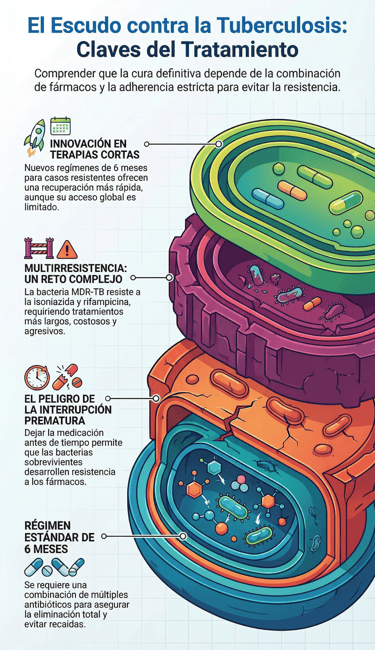
imagen: propia
6. Epidemiología global
Datos actuales
A decir verdad, la tuberculosis sigue ocupando un lugar tristemente protagonista entre las enfermedades que más vidas se cobran en todo el planeta. Es, hoy por hoy, una de las principales responsables de muerte infecciosa a nivel mundial, una realidad que las cifras no dejan de recordarnos. Sin ir más lejos, durante el año 2024, aparecieron aproximadamente 10.700.000 casos nuevos.
Si echamos la vista atrás, es justo reconocer que desde el año dos mil se han conseguido logros muy importantes para reducir la mortalidad. Por cierto, el camino parecía bien trazado; sin embargo, ese ritmo de mejora se ha visto frenado en los tiempos más recientes. De hecho, el progreso se ha vuelto mucho más lento de lo que todos desearíamos.
No es algo casual. En gran medida, este parón se debe al fuerte impacto que tuvo la pandemia del coronavirus, que trastocó los planes sanitarios y dificultó los avances que se venían alcanzando con tanto esfuerzo.
Países más afectados
Si nos fijamos en cómo se reparte este problema por el planeta, nos daremos cuenta de que no afecta a todos por igual. De hecho, la gran mayoría de los casos en todo el mundo se concentran en zonas muy concretas: el Sudeste Asiático, África y las regiones del Pacífico Occidental. Estas tres áreas geográficas, si las sumamos, son las que soportan, lamentablemente, la mayor parte de la carga global de la patología.
Por cierto, hay naciones donde la situación es especialmente preocupante por el volumen de personas afectadas que registran. Hablamos de países como India, Indonesia, China, Filipinas, Pakistán y Nigeria. En estos lugares se acumula una proporción de casos realmente alta, lo cual, sin embargo, no es una simple casualidad estadística.
Esta realidad es un espejo de las profundas desigualdades que todavía existen hoy en día. Al final, lo que estas cifras nos están diciendo es que todavía hay fallos graves en el acceso al diagnóstico y dificultades enormes para que los pacientes reciban el tratamiento que necesitan. Es, en definitiva, una cuestión de equidad básica en salud.
7. Factores de riesgo
Diversos factores aumentan el riesgo de desarrollar tuberculosis activa:
VIH: incrementa hasta 12–16 veces el riesgo de enfermedad activa
Diabetes mellitus: altera la respuesta inmune
Malnutrición: debilita las defensas del huésped
Pobreza y hacinamiento: facilitan la transmisión
La relación que se establece entre la tuberculosis y el Virus de Inmunodeficiencia Humana es, por cierto, un tema especialmente crítico en la salud pública actual. Lo que ocurre en estos casos es que ambas patologías se potencian entre sí de manera recíproca; de hecho, funcionan como un motor que impulsa la gravedad de los cuadros clínicos. Esta peligrosa combinación acaba aumentando drásticamente la mortalidad, complicando mucho más la recuperación de quienes padecen ambas condiciones simultáneamente.
Sin embargo, no podemos quedarnos solo en la parte médica. Para entender por qué la enfermedad sigue presente con tanta fuerza, hay que mirar más allá de la biología. Factores sociales como el acceso limitado a los servicios sanitarios juegan un papel fundamental en este escenario.
A decir verdad, la desigualdad estructural que sufren muchas comunidades termina siendo un determinante clave para que la infección persista en el tiempo. Son estos fallos en el sistema los que, en última instancia, impiden que los avances médicos lleguen a todo el mundo por igual, permitiendo que la enfermedad se mantenga activa donde hay más vulnerabilidad.
8. Futuro de la tuberculosis
Nuevas tecnologías
La medicina ha avanzado a pasos agigantados en los últimos años, especialmente en lo que respecta a la identificación de la enfermedad. De hecho, la aparición de las pruebas moleculares rápidas ha supuesto una auténtica revolución en el diagnóstico. Pero la cosa no se queda ahí; por cierto, ahora también estamos integrando tecnologías basadas en inteligencia artificial que son capaces de detectar la resistencia a fármacos con una precisión asombrosa. Esto permite que los profesionales actúen mucho más rápido y con mayor seguridad.
Sin embargo, el diagnóstico es solo una parte de la batalla. En el terreno de la prevención, se está trabajando intensamente para superar las limitaciones de la vacuna tradicional, la del bacilo de Calmette-Guérin. A decir verdad, actualmente existen investigaciones muy prometedoras enfocadas en desarrollar nuevas vacunas que sean considerablemente más eficaces que la protección clásica que hemos usado durante décadas. El objetivo es claro: cerrar el círculo de la infección antes de que empiece.
Por otro lado, la ciencia no ha descuidado a quienes ya están en pleno proceso de curación. Se está poniendo mucho énfasis en diseñar tratamientos más cortos, reduciendo esos periodos interminables que tanto desgastan al paciente. Además, se busca que estas nuevas opciones sean mejor toleradas por el organismo. Al final, lo que se persigue es que el camino hacia la salud sea menos agresivo y que los efectos secundarios dejen de ser un obstáculo para terminar el proceso con éxito.
Estrategias globales
Existe una gran iniciativa de carácter global que se ha marcado un objetivo muy ambicioso: reducir de manera drástica tanto la incidencia de la enfermedad como las cifras de mortalidad. Es, a decir verdad, una meta que busca poner fin a este problema de salud pública de forma definitiva. Sin embargo, no todo está saliendo según lo planeado. Por cierto, si analizamos los datos actuales, nos damos cuenta de que no se están alcanzando los objetivos al ritmo que todos esperábamos en un principio, lo que nos obliga a replantearnos el camino.
De hecho, para que en el futuro podamos hablar de un control real de la infección, es necesario centrar los esfuerzos en varios frentes estratégicos. Uno de los puntos más importantes es, sin duda, el fortalecimiento de los sistemas sanitarios, ya que sin una infraestructura sólida es imposible avanzar. Pero no solo se trata de hospitales; la mejora del diagnóstico precoz resulta ser una pieza fundamental en este engranaje, pues detectar el problema a tiempo cambia por completo el panorama para el paciente y para la comunidad.
Sin embargo, el éxito no depende únicamente de la medicina pura y dura. Existe un componente humano y social que no podemos dejar de lado. En este sentido, la reducción de desigualdades sociales se presenta como un determinante clave. A decir verdad, mientras existan brechas profundas en la sociedad, la enfermedad encontrará rincones donde persistir. Por eso, atacar la raíz de estas diferencias será lo que realmente marque la diferencia en la lucha futura contra esta patología.
9. Conclusión
Es curioso, y a la vez trágico, que en plena era de la medicina moderna sigamos hablando de la tuberculosis como una de nuestras grandes asignaturas pendientes. La situación es, a decir verdad, una paradoja desconcertante: estamos ante una enfermedad que se puede prevenir y que tiene cura, pero que, aun así, sigue provocando más de un millón de muertes cada año. Este dato no es solo una cifra fría; de hecho, es un reflejo de que algo está fallando. No se trata solo de que nos falte ciencia, sino de que los sistemas de salud a nivel global presentan grietas estructurales que no estamos logrando cerrar.
Por cierto, el panorama científico es ahora mismo bastante alentador. En los últimos tiempos han surgido tecnologías innovadoras y se han diseñado regímenes más cortos para los tratamientos que, sinceramente, ofrecen una oportunidad de oro para darle la vuelta a la situación. Sin embargo, aquí es donde chocamos con la realidad. Estos avances en el diagnóstico y el tratamiento no se están repartiendo de manera equitativa. Mientras unos se benefician de las últimas novedades, muchas otras poblaciones se quedan atrás, lo que impide que el progreso sea real para todo el mundo.
Sin embargo, si algo nos dice la evidencia científica actual es que no vamos a solucionar esto solo con batas blancas y laboratorios. El control de la enfermedad no depende exclusivamente de las innovaciones biomédicas, por muy potentes que sean. De hecho, para erradicarla de verdad, necesitamos intervenciones que toquen la política, la economía y la sociedad. Hay que abordar los llamados determinantes estructurales; es decir, las raíces del problema que alimentan su persistencia.
Al final, el mensaje es tan claro como contundente: la enfermedad tiene cura, pero está muy lejos de estar bajo control. Conseguir que desaparezca del mapa va a requerir un esfuerzo que sea, ante todo, integral, constante y compartido por todos los países a escala global.

10. Referencias
Bhargava, A., Benedetti, A., Oxlade, O., Muniyandi, M., Pai, M., & Menzies, D. (2022). Undernutrition and the incidence of tuberculosis in India: National survey data. PLoS Medicine, 19(3), e1003917. https://doi.org/10.1371/journal.pmed.1003917
Chakaya, J., Khan, M., Ntoumi, F., Aklillu, E., Fatima, R., Mwaba, P., Kapata, N., Mfinanga, S., Hasnain, S. E., Katoto, P. D., Bulabula, A. N., Sam-Agudu, N. A., & Zumla, A. (2022). Global Tuberculosis Report 2022: Ending TB remains a distant goal. The Lancet, 400(10360), 2063–2065. https://doi.org/10.1016/S0140-6736(22)02255-X
Cohen, A., Mathiasen, V. D., Schön, T., & Wejse, C. (2022). The global prevalence of latent tuberculosis: A systematic review and meta-analysis. European Respiratory Journal, 60(3), 2200655. https://doi.org/10.1183/13993003.00655-2022
Conradie, F., Diacon, A. H., Ngubane, N., Howell, P., Everitt, D., Crook, A. M., Mendel, C. M., Egizi, E., Moreira, J., Timm, J., McHugh, T. D., Wills, G. H., Bateson, A., Hunt, R., Van Niekerk, C., Li, M., Olugbosi, M., & Spigelman, M. (2022). Treatment of highly drug-resistant pulmonary tuberculosis. New England Journal of Medicine, 386(8), 707–718. https://doi.org/10.1056/NEJMoa2118185
Delogu, G., Sali, M., & Fadda, G. (2022). The biology of Mycobacterium tuberculosis infection. Mediterranean Journal of Hematology and Infectious Diseases, 14(1), e2022008. https://doi.org/10.4084/mjhid.2022.008
Denkinger, C. M., Kik, S. V., Cirillo, D. M., Casenghi, M., Shinnick, T., Weyer, K., Gilpin, C., Boehme, C. C., Schito, M., Kimerling, M., & Pai, M. (2022). Defining the needs for next-generation assays for tuberculosis. Nature Reviews Microbiology, 20(4), 210–224. https://doi.org/10.1038/s41579-021-00645-5
Dheda, K., Gumbo, T., Gandhi, N. R., Murray, M. B., Theron, G., Udwadia, Z., Migliori, G. B., & Warren, R. (2023). Global control of tuberculosis: From extensively drug-resistant to untreatable tuberculosis. The Lancet Respiratory Medicine, 11(2), 135–147. https://doi.org/10.1016/S2213-2600(22)00491-9
Drain, P. K., Bajema, K. L., Dowdy, D., Dheda, K., Naidoo, K., Schumacher, S. G., Warren, R., & Theron, G. (2023). Incipient and subclinical tuberculosis: A clinical review of early stages and opportunities for intervention. Clinical Microbiology Reviews, 36(2), e00021-22. https://doi.org/10.1128/cmr.00021-22
Dye, C., & Williams, B. G. (2022). The population dynamics of tuberculosis: Theory and observations on the impact of HIV. Science Translational Medicine, 14(632), abl8169. https://doi.org/10.1126/scitranslmed.abl8169
Fox, G. J., Nguyen, C. B., Nguyen, T. A., Tran, P. T., Marais, B. J., Graham, S. M., & Heuvelings, C. C. (2023). Latent tuberculosis infection: Updated concepts and management. The Lancet Infectious Diseases, 23(2), e35–e45. https://doi.org/10.1016/S1473-3099(22)00490-5
Gupta, R. K., Rice, B., Brown, A. E., Thomas, H. L., Zenner, D., & Anderson, S. R. (2023). TB and HIV co-infection: A global perspective on the double epidemic. The Lancet HIV, 10(1), e19–e30. https://doi.org/10.1016/S2352-3018(22)00293-6
Hossain, M. M., et al. (2022). Diabetes and tuberculosis interaction: Prevalence, clinical features and management. BMC Infectious Diseases, 22(1), 61. https://doi.org/10.1186/s12879-022-07044-z
Houben, R. M. G. J., & Dodd, P. J. (2022). The global burden of latent tuberculosis infection: A re-estimation using mathematical modelling. PLoS Medicine, 19(3), e1003917. https://doi.org/10.1371/journal.pmed.1003917
Kendall, E. A., Schumacher, S. G., & Dowdy, D. W. (2023). Diagnostic strategies for TB: Prioritizing high-yield approaches. The Lancet Infectious Diseases, 23(6), e197–e207. https://doi.org/10.1016/S1473-3099(23)00010-3
Lawn, S. D., & Zumla, A. (2023). Tuberculosis: Pathogenesis, diagnosis, and future challenges. The Lancet, 401(10391), 1687–1701. https://doi.org/10.1016/S0140-6736(23)00129-8
Lopes, S. R., Marçal, M., Fernandes, N., et al. (2025). Update in tuberculosis treatment: A scoping review of shortened regimens. ERJ Open Research, 21(1), 00450-2024. https://doi.org/10.1183/23120541.00450-2024
Mbabazi, M., Kateete, D. P., Nakazzi, F., et al. (2025). Impact of Mycobacterium tuberculosis on the pulmonary and gut microbiota. BMC Infectious Diseases, 26, 219. https://doi.org/10.1186/s12879-025-10115-y
Migliori, G. B., Thong, P. M., Akkerman, O., et al. (2022). Worldwide effects of COVID-19 on tuberculosis services: A joint global survey. European Respiratory Journal, 59(2), 2102117. https://doi.org/10.1183/13993003.02117-2021
Nathavitharana, R. R., & Friedland, J. S. (2022). Advances in tuberculosis diagnostics and treatment. BMJ, 379, e067975. https://doi.org/10.1136/bmj-2021-067975
Ndjeka, N., Conradie, F., Schnippel, K., et al. (2022). Treatment of drug-resistant tuberculosis with bedaquiline: Real-world evidence from South Africa. The Lancet Respiratory Medicine, 10(1), 15–17. https://doi.org/10.1016/S2213-2600(21)00503-2
Nyasulu, P. S., Doumbia, C. O., et al. (2024). Multidrug-resistant tuberculosis: Epidemiology, diagnosis and management. Current Opinion in Pulmonary Medicine, 30(3), 217–228. https://doi.org/10.1097/MCP.0000000000001053
O’Garra, A., Redford, P. S., McNab, F. W., Bloom, C. I., Wilkinson, R. J., & Berry, M. P. (2022). The immune response in tuberculosis: Annual updates on host-pathogen interactions. Annual Review of Immunology, 40, 529–559. https://doi.org/10.1146/annurev-immunol-093019-124915
Pai, M., Kasaeva, T., & Swaminathan, S. (2022). Tuberculosis. Nature Reviews Disease Primers, 8(1), 1–23. https://doi.org/10.1038/s41572-022-00392-7
Svensson, E. M., et al. (2025). Intrapulmonary pharmacokinetics and pharmacodynamics in tuberculosis treatment. Journal of Antimicrobial Chemotherapy, 80(10), 2597–2608. https://doi.org/10.1093/jac/dkae285
TBnet (Tuberculosis Network European Trials group). (2025). Tuberculosis: Year in review 2024. European Trials Group. https://www.tbnet.eu/reports/2024-review
Tiberi, S., du Plessis, N., Walzl, G., et al. (2022). Tuberculosis: Progress and advances in clinical management. European Respiratory Review, 31(164), 210239. https://doi.org/10.1183/16000617.0239-2021
Turner, R. D., Bothamley, G. H., et al. (2022). Biology of Mycobacterium tuberculosis: Implications for diagnosis. Clinical Medicine, 22(1), 20–24. https://doi.org/10.7861/clinmed.2021-0731
Wallis, R. S., Maeurer, M., Mwaba, P., et al. (2023). Tuberculosis vaccines: Status of the pipeline and future directions. The Lancet Infectious Diseases, 23(5), e173–e183. https://doi.org/10.1016/S1473-3099(22)00821-6
Watumo, D., et al. (2022). Predictors of mortality among tuberculosis patients in Ethiopia: A multi-center study. BMC Infectious Diseases, 22, 602. https://doi.org/10.1186/s12879-022-07592-2
Wenlu, Y., Xia, Z., Chuntao, W., et al. (2024). Time to sputum culture conversion in drug-resistant tuberculosis: A cohort study. BMC Infectious Diseases, 24, 169. https://doi.org/10.1186/s12879-024-09062-x
World Health Organization. (2024). Global tuberculosis report 2024. World Health Organization. https://www.who.int/teams/global-tuberculosis-programme/tb-reports/global-tuberculosis-report-2024